
5-1784/1 (Sénat) 53-2399/1 (Chambre) | 5-1784/1 (Sénat) 53-2399/1 (Chambre) |
27 AOÛT 2012
AVANT-PROPOS
Le Parlement voudra bien trouver ici le douzième rapport bisannuel de la Commission nationale d'évaluation de la loi du 3 avril 1990 relative à l'interruption de grossesse, modifiant les articles 348, 350, 351 et 352 du Code pénal et abrogeant l'article 353 du même Code, Commission instituée par la loi du 13 août 1990. Ce rapport porte sur les enregistrements d'interruptions de grossesse qui lui ont été communiqués pour les années 2010 et 2011.
Pour rappel, les travaux antérieurs de la Commission ont fait l'objet des communications suivantes au Parlement:
— en août 1992, sur l'état des travaux après quelques mois de fonctionnement;
— en août 1993, sur les enregistrements couvrant la période du 1er octobre au 1er décembre 1992;
— en août 1994, sur les enregistrements couvrant la période du 1er janvier au 31 décembre 1993;
— en août 1996, 1998, 2000, 2002, 2004 et 2006, sur les enregistrements couvrant respectivement les années 1994-1995, 1996-1997, 1998-1999, 2000-2001, 2002-2003 et 2004-2005;
— en décembre 2008, sur les enregistrements couvrant les années 2006-2007; la tardivité de cette dernière communication a fait l'objet d'une explication dans l'avant-propos du rapport relatif à cette période;
— en septembre 2010, sur les enregistrements couvrant les années 2008 et 2009.
La Commission tient à souligner, une fois encore, qu'elle ne dispose que des seules informations qu'elle est autorisée par la loi à demander aux médecins et établissements de soins concernés.
Ce rapport se divise, comme les précédents, en trois parties:
La première traite des chiffres recueillis. Elle comprend deux sections: tout d'abord une présentation des données « brutes », socio-démographiques, psychosociales et médicales; ensuite les corrélations entre ces données « brutes ».
La deuxième partie concerne les informations recueillies, conformément à la loi du 13 août 1990 précitée, auprès des établissements de soins au moyen des rapports annuels qu'ils ont transmis à la Commission.
La troisième partie fournit une synthèse des données que les services d'information francophones et néerlandophones ont transmises dans leurs rapports annuels.
Comme lors des rapports précédents, la Commission se limitera dans ses conclusions à quelques recommandations.
La Commission toute entière renouvelle ses remerciements chaleureux aux membres du personnel administratif mis à sa disposition pour l'enregistrement et le traitement des données, et rend hommage à leur dévouement et à leur compétence.
Document d'enregistrement d'une interruption de grossesse — Recto.


Document d'enregistrement d'une interruption de grossesse — Verso.
Adresse:
Commission nationale d'évaluation
Rue de l'Autonomie 4 — 2e étage.
1070 BRUXELLES
Rubrique 3 a) 1, 2 ou 3 numéros de code à remplir
00. Problèmes de santé de la femme enceinte
01. Problèmes de santé de l'enfant à naître
02. Problèmes de santé mentale
13. Femme se sent trop jeune
14. Femme se sent trop âgée
15. Etudiante
16. Isolée
17. Pas de souhait d'enfant pour le moment (étalement familial)
18. Famille complète
20. Problèmes financiers
21. Situation professionnelle
22. Situation de logement
30. Relation récemment rompue
31. Partenaire n'accepte pas la grossesse
32. Relation occasionnelle
33. Relation trop récente
34. Relation hors mariage
35. Problèmes de couple
36. Problèmes relationnels avec l'entourage
37. Problèmes juridiques liés au divorce
40. Viol
41. Inceste
50. Etrangère en situation administrative précaire
99. Autre, à préciser
Rapport annuel de l'établissement


Notice annexée au rapport annuel de l'établissement
Notice annexée au rapport de l'établissement
* (1) C'est-à-dire les demandes qui ont donné lieu à l'ouverture d'un dossier IVG
* (2) Le terme « refusé » peut avoir les significations suivantes:
— la femme ne vient pas au rendez-vous
— la suite réservée à la demande est inconnue
— la femme n'est pas enceinte au moment de la demande
— une fausse couche est survenue pendant la période d'attente
— la grossesse dépasse le délai de douze semaines et la femme est orientée vers l'étranger
— la grossesse est trop avancée lors de la première consultation et le délai de l'aménorrhée a dépassé 14 semaines après la période d'attente de 6 jours
— la femme est orientée vers un hôpital belge pour des raisons médicinales ou pour des considérations liées à l'anesthésie
— la femme est orientée vers un autre centre belge
— la femme décide de poursuivre la grossesse
— la femme est orientée vers un service d'adoption
* (3) Logiquement le point 3. devrait être égal au point 1. diminué du point 2.
Rapport annuel du service d'information


1. RAPPORT STATISTIQUE
Remarques préliminaires
La rubrique « pas de réponse » signifie que le médecin n'a pas complété le document d'enregistrement d'une interruption de grossesse pour l'item concerné.
La rubrique « autres », reprise dans les tableaux « Situations de détresse invoquées — Méthode de contraception la plus utilisée pendant le dernier mois — Méthode utilisée pour interrompre la grossesse — Anesthésie — Complications », est explicitée à l'annexe 1.
Les données portant sur les interruptions de grossesse pratiquées au-delà de la période légale de 12 semaines sont détaillées à l'annexe 2.
1. Description
A. Données socio-démographiques
1. Les interruptions de grossesse selon l'âge de la femme
| Âge — Leeftijd | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| 10 | 0 | 0 | 0,00 | 0,00 |
| 11 | 1 | 0 | 0,01 | 0,00 |
| 12 | 1 | 1 | 0,01 | 0,01 |
| 13 | 17 | 12 | 0,09 | 0,06 |
| 14 | 77 | 74 | 0,40 | 0,38 |
| 15 | 189 | 187 | 0,99 | 0,96 |
| 16 | 328 | 329 | 1,72 | 1,68 |
| 17 | 526 | 518 | 2,75 | 2,65 |
| 18 | 664 | 674 | 3,48 | 3,44 |
| 19 | 799 | 867 | 4,18 | 4,43 |
| 20 | 947 | 969 | 4,96 | 4,95 |
| 21 | 919 | 1046 | 4,81 | 5,34 |
| 22 | 994 | 1013 | 5,21 | 5,17 |
| 23 | 980 | 1035 | 5,13 | 5,29 |
| 24 | 972 | 964 | 5,09 | 4,92 |
| 25 | 935 | 1000 | 4,90 | 5,11 |
| 26 | 896 | 935 | 4,69 | 4,78 |
| 27 | 884 | 917 | 4,63 | 4,68 |
| 28 | 908 | 929 | 4,76 | 4,75 |
| 29 | 892 | 907 | 4,67 | 4,63 |
| 30 | 886 | 872 | 4,64 | 4,45 |
| 31 | 723 | 829 | 3,79 | 4,23 |
| 32 | 758 | 755 | 3,97 | 3,86 |
| 33 | 675 | 658 | 3,53 | 3,36 |
| 34 | 609 | 631 | 3,19 | 3,22 |
| 35 | 599 | 579 | 3,14 | 2,96 |
| 36 | 538 | 591 | 2,82 | 3,02 |
| 37 | 485 | 464 | 2,54 | 2,37 |
| 38 | 469 | 443 | 2,46 | 2,26 |
| 39 | 399 | 377 | 2,09 | 1,93 |
| 40 | 336 | 302 | 1,76 | 1,54 |
| 41 | 256 | 257 | 1,34 | 1,31 |
| 42 | 155 | 171 | 0,81 | 0,87 |
| 43 | 118 | 131 | 0,62 | 0,67 |
| 44 | 62 | 62 | 0,32 | 0,32 |
| 45 | 47 | 36 | 0,25 | 0,18 |
| 46 | 30 | 27 | 0,16 | 0,14 |
| 47 | 16 | 11 | 0,08 | 0,06 |
| 48 | 2 | 2 | 0,01 | 0,01 |
| 49 | 2 | 2 | 0,01 | 0,01 |
| 50 | 1 | 0 | 0,01 | 0,00 |
| 51 | 0 | 0 | 0,00 | 0,00 |
| 52 | 0 | 0 | 0,00 | 0,00 |
| Total. — Totaal | 19 095 | 19 577 | 100,00 | 100,00 |
| 55 | 0 | 1 | 0,00 | 0,01 |
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Âge moyen en 2010: 27,44
Âge moyen en 2011: 27,32
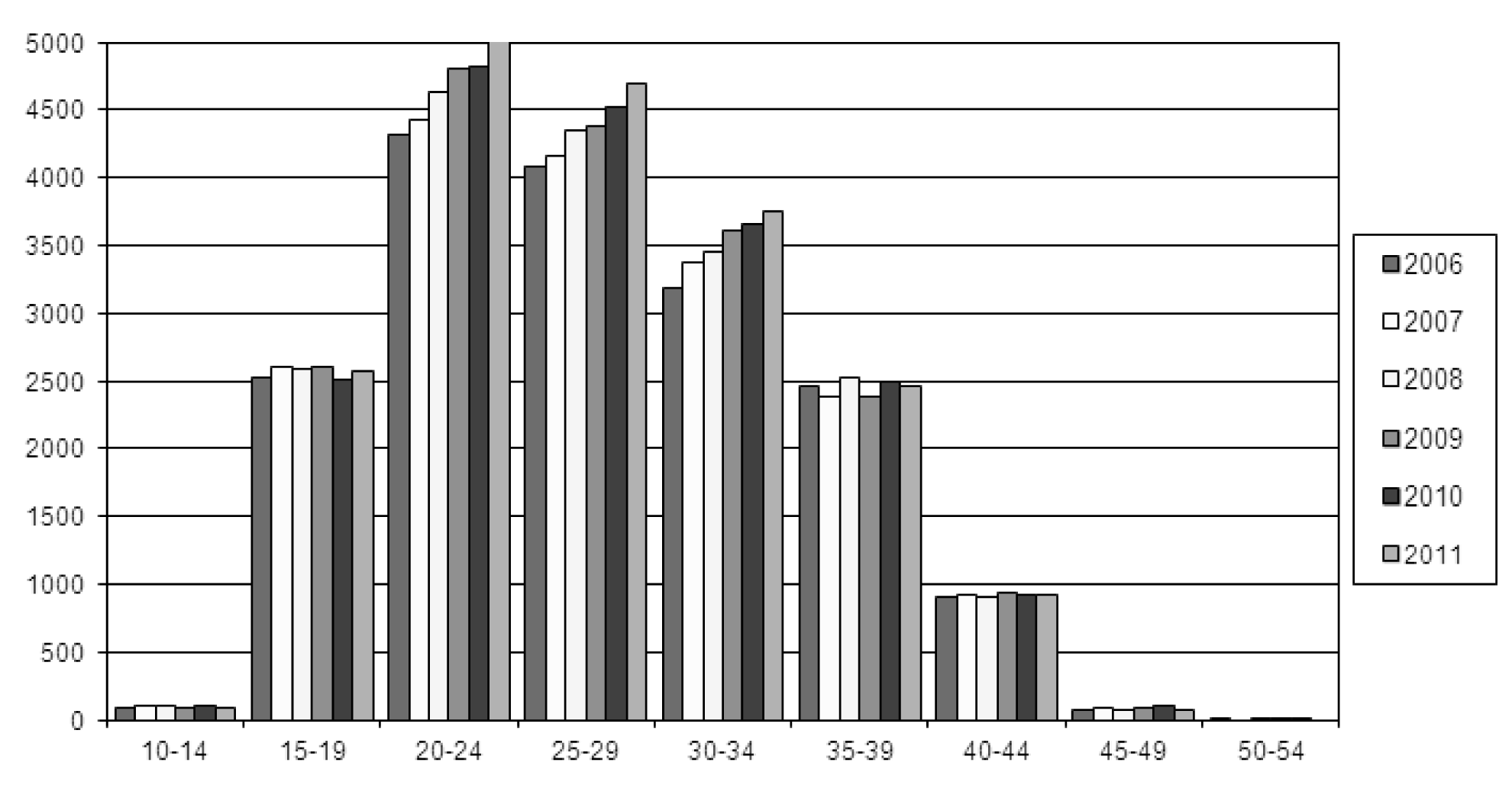
D'après l'âge de la femme par catégories d'âge
| Catégorie d'âge — Leeftijds- categorie | Nombre — Aantal | % | ||||||||||
| 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | |
| 10-14 | 83 | 107 | 105 | 79 | 96 | 87 | 0,47 | 0,59 | 0,56 | 0,42 | 0,50 | 0,44 |
| 15-19 | 2 531 | 2 601 | 2 588 | 2 595 | 2 506 | 2 575 | 14,35 | 14,42 | 13,92 | 13,75 | 13,12 | 13,15 |
| 20-24 | 4 310 | 4 423 | 4 629 | 4 808 | 4 812 | 5 027 | 24,43 | 24,53 | 24,89 | 25,48 | 25,20 | 25,68 |
| 25-29 | 4 084 | 4 156 | 4 346 | 4 376 | 4 515 | 4 688 | 23,15 | 23,05 | 23,37 | 23,19 | 23,64 | 23,95 |
| 30-34 | 3 191 | 3 369 | 3 445 | 3 612 | 3 651 | 3 745 | 18,09 | 18,68 | 18,53 | 19,14 | 19,12 | 19,13 |
| 35-39 | 2 463 | 2 375 | 2 516 | 2 389 | 2 490 | 2 454 | 13,96 | 13,17 | 13,53 | 12,66 | 13,04 | 12,54 |
| 40-44 | 901 | 915 | 901 | 928 | 927 | 923 | 5,11 | 5,07 | 4,85 | 4,92 | 4,85 | 4,71 |
| 45-49 | 74 | 87 | 64 | 82 | 97 | 78 | 0,42 | 0,48 | 0,34 | 0,43 | 0,51 | 0,40 |
| 50-54 | 3 | 0 | 1 | 1 | 1 | 0 | 0,02 | 0,00 | 0,01 | 0,01 | 0,01 | 0,00 |
| totaal | 17 640 | 18 033 | 18 595 | 18 870 | 19 095 | 19 577 | 100,00 | 100,00 | 100,00 | 100,00 | 100,00 | 100,00 |
| Plus de 54. — Ouder dan 54 | 0 | 0 | 0 | 0 | 0 | 1 | ||||||
| Total gén. — Alg. totaal | 17 640 | 18 033 | 18 595 | 18 870 | 19 095 | 19 578 | ||||||
D'après l'âge de la femme
Selon les données de l'Inspection des Soins de santé, les cliniques spécialisées des Pays-Bas ont pratiqué des interruptions de grossesse sur des femmes provenant de Belgique et du Grand-Duché de Luxembourg, dont vous trouverez le nombre ci-dessous:
En 2010: 311 interruptions ont été pratiquées dans les cliniques frontalières de Eindhoven, Goes et Maastricht.
En 2011: (*) interruptions ont été pratiquées dans les cliniques frontalières de Eindhoven, Goes et Maastricht.
(*) ce chiffre ne peut actuellement être communiqué.
2. Les interruptions de grossesse selon l'état civil
| État civil — Burgerlijke staat | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| ongehuwd | 12 910 | 13 455 | 67,61 | 68,73 |
| gehuwd | 4 815 | 4 820 | 25,22 | 24,62 |
| gescheiden | 1 301 | 1 231 | 6,81 | 6,29 |
| weduwe | 69 | 72 | 0,36 | 0,37 |
| totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| geen antwoord | 0 | 0 | ||
| algemeen totaal | 19 095 | 19 578 | ||
État civil
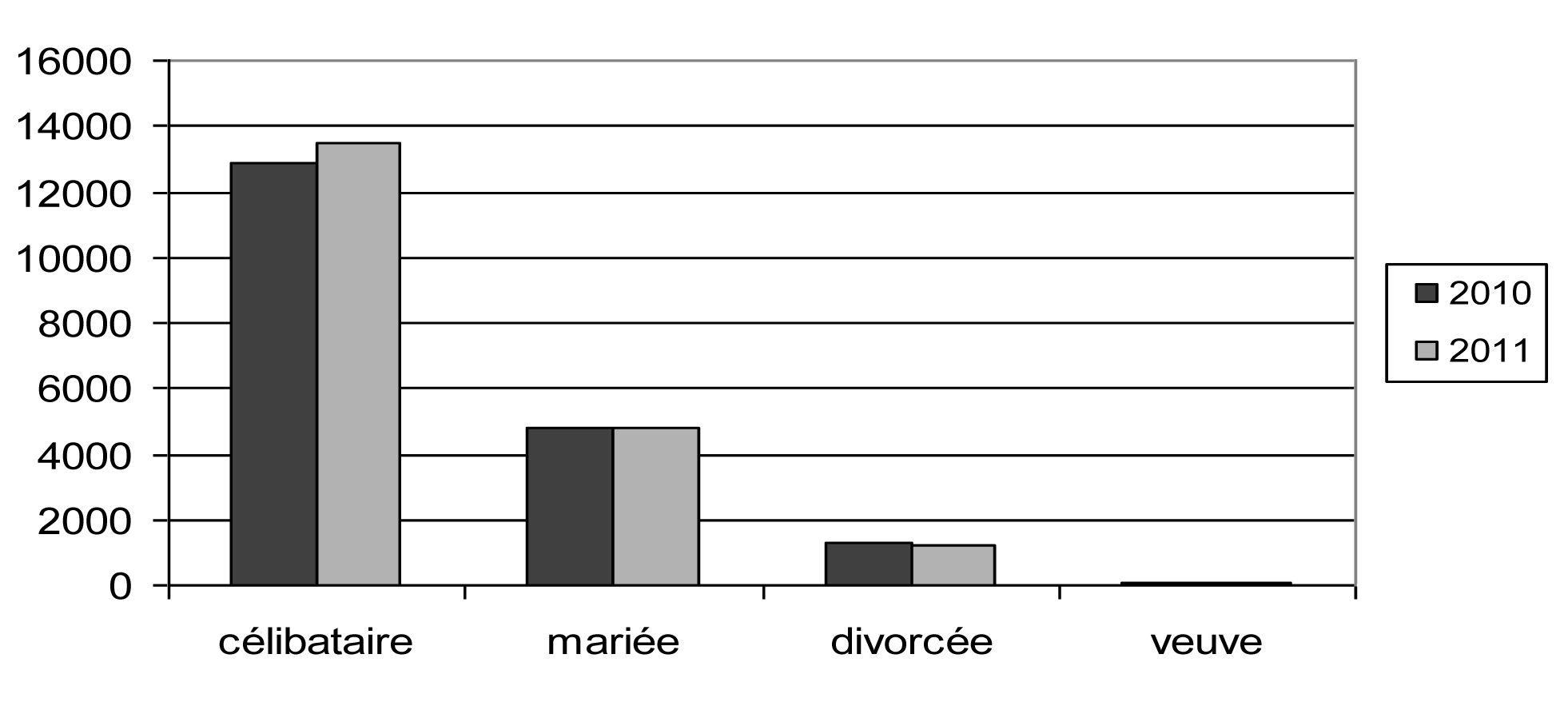
Les données officielles de l'état civil ne permettent pas de se faire une idée exacte de la situation réelle des patientes. Ainsi, une femme dont l'état civil est « mariée » peut vivre en couple avec son conjoint ou avec un autre partenaire, ou peut encore vivre seule; de même, une femme dont l'état civil est « célibataire » peut vivre en couple.
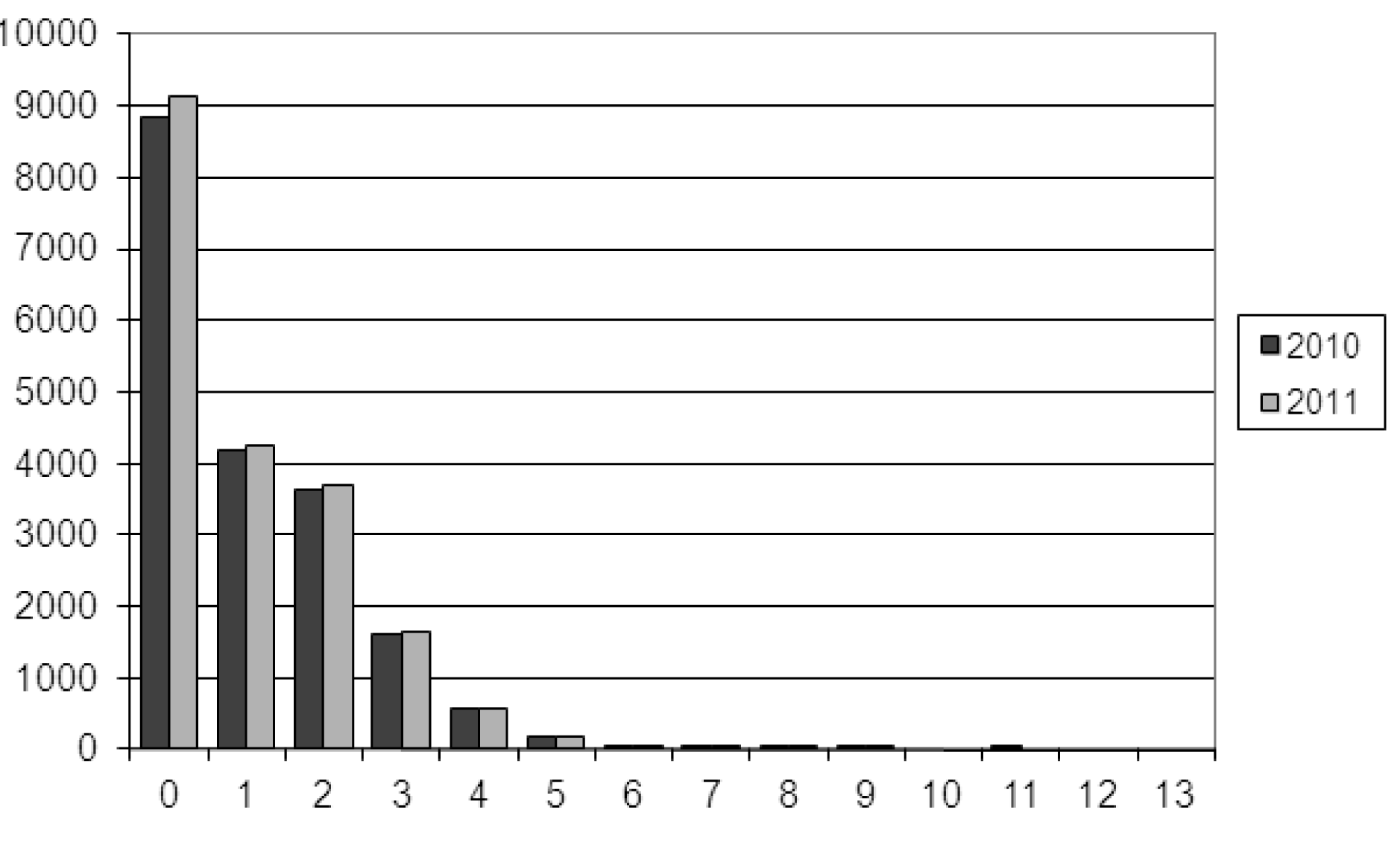
3. Les interruptions de grossesse selon le nombre d'enfants mis au monde
| Enfants — Kinderen | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| 0 | 8 851 | 9 145 | 46,35 | 46,71 |
| 1 | 4 192 | 4 266 | 21,95 | 21,79 |
| 2 | 3 633 | 3 698 | 19,03 | 18,89 |
| 3 | 1 610 | 1 636 | 8,43 | 8,36 |
| 4 | 565 | 581 | 2,96 | 2,97 |
| 5 | 165 | 174 | 0,86 | 0,89 |
| 6 | 49 | 48 | 0,26 | 0,25 |
| 7 | 17 | 16 | 0,09 | 0,08 |
| 8 | 10 | 12 | 0,05 | 0,06 |
| 9 | 2 | 2 | 0,01 | 0,01 |
| 10 | 0 | 0 | 0,00 | 0,00 |
| 11 | 1 | 0 | 0,01 | 0,00 |
| 12 | 0 | 0 | 0,00 | 0,00 |
| 13 | 0 | 0 | 0,00 | 0,00 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Nombre d'enfants
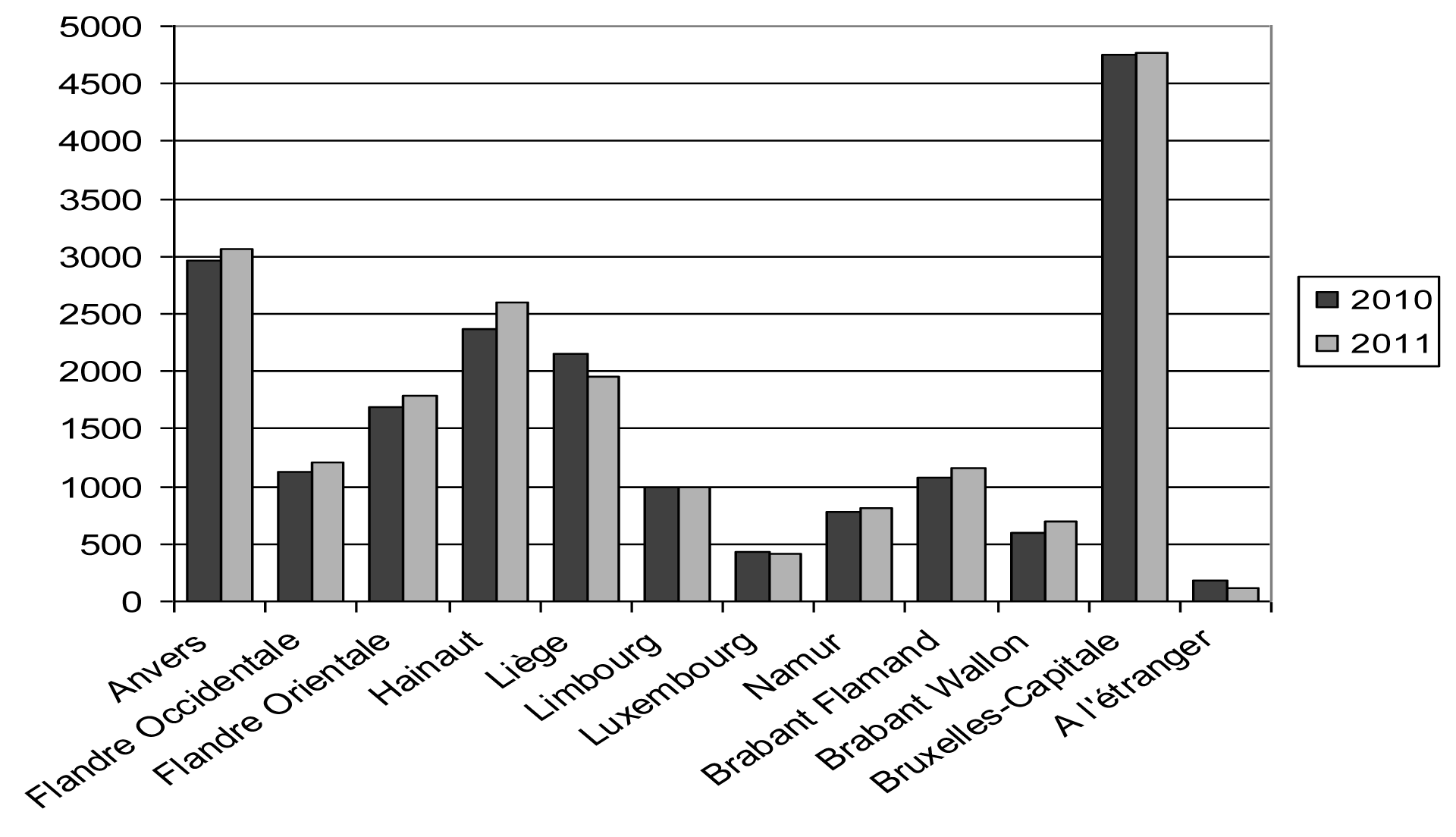
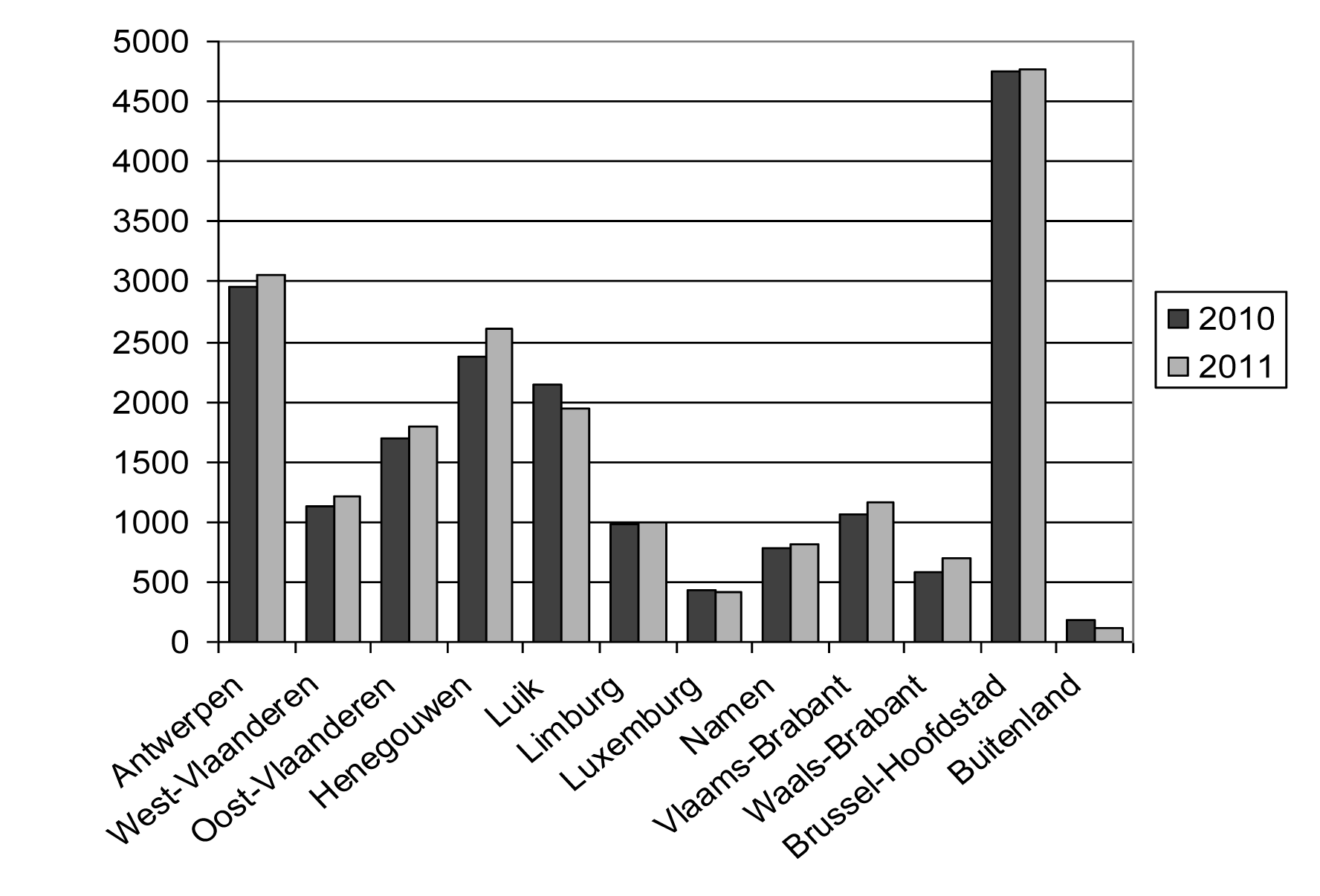
4. Les interruptions de grossesse selon le domicile de la femme
4.1. Données générales
| Domicile — Woonplaats | Nombre — Aantal | % | ||
| 2010 | 2009 | 2010 | 2011 | |
| Anvers. — Antwerpen | 2 963 | 3 063 | 15,51 | 15,65 |
| Flandre Occidentale. — West-Vlaanderen | 1 132 | 1 208 | 5,93 | 6,17 |
| Flandre Orientale. — Oost-Vlaanderen | 1 697 | 1 787 | 8,89 | 9,13 |
| Hainaut. — Henegouwen | 2 375 | 2 605 | 12,44 | 13,31 |
| Liège. — Luik | 2 146 | 1 947 | 11,24 | 9,94 |
| Limbourg. — Limburg | 988 | 989 | 5,17 | 5,05 |
| Luxembourg. — Luxemburg | 426 | 420 | 2,23 | 2,15 |
| Namur. — Namen | 774 | 813 | 4,05 | 4,15 |
| Brabant Flamand. — Vlaams-Brabant | 1 069 | 1 158 | 5,60 | 5,91 |
| Brabant Wallon. — Waals-Brabant | 588 | 702 | 3,08 | 3,59 |
| Bruxelles-Capitale. — Brussel-Hoofdstad | 4 755 | 4 763 | 24,90 | 24,33 |
| À l'étranger. — Buitenland | 182 | 123 | 0,96 | 0,63 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général — Algemeen totaal | 19 095 | 19 578 | ||
IVG selon le domicile de la femme
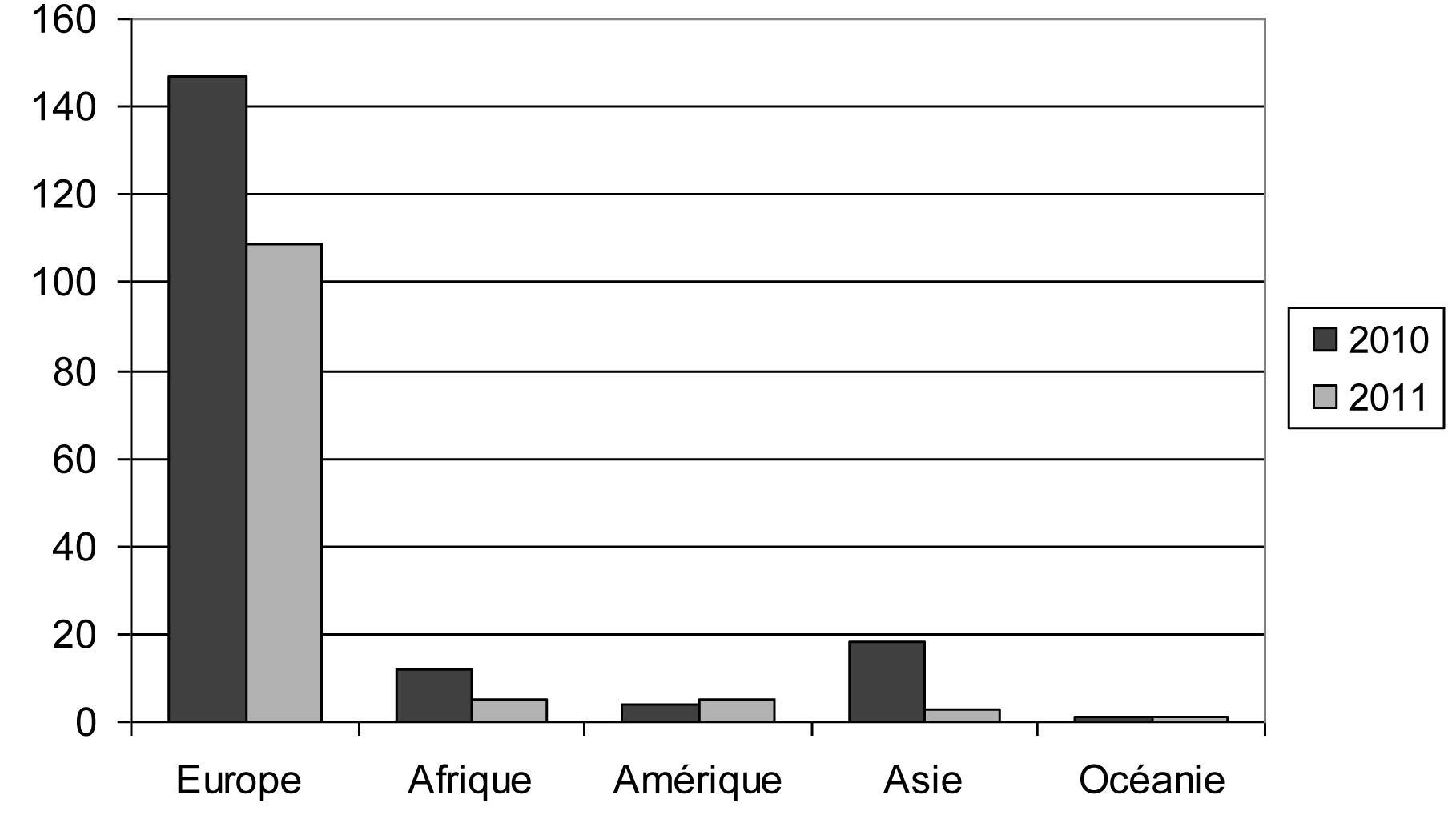
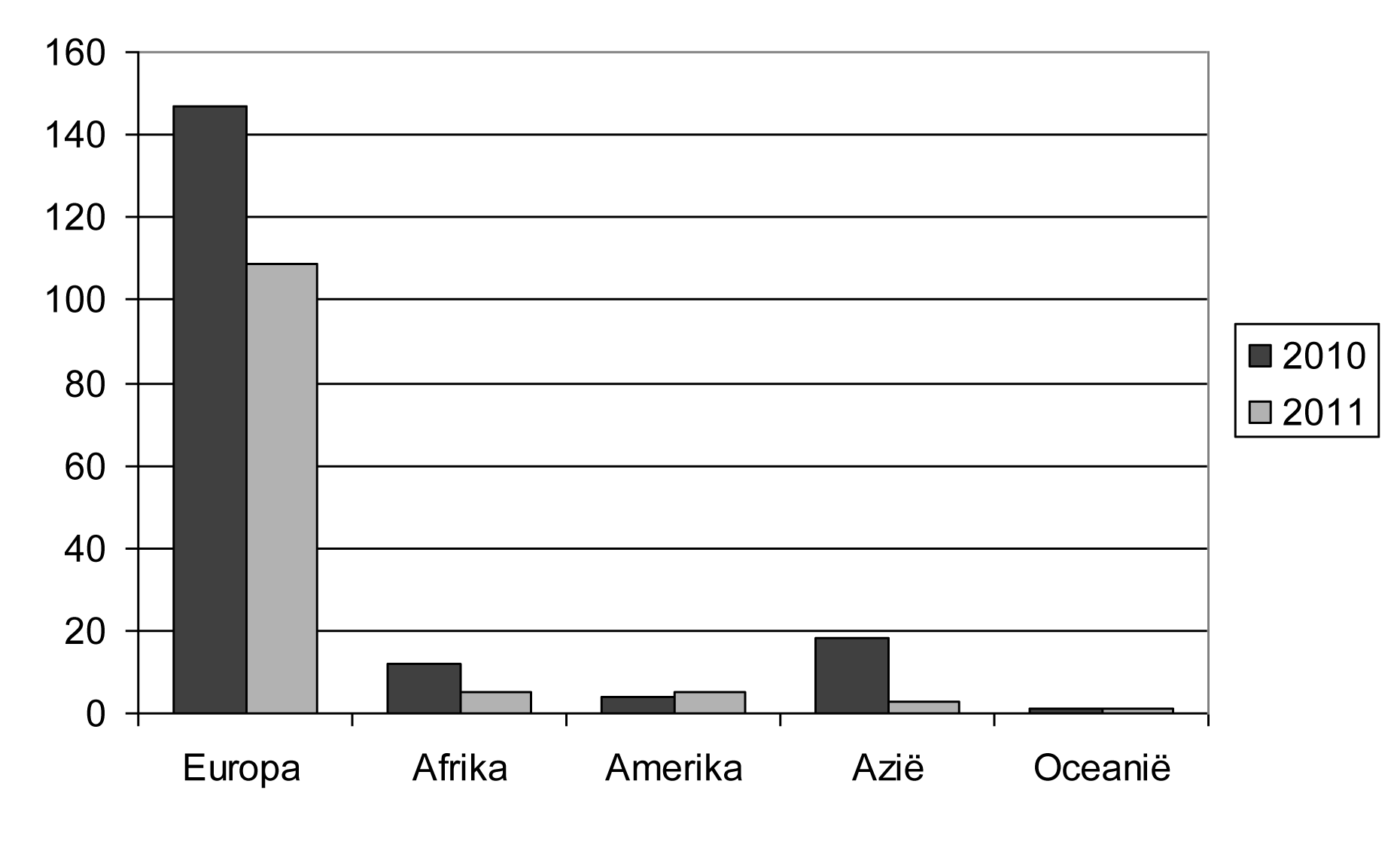
4.2. Les femmes domiciliées à l'étranger: division par continent
| Origine — Afkomst | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| Europe. — Europa | 147 | 109 | 80.77 | 88.62 |
| Afrique. — Afrika | 12 | 5 | 6.59 | 4.07 |
| Amérique. — Amerika | 4 | 5 | 2.20 | 4.07 |
| Asie. — Azië | 18 | 3 | 9.89 | 2.44 |
| Océanie. — Oceanië | 1 | 1 | 0.55 | 0.81 |
| Total. — Totaal | 182 | 123 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 182 | 123 | ||
Femmes domiciliéers à l'étranger
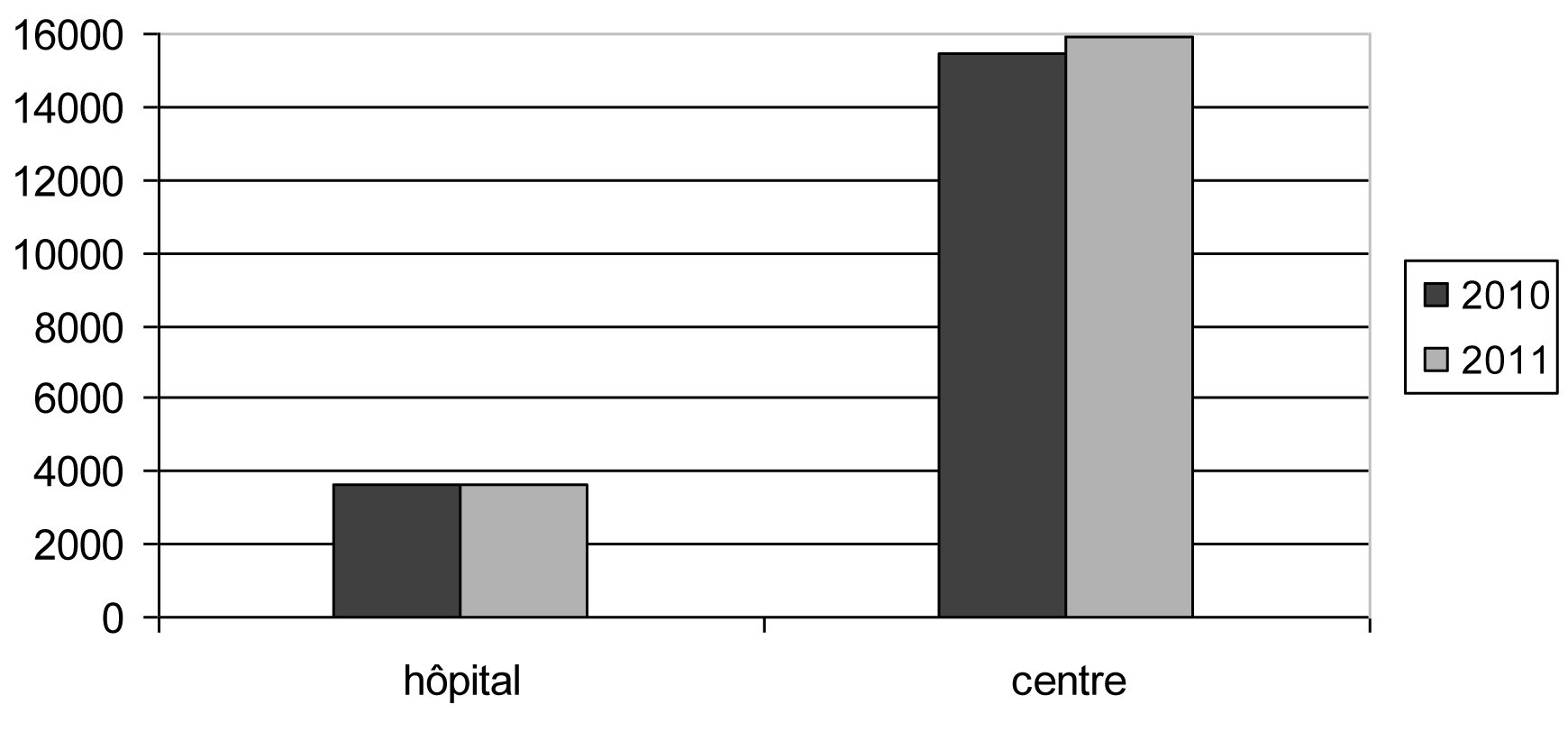
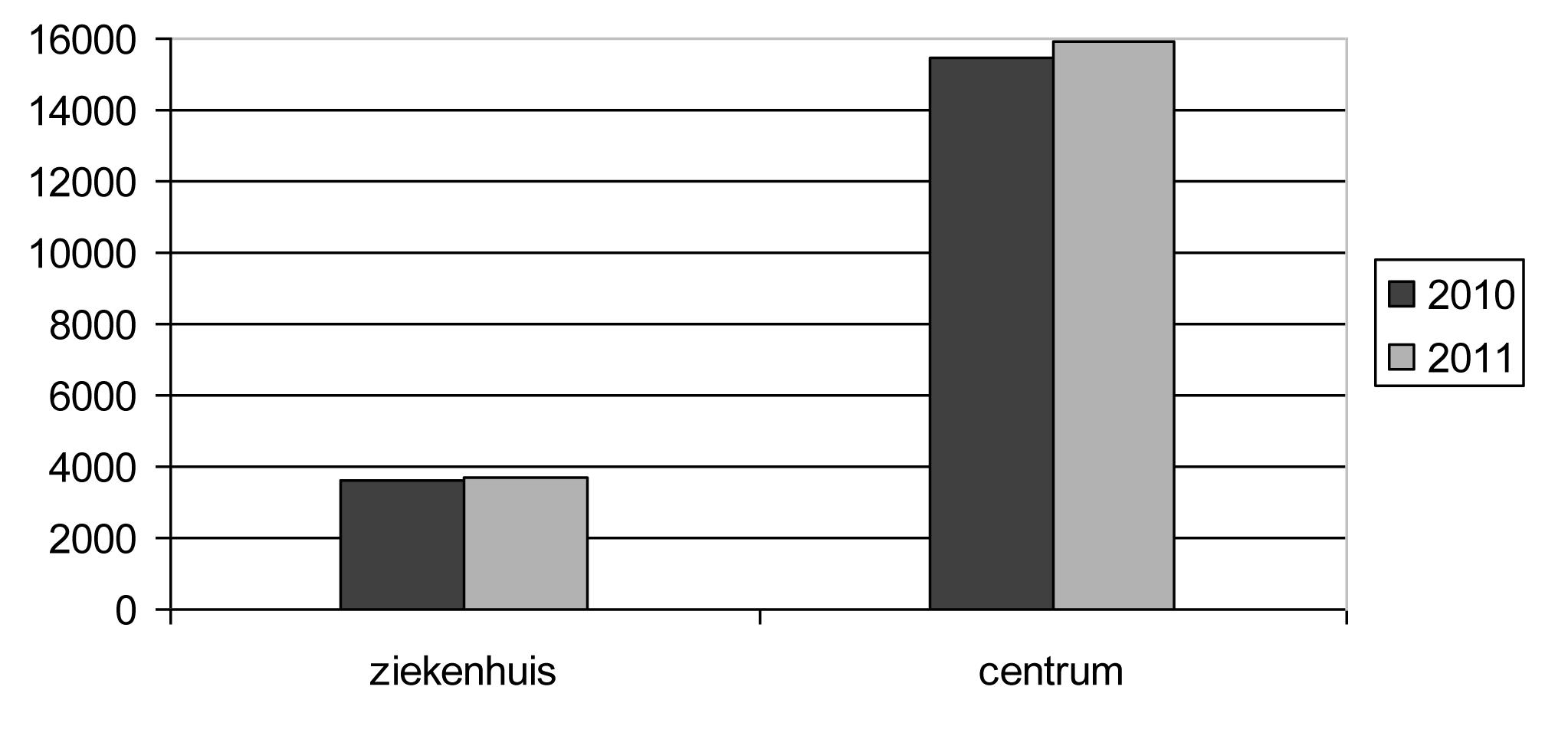
5. Établissements où se pratique l'interruption de grossesse
| Institution — Type instelling | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 3 652 | 3 667 | 19,13 | 18,73 |
| Centre. — Centrum | 15 443 | 15 911 | 80,87 | 81,27 |
| Total général. — Algemeen totaal | 19 095 | 19 578 | 100,00 | 100,00 |
Proportion centre/hôpital
B. Données psycho-sociales
6. Situations de détresse invoquées
Situations de détresse
A.00 Problèmes de santé de la femme enceinte.
A.01 Problèmes de santé de l'enfant à naître.
A.02 Problèmes de santé mentale.
B.13 La femme se sent trop jeune.
B.14 La femme se sent trop vieille.
B.15 Étudiante.
B.16 Femme isolée.
B.17 Pas de souhait d'enfant pour le moment.
B.18 Famille complète.
C.20 Problèmes financiers.
C.21 Situation professionnelle.
C.22 Problèmes de logement.
D.30 Relation récemment rompue.
D.31 Le partenaire n'accepte pas la grossesse.
D.32 Relation occasionnelle.
D.33 Relation trop récente.
D.34 Relation extraconjugale.
D.35 Problèmes de couple.
D.36 Problèmes relationnels avec l'entourage.
D.37 Problèmes juridiques liés au divorce.
E.40 Viol.
E.41 Inceste.
F.50 Réfugiée politique.
G.99 Autres.
Catégories des situations de détresse
A. Santé physique ou psychique de la mère ou de l'enfant à naître.
B. Raisons personnelles.
C. Raisons financières ou matérielles.
D. Problèmes de couple ou familiaux.
E. Grossesse suite à un viol ou un inceste.
F. Réfugiée politique.
G. Autres raisons.
| Liste — Lijst | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| A.00 | 569 | 595 | 1,96 | 2,02 |
| A.01 | 317 | 330 | 1,09 | 1,12 |
| A.02 | 272 | 257 | 0,94 | 0,87 |
| B.13 | 3 319 | 3 259 | 11,42 | 11,07 |
| B.14 | 616 | 643 | 2,12 | 2,18 |
| B.15 | 2 485 | 2 331 | 8,55 | 7,92 |
| B.16 | 939 | 840 | 3,23 | 2,85 |
| B.17 | 4 867 | 5 404 | 16,75 | 18,36 |
| B.18 | 3 172 | 3 265 | 10,92 | 11,09 |
| C.20 | 2 489 | 2 448 | 8,57 | 8,32 |
| C.21 | 1 475 | 1 413 | 5,08 | 4,80 |
| C.22 | 515 | 559 | 1,77 | 1,90 |
| D.30 | 1 608 | 1 629 | 5,53 | 5,53 |
| D.31 | 698 | 762 | 2,40 | 2,59 |
| D.32 | 706 | 744 | 2,43 | 2,53 |
| D.33 | 1 465 | 1 508 | 5,04 | 5,12 |
| D.34 | 599 | 628 | 2,06 | 2,13 |
| D.35 | 1 405 | 1 428 | 4,84 | 4,85 |
| D.36 | 352 | 361 | 1,21 | 1,23 |
| D.37 | 91 | 79 | 0,31 | 0,27 |
| E.40 | 57 | 47 | 0,20 | 0,16 |
| E.41 | 3 | 0 | 0,01 | 0,00 |
| F.50 | 522 | 494 | 1,80 | 1,68 |
| G.99 | 512 | 407 | 1,76 | 1,38 |
| Total. — Totaal | 29 053 | 29 431 | 100,00 | 100,00 |
C. Données médicales
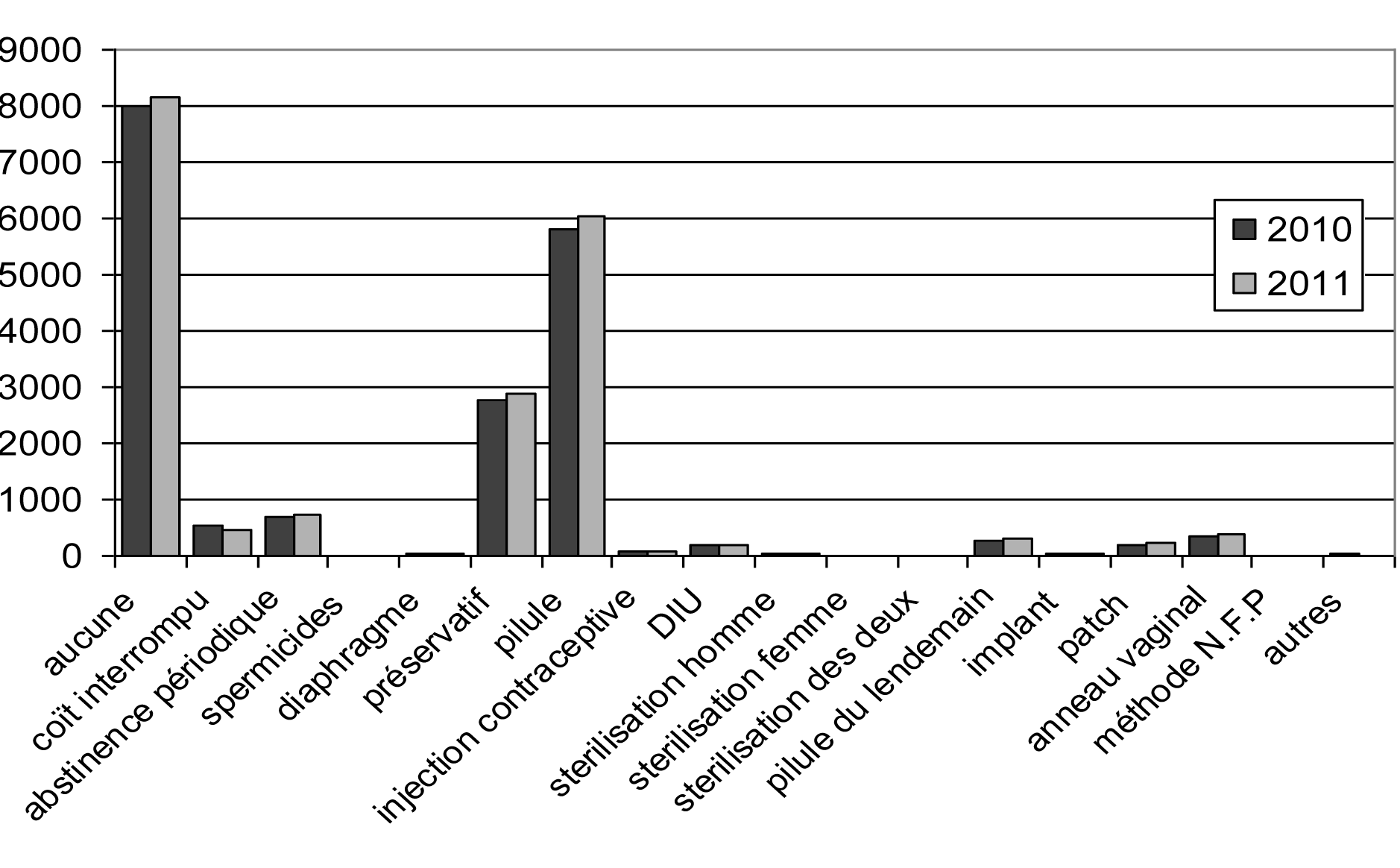
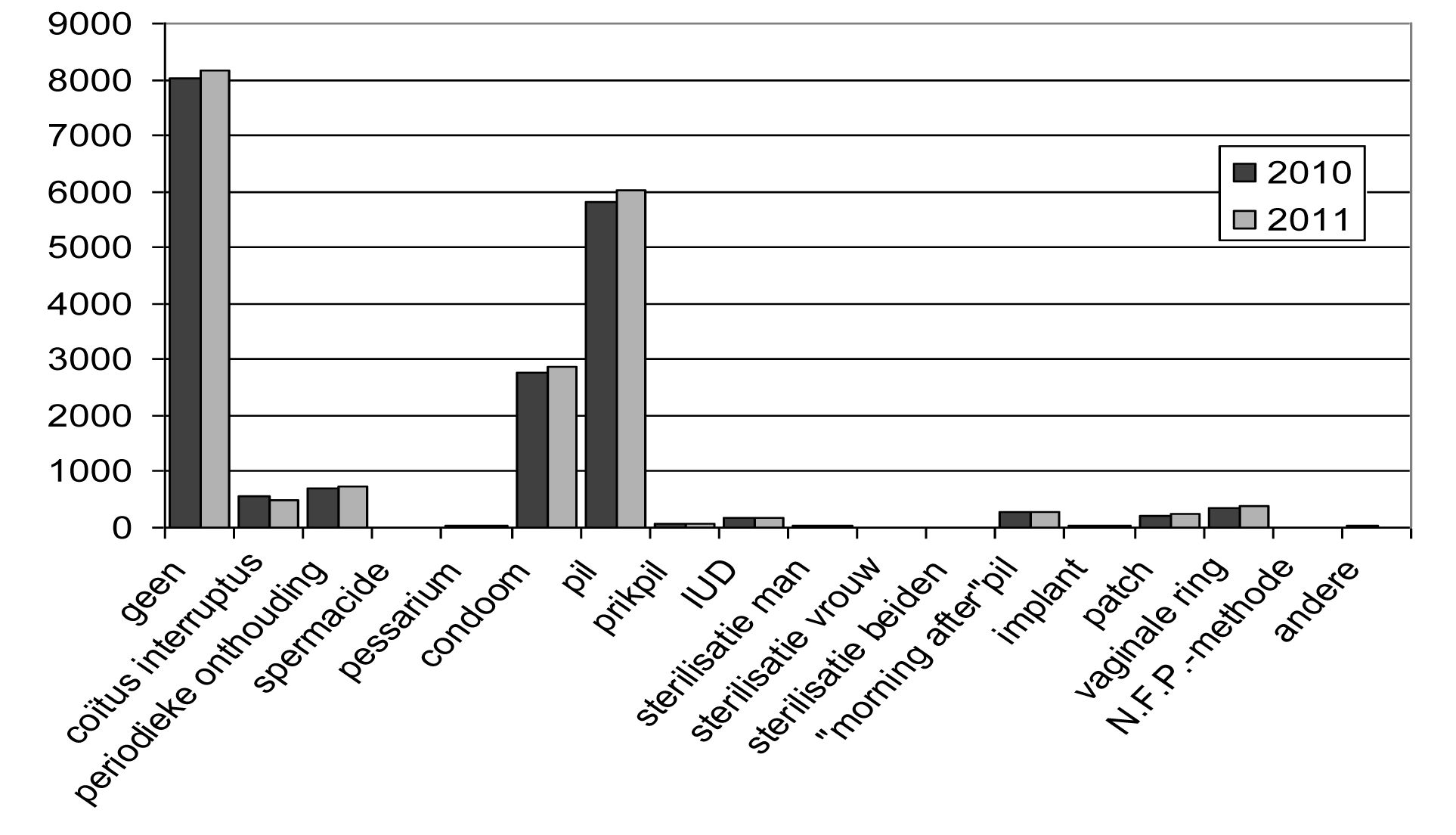
7. Méthode de contraception la plus utilisée pendant le dernier mois
| Méthode — Methode | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 8 012 | 8 154 | 41,96 | 41,65 |
| Coït interrompu. — Coïtus interruptus | 545 | 477 | 2,85 | 2,44 |
| Abstinence périodique. — Periodieke onthouding | 711 | 731 | 3,72 | 3,73 |
| Spermicides. — Spermacide | 13 | 10 | 0,07 | 0,05 |
| Diaphragme. — Pessarium | 24 | 24 | 0,13 | 0,12 |
| Préservatif. — Condoom | 2 782 | 2 876 | 14,57 | 14,69 |
| Pilule. — Pil | 5 820 | 6 030 | 30,48 | 30,80 |
| Injection contraceptive. — Prikpil | 58 | 72 | 0,30 | 0,37 |
| DIU. — IUD | 181 | 184 | 0,95 | 0,94 |
| Stérilisation homme. — Sterilisatie man | 29 | 33 | 0,15 | 0,17 |
| Stérilisation femmes. — Sterilisatie vrouw | 14 | 14 | 0,07 | 0,07 |
| Stérilisation des deux. — Sterilisatie beiden | 1 | 0 | 0,01 | 0,00 |
| Pilule du lendemain. — « Morning after » pil | 281 | 289 | 1,47 | 1,48 |
| Implant. — Implant | 31 | 41 | 0,16 | 0,21 |
| Patch. — Patch | 200 | 233 | 1,05 | 1,19 |
| Anneau vaginal. — Vaginale ring | 348 | 379 | 1,82 | 1,94 |
| Méthode N.FR.P. — N.F.P.-methode | 16 | 15 | 0,08 | 0,08 |
| Autres. — Andere | 29 | 16 | 0,15 | 0,08 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Méthodes de contraception
8. Causes de l'échec de la contraception
| Cause — Oorzaak | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
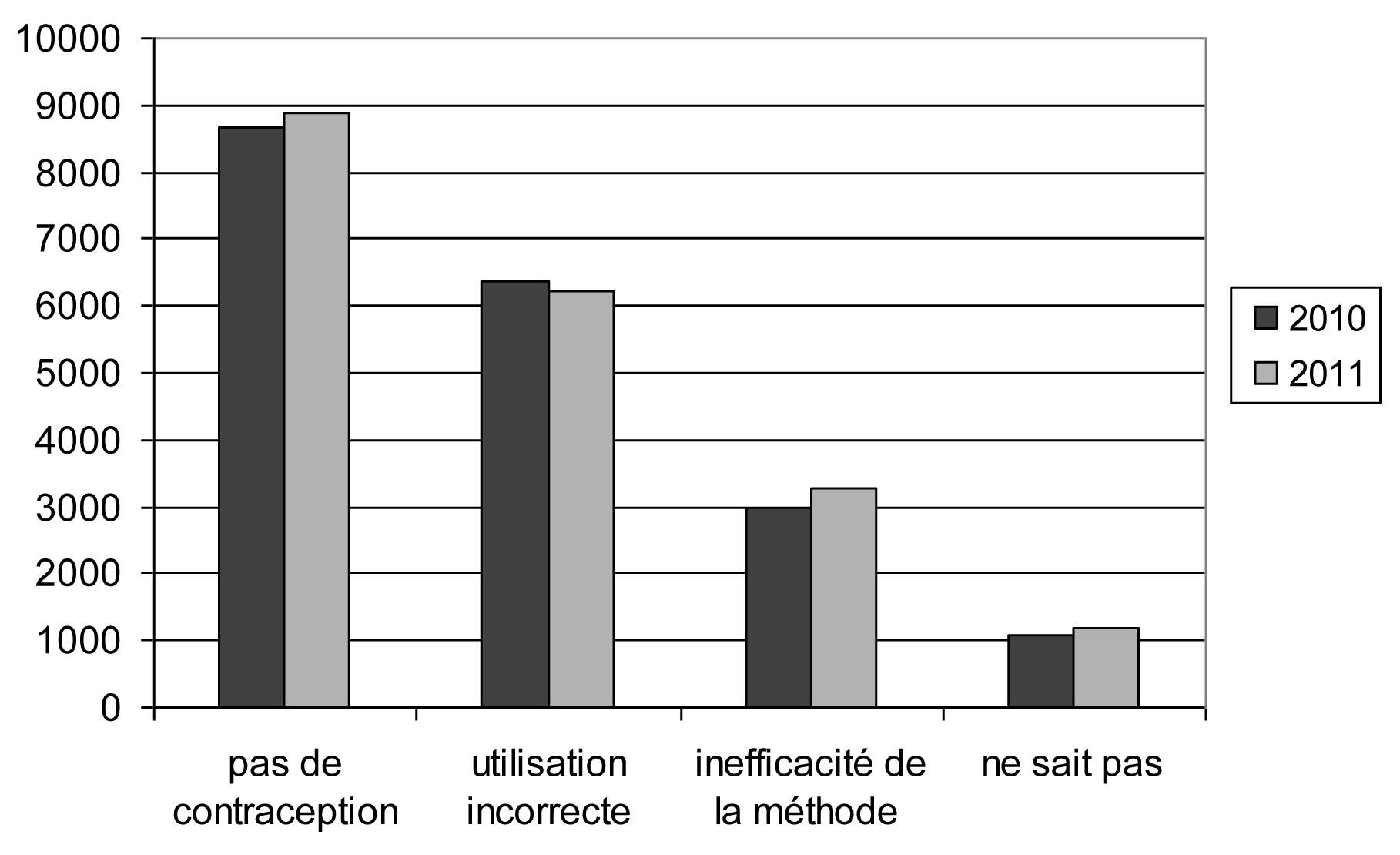
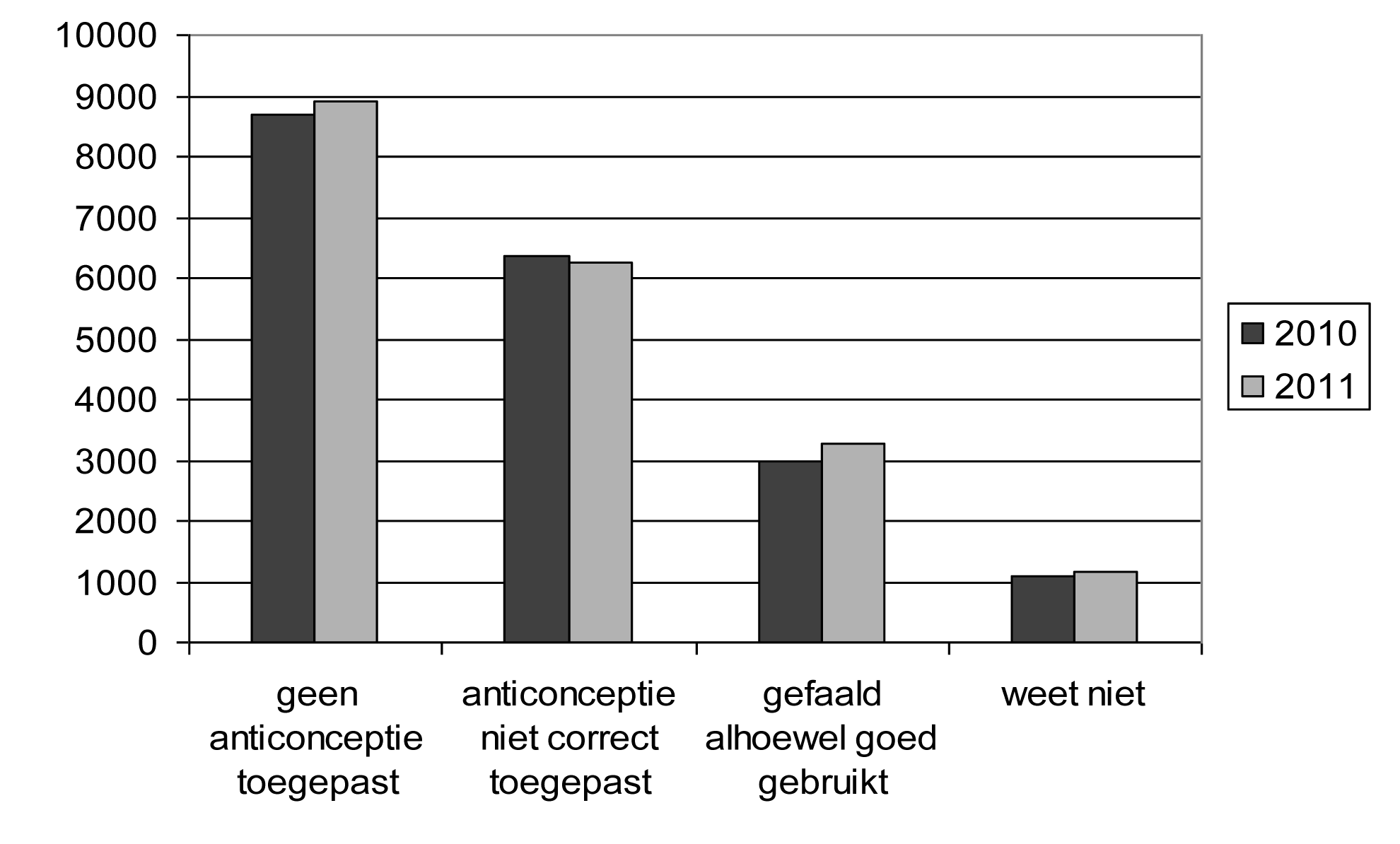
| Pas de contraception. — Geen anticonceptie toegepast | 8 675 | 8 894 | 45,43 | 45,43 |
| Utilisation incorrecte. — Anticonceptie niet correct toegepast | 6 378 | 6 238 | 33,40 | 31,86 |
| Inefficacité de la méthode. — Gefaald alhoewel goed gebruikt | 2 969 | 3 268 | 15,55 | 16,69 |
| Ne sait pas. — Weet niet | 1 073 | 1 178 | 5,62 | 6,02 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Causes d'échec
Ces chiffres ont été établis à partir des déclarations faites par les femmes aux médecins et ne peuvent être recoupées scientifiquement.
La Commission ne possède pas d'informations quant à la fréquence d'utilisation des différentes méthodes de contraception au niveau de la population.
La publication de ces chiffres ne contient aucun jugement de valeur quant à la fiabilité des méthodes utilisées.
Cette réflexion concerne les tableaux 7 et 8.
D. Aspects médico-techniques du traitement
9. Méthode utilisée pour interrompre la grossesse
| Méthode — Methode | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
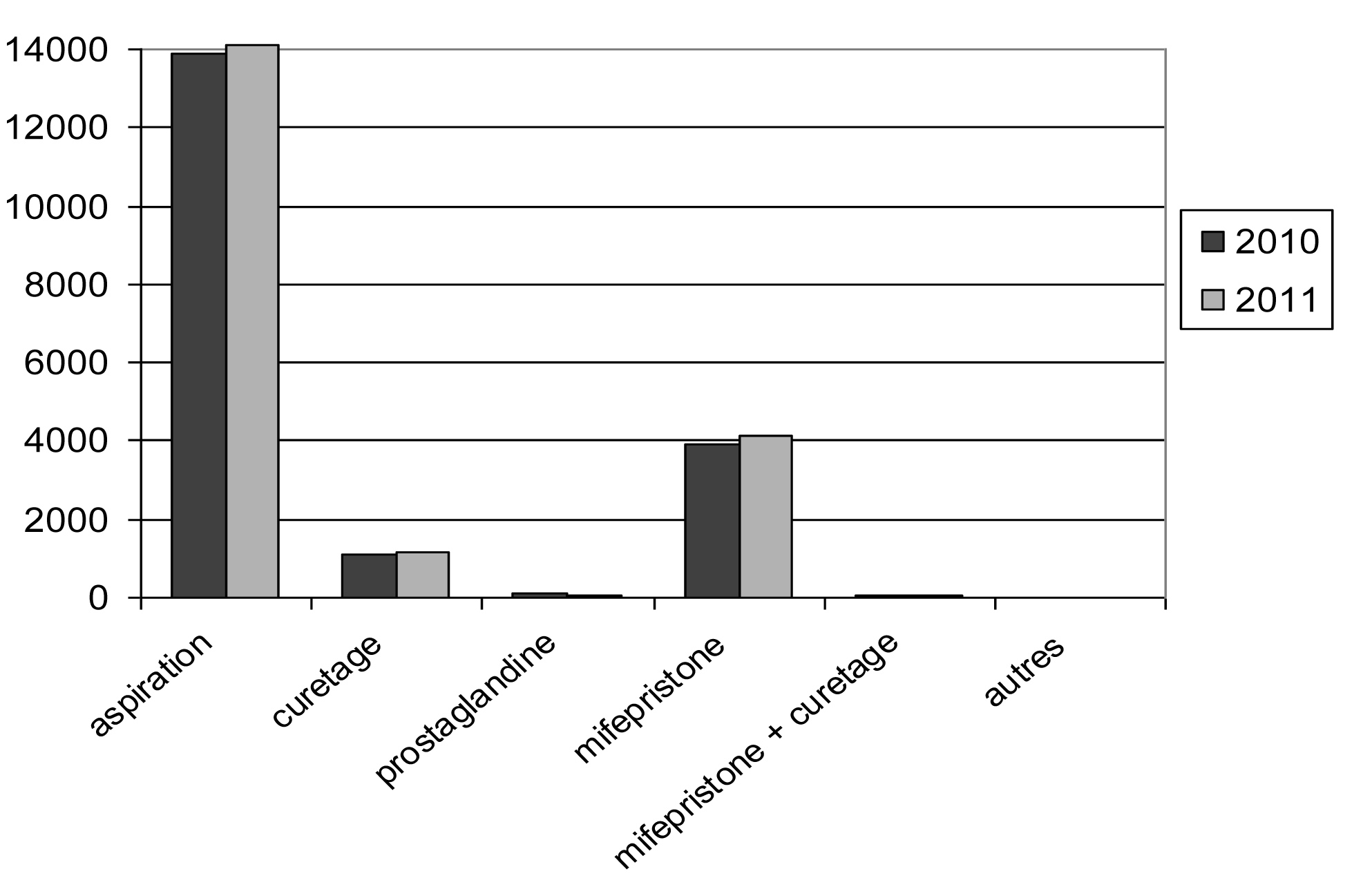
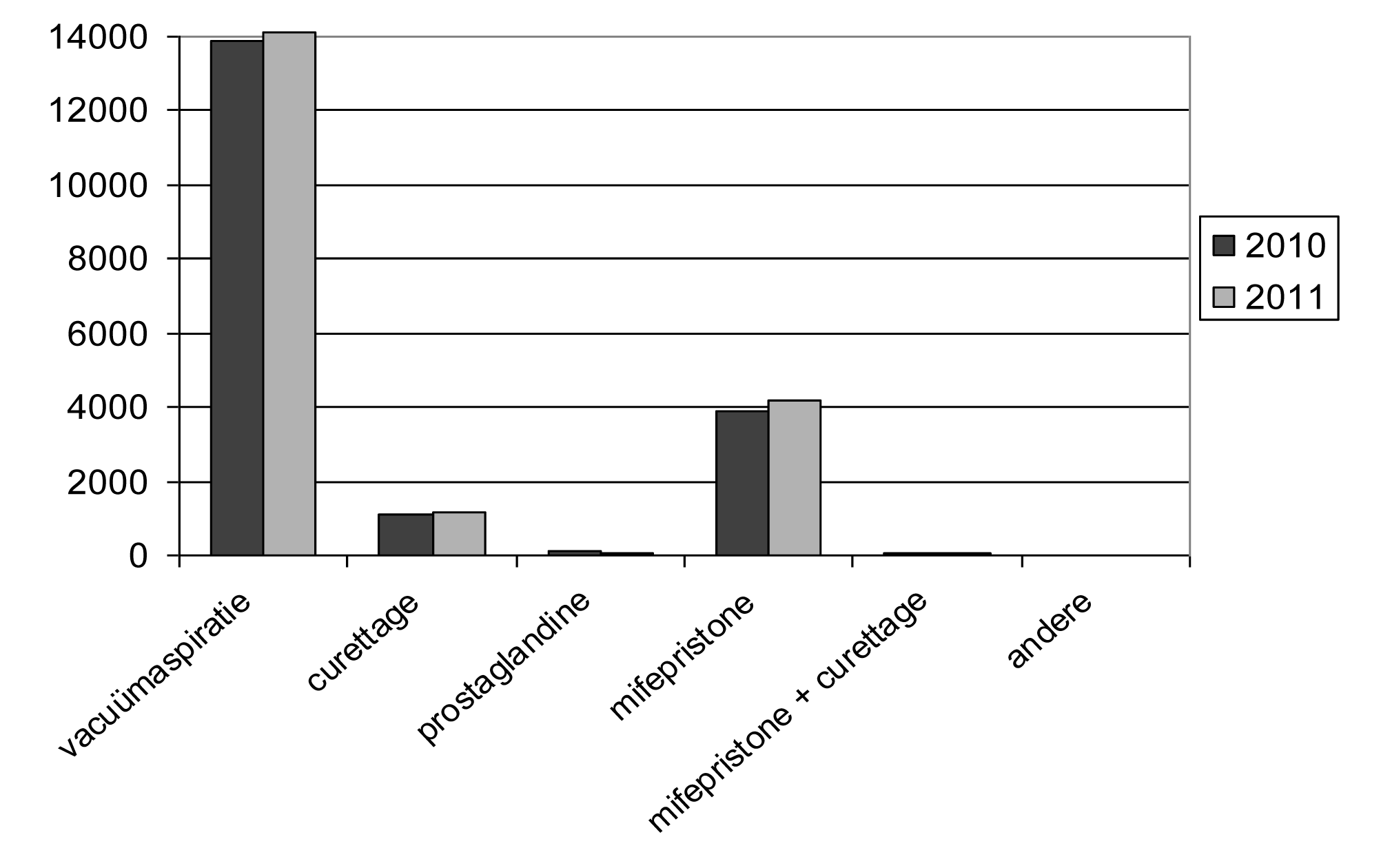
| Aspiration. — Vacuümaspiratie | 13 885 | 14 105 | 72,72 | 72,05 |
| Curetage. — Curettage | 1 124 | 1 169 | 5,89 | 5,97 |
| Prostaglandine. — Prostaglandine | 97 | 79 | 0,51 | 0,40 |
| Mifépristone. — Mifepristone | 3 911 | 4 157 | 20,48 | 21,23 |
| Mifépristone + curetage. — Mifepristone + curettage | 52 | 41 | 0,27 | 0,21 |
| Autres. — Andere | 26 | 27 | 0,14 | 0,14 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Een antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 595 | 19 578 | ||
Méthodes d'IVG
10. Anesthésie
| Méthode — Methode | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
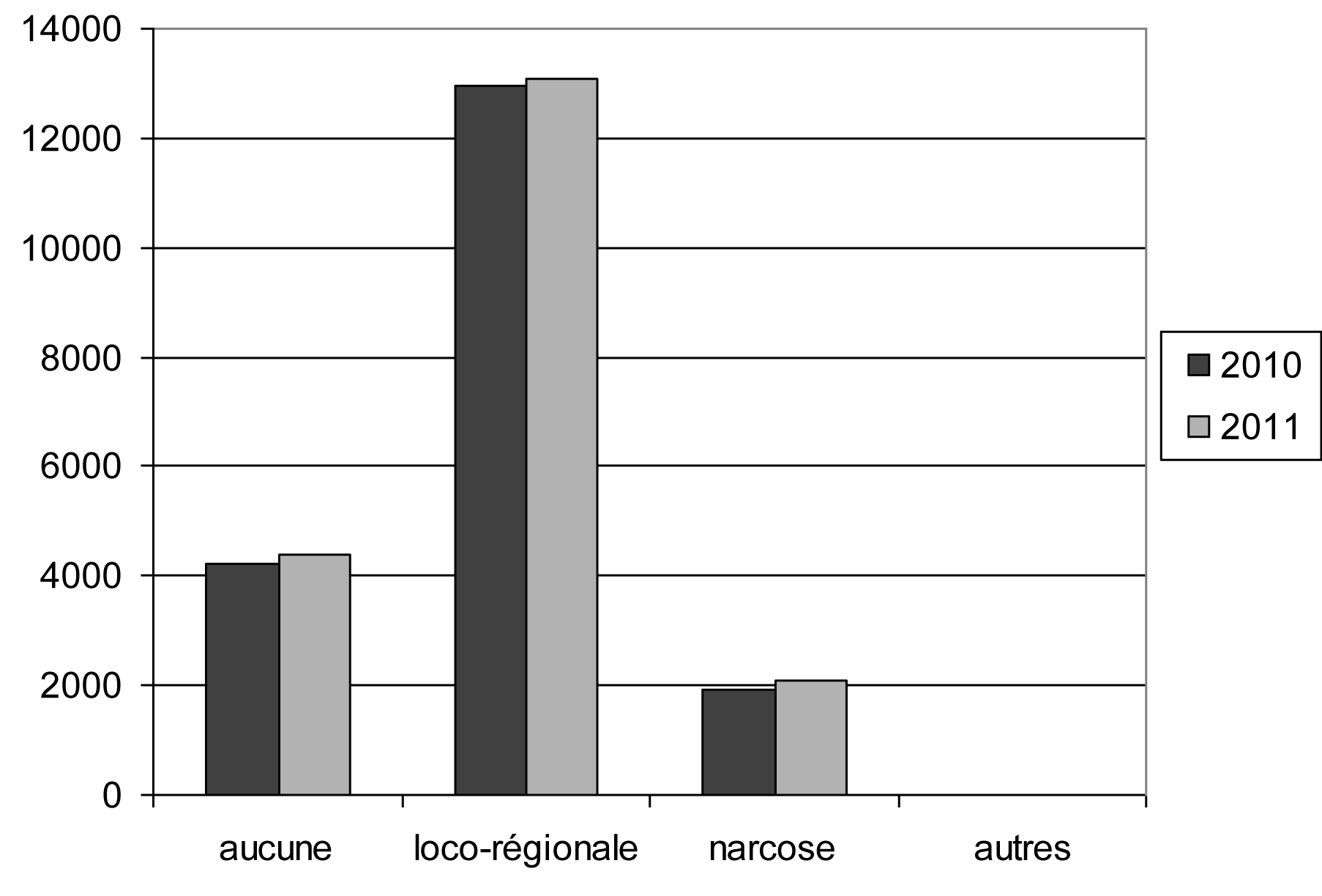
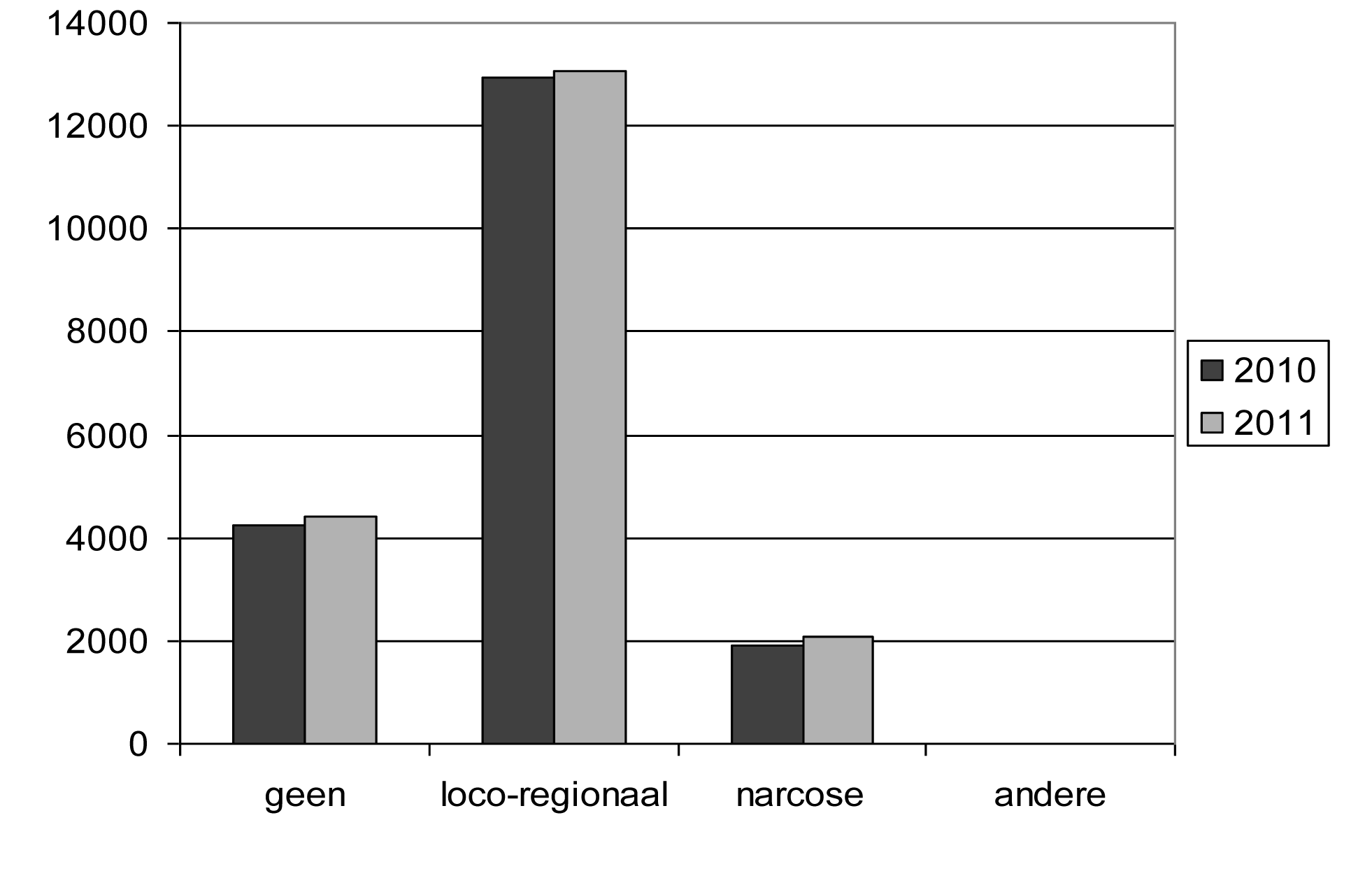
| Aucune. — Geen | 4 223 | 4 394 | 22,12 | 22,44 |
| Loco-régionale. — Loco-regionaal | 12 960 | 13 074 | 67,87 | 66,78 |
| Narcose. — Narcose | 1 902 | 2 098 | 9,96 | 10,72 |
| Autres. — Andere | 10 | 12 | 0,05 | 0,06 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Anesthésie
11. Durée d'hospitalisation
| Type — Type | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
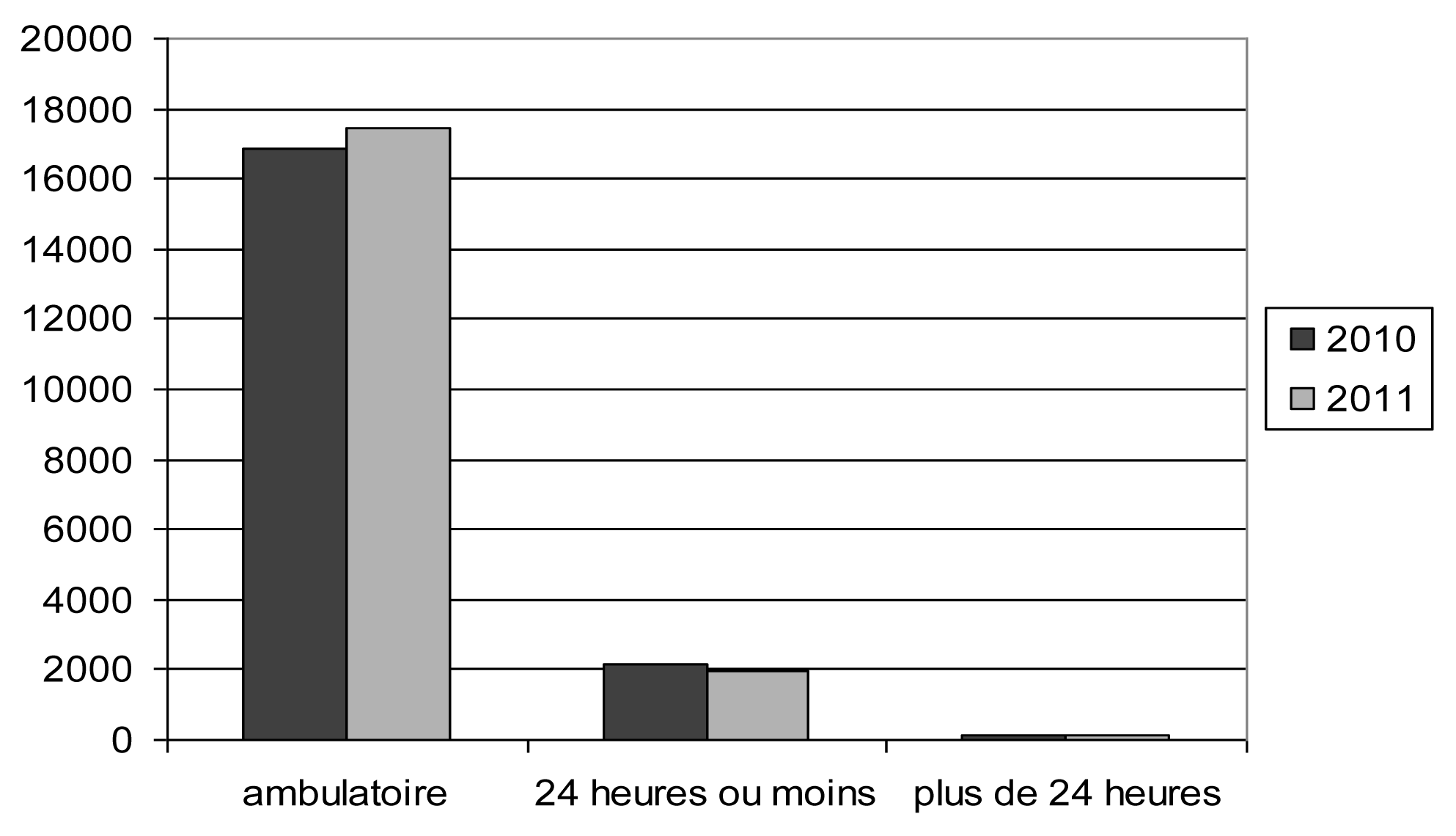
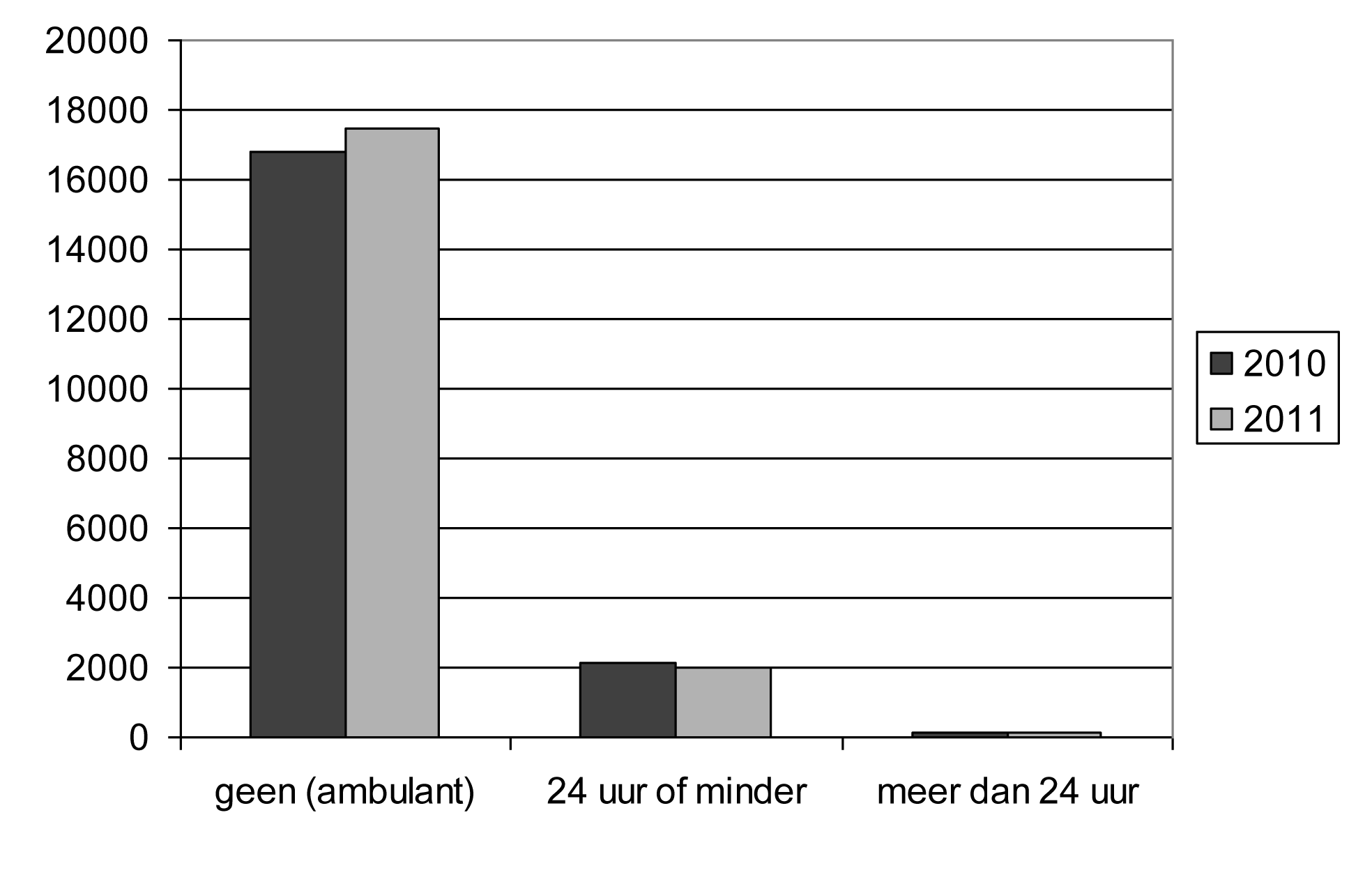
| Ambulatoire. — Geen (ambulant) | 16 833 | 17 470 | 88,15 | 89,23 |
| 24 heures ou moins. — 24 uur of minder | 2 128 | 1 985 | 11,14 | 10,14 |
| Plus de 24 heures. — Meer dan 24 uur | 134 | 123 | 0,70 | 0,63 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 | ||
Durée d'hospitalisation
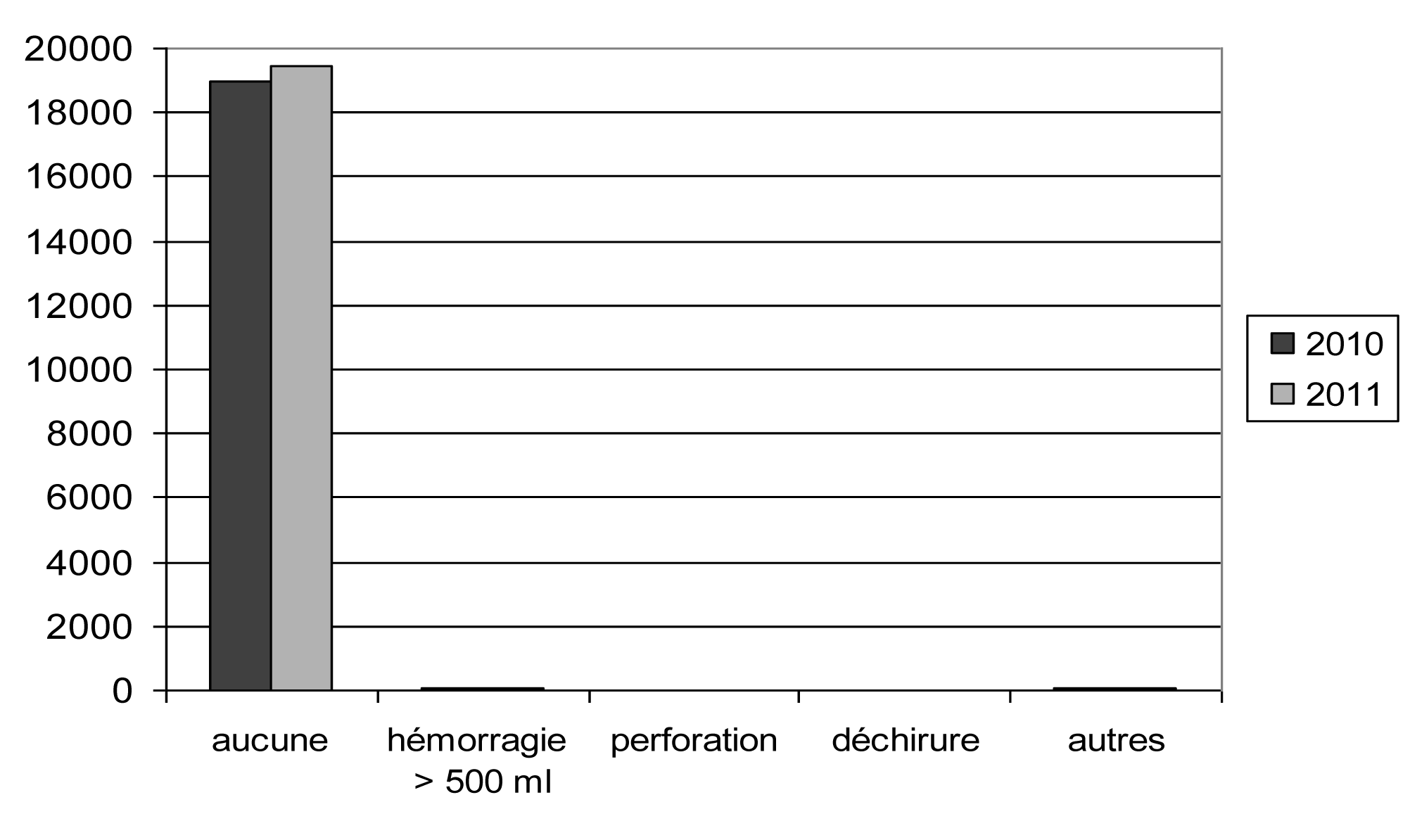
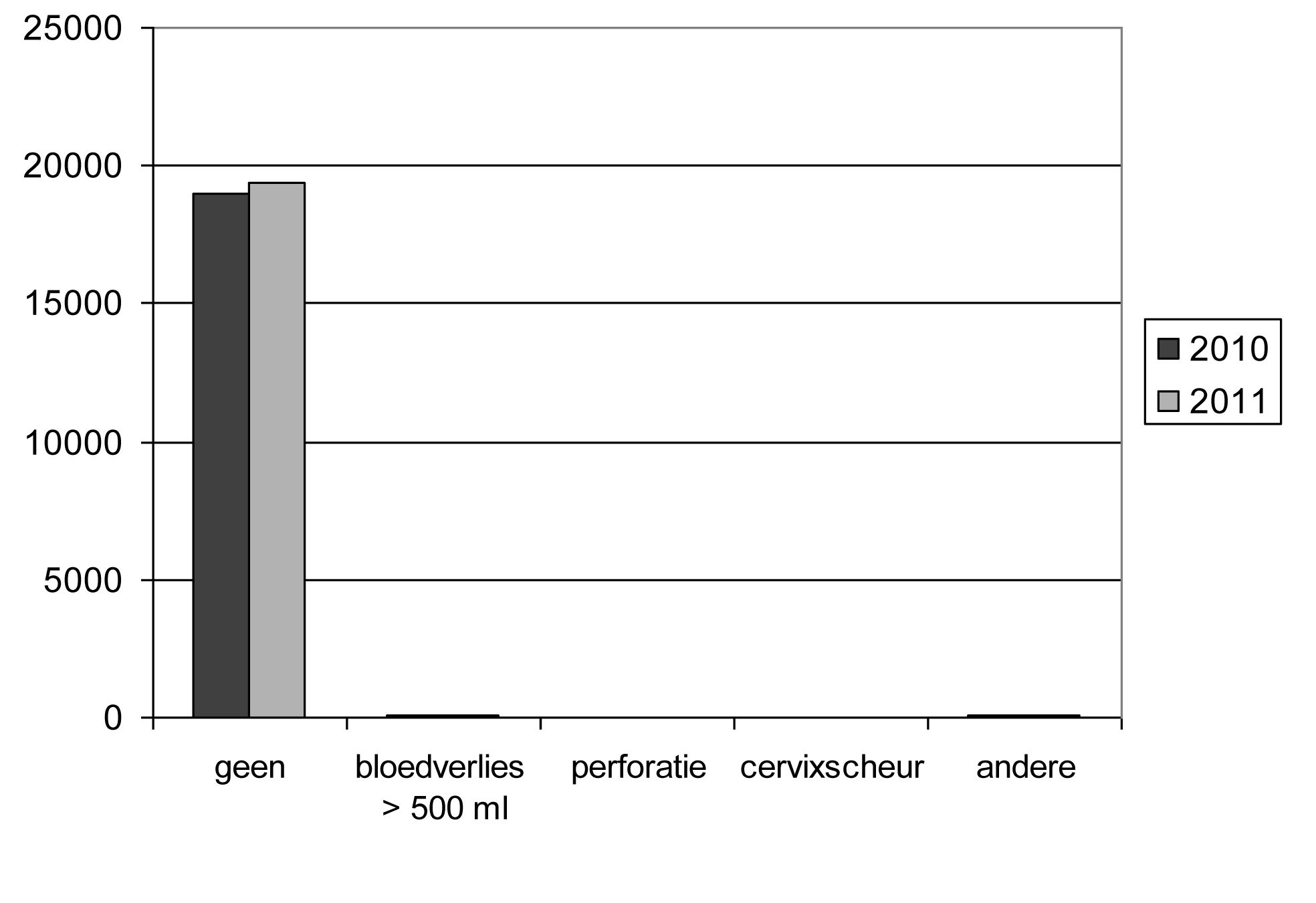
12. Complications
| Type — Type | Nombre — Aantal | % | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 18 962 | 19 418 | 99,30 | 99,18 |
| Perte de sang plus 500 ml. — Bloedverlies meer dan 500 ml | 45 | 51 | 0,24 | 0,26 |
| Perforation. — Perforatie | 12 | 14 | 0,06 | 0,07 |
| Déchirure. — Cervixscheur | 16 | 12 | 0,08 | 0,06 |
| Autres. — Andere | 60 | 83 | 0,31 | 0,42 |
| Total. — Totaal | 19 095 | 19 578 | 100,00 | 100,00 |
| Pas de réponse. — Geen antwoord | 0 | 0 | ||
| Total général. — Algemeen totaal | 19 095 | 19 578 |
Complications
2. TABULATIONS CROISÉES
1. Situation de détresse
1.1. Domicile de la femme invoquant une situation de détresse matérielle (catégorie C)
| Domicile — Woonplaats | Nombre d'IVG — Aantal abortussen | Avec C — Met C | % avec C — % met C | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Anvers. — Antwerpen | 2 963 | 3 063 | 486 | 534 | 10.85 | 12.08 |
| Flandre occidentale. — West-Vlaanderen | 1 132 | 1 208 | 121 | 117 | 2.70 | 2.65 |
| Flandre orientale. — Oost-Vlaanderen | 1 697 | 1 787 | 238 | 197 | 5.31 | 4.46 |
| Hainaut. — Henegouwen | 2 375 | 2 605 | 709 | 823 | 15.83 | 18.62 |
| Liège. — Luik | 2 146 | 1 947 | 495 | 488 | 11.05 | 11.04 |
| Limbourg. — Limburg | 988 | 989 | 84 | 58 | 1.88 | 1.31 |
| Luxembourg. — Luxemburg | 426 | 420 | 143 | 125 | 3.19 | 2.83 |
| Namur. — Namen | 774 | 813 | 245 | 266 | 5.47 | 6.02 |
| Brabant flamand. — Vlaams-Brabant | 1 069 | 1 158 | 190 | 209 | 4.24 | 4.73 |
| Brabant wallon. — Waals-Brabant | 588 | 702 | 200 | 211 | 4.47 | 4.77 |
| Bruxelles-Capitale. — Brussel-Hoofdstad | 4 755 | 4 763 | 1 527 | 1 363 | 34.09 | 30.84 |
| À l'étranger. — Buitenland | 182 | 123 | 41 | 29 | 0.92 | 0.66 |
| Total. — Totaal | 19 095 | 19 578 | 4 479 | 4 420 | 100,00 | 100,00 |
1.2. Domicile de la femme invoquant une situation de détresse personnelle (catégorie B)
| Domicile — Woonplaats | Nombre d'IVG — Aantal abortussen | Avec B — Met B | % avec B — % met B | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Anvers. — Antwerpen | 2 963 | 3 063 | 2 416 | 2 579 | 15.69 | 16.38 |
| Flandre occidentale. — West-Vlaanderen | 1 132 | 1 208 | 931 | 935 | 6.05 | 5.94 |
| Flandre orientale. — Oost-Vlaanderen | 1 697 | 1 787 | 1 412 | 1 463 | 9.17 | 9.29 |
| Hainaut. — Henegouwen | 2 375 | 2 605 | 1 831 | 2 034 | 11.89 | 12.92 |
| Liège. — Luik | 2 146 | 1 947 | 1 782 | 1 575 | 11.57 | 10.01 |
| Limbourg. — Limburg | 988 | 989 | 795 | 827 | 5.16 | 5.25 |
| Luxembourg. — Luxemburg | 426 | 420 | 317 | 350 | 2.06 | 2.22 |
| Namur. — Namen | 774 | 813 | 571 | 626 | 3.71 | 3.98 |
| Brabant flamand. — Vlaams-Brabant | 1 069 | 1 158 | 930 | 1 019 | 6.04 | 6.47 |
| Brabant wallon. — Waals-Brabant | 588 | 702 | 487 | 556 | 3.16 | 3.53 |
| Bruxelles-Capitale. — Brussel-Hoofdstad | 4 755 | 4 763 | 3 799 | 3 688 | 24.67 | 23.43 |
| À l'étranger. — Buitenland | 182 | 123 | 127 | 90 | 0.82 | 0.57 |
| Total. — Totaal | 19 095 | 19 578 | 15 398 | 15 742 | 100.00 | 100.00 |
Ces deux tableaux reprennent la province d'origine de patientes qui ont invoqué au moins une situation de détresse matérielle et/ou personnelle.
1.3. Situation de détresse et âge.
1.3.1. Nombre
| Situation de détresse — Noodsituatie | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 0 | 1 | 30 | 37 | 147 | 158 | 301 | 314 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 139 | 127 | 3 233 | 3 243 | 4 048 | 4 227 | 2 793 | 2 878 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 7 | 5 | 362 | 457 | 1 366 | 1 382 | 1 292 | 1 303 |
| Problèmes relationnels. — Relationele problemen | 7 | 6 | 552 | 617 | 1 816 | 1 913 | 1 953 | 2 023 |
| Viol — inceste. — Verkrachting — incest | 9 | 0 | 8 | 11 | 17 | 13 | 18 | 8 |
| Réfugiée politique. — Politiek vluchteling | 0 | 0 | 29 | 38 | 150 | 118 | 148 | 158 |
| Autres. — andere | 0 | 0 | 46 | 38 | 114 | 108 | 152 | 116 |
| Total. — Totaal | 162 | 139 | 4 260 | 4 441 | 7 658 | 7 919 | 6 657 | 6 800 |
| Situation de détresse — Noodsituatie | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 329 | 333 | 238 | 237 | 107 | 98 | 6 | 4 | 0 | 0 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 2 237 | 2 338 | 1 942 | 1 893 | 897 | 943 | 108 | 92 | 1 | 0 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 882 | 776 | 444 | 379 | 117 | 113 | 9 | 5 | 0 | 0 |
| Problèmes relationnels. — Relationele problemen | 1 490 | 1 525 | 865 | 822 | 228 | 215 | 13 | 18 | 0 | 0 |
| Viol — inceste. — Verkrachting — incest | 7 | 6 | 7 | 5 | 1 | 4 | 0 | 0 | 0 | 0 |
| Réfugiée politique. — Politiek vluchteling | 117 | 105 | 59 | 62 | 19 | 13 | 0 | 0 | 0 | 0 |
| Autres. — andere | 117 | 85 | 61 | 48 | 22 | 12 | 0 | 0 | 0 | 0 |
| Total. — Totaal | 5 179 | 5 168 | 3 616 | 3 446 | 1 391 | 1 398 | 136 | 119 | 1 | 0 |
1.3.2. Pourcentage
| Situation de détresse — Noodsituatie | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 0.00 | 0.72 | 0.70 | 0.83 | 1.92 | 2.00 | 4.52 | 4.62 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 85.80 | 91.37 | 75.89 | 73.02 | 52.86 | 53.38 | 41.96 | 42.32 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 4.32 | 3.60 | 8.50 | 10.29 | 17.84 | 17.45 | 19.41 | 19.16 |
| Problèmes relationnels. — Relationele problemen | 4.32 | 4.32 | 12.96 | 13.89 | 23.71 | 24.16 | 29.34 | 29.75 |
| Viol — inceste. — Verkrachting — incest | 5.56 | 0.00 | 0.19 | 0.25 | 0.22 | 0.16 | 0.27 | 0.12 |
| Réfugiée politique. — Politiek vluchteling | 0.00 | 0.00 | 0.68 | 0.86 | 1.96 | 1.49 | 2.22 | 2.32 |
| Autres. — andere | 0.00 | 0.00 | 1.08 | 0.86 | 1.49 | 1.36 | 2.28 | 1.71 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Situation de détresse. — Noodsituatie | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 6.35 | 6.44 | 6.58 | 6.88 | 7.69 | 7.01 | 4.41 | 3.36 | 0.00 | 0.00 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 43.19 | 45.24 | 53.71 | 54.93 | 64.49 | 67.45 | 79.41 | 77.31 | 100.00 | 0.00 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 17.03 | 15.02 | 12.28 | 11.00 | 8.41 | 8.08 | 6.62 | 4.20 | 0.00 | 0.00 |
| Problèmes relationnels. — Relationele problemen | 28.77 | 29.51 | 23.92 | 23.85 | 16.39 | 15.38 | 9.56 | 15.13 | 0.00 | 0.00 |
| Viol — inceste. — Verkrachting — incest | 0.14 | 0.12 | 0.19 | 0.15 | 0.07 | 0.29 | 0.00 | 0.00 | 0.00 | 0.00 |
| Réfugiée politique. — Politiek vluchteling | 2.26 | 2.03 | 1.63 | 1.80 | 1.37 | 0.93 | 0.00 | 0.00 | 0.00 | 0.00 |
| Autres. — andere | 2.26 | 1.64 | 1.69 | 1.39 | 1.58 | 0.86 | 0.00 | 0.00 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
PS. : La femme de 55 ans non reprise dans les tableaux (2011) a invoqué une situation de détresse personnelle.
1.4. Situation de détresse et état civil
1.4.1. Nombre
| Situation de détresse — Noodsituatie | Célibataire — Ongehuwd | Mariée — Gehuwd | Divorcée — Gescheiden | Veuve — Weduwe | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 605 | 640 | 478 | 478 | 71 | 62 | 4 | 2 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 10 834 | 11 047 | 3 764 | 3 863 | 765 | 783 | 35 | 49 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 3 142 | 3 221 | 1 068 | 961 | 255 | 226 | 14 | 12 |
| Problèmes relationnels. — Relationele problemen | 4 927 | 5 309 | 1 107 | 1 048 | 858 | 743 | 32 | 39 |
| Viol — inceste. — Verkrachting — incest | 49 | 32 | 7 | 3 | 3 | 12 | 1 | 0 |
| Réfugiée politique. — Politiek vluchteling | 320 | 323 | 165 | 144 | 31 | 21 | 6 | 6 |
| Autres. — andere | 348 | 294 | 130 | 89 | 29 | 21 | 5 | 3 |
| Total. — Totaal | 20 225 | 20 866 | 6 719 | 6 586 | 2 012 | 1 868 | 97 | 111 |
1.4.2. Pourcentage
| Situation de détresse — Noodsituatie | Célibataire — Ongehuwd | Mariée — Gehuwd | Divorcée — Gescheiden | Veuve — Weduwe | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 2.99 | 3.07 | 7.11 | 7.26 | 3.53 | 3.32 | 4.12 | 1.80 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 53.57 | 52.94 | 56.02 | 58.65 | 38.02 | 41.92 | 36.08 | 44.14 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 15.54 | 15.44 | 15.90 | 14.59 | 12.67 | 12.10 | 14.43 | 10.81 |
| Problèmes relationnels. — Relationele problemen | 24.36 | 25.44 | 16.48 | 15.91 | 42.64 | 39.78 | 32.99 | 35.14 |
| Viol — inceste. — Verkrachting — incest | 0.24 | 0.15 | 0.10 | 0.05 | 0.15 | 0.64 | 1.03 | 0.00 |
| Réfugiée politique. — Politiek vluchteling | 1.58 | 1.55 | 2.46 | 2.19 | 1.54 | 1.12 | 6.19 | 5.41 |
| Autres. — andere | 1.72 | 1.41 | 1.93 | 1.35 | 1.44 | 1.12 | 5.15 | 2.70 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
1.5. Situation de détresse et nombre d'enfants
1.5.1. Nombre
| Situation de détresse — Noodsituatie | 0 | 1 | 2 | 3 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 365 | 350 | 330 | 338 | 282 | 296 | 118 | 141 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 7 683 | 7 871 | 2 653 | 2 756 | 2 833 | 2 861 | 1 456 | 1 475 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 1 944 | 2 035 | 1 179 | 1 087 | 876 | 822 | 325 | 324 |
| Problèmes relationnels. — Relationele problemen | 3 566 | 3 766 | 1 755 | 1 809 | 1 087 | 1 074 | 360 | 345 |
| Viol — inceste. — Verkrachting — incest | 37 | 26 | 13 | 12 | 6 | 2 | 1 | 4 |
| Réfugiée politique. — Politiek vluchteling | 228 | 213 | 135 | 111 | 97 | 105 | 38 | 35 |
| Autres. — andere | 247 | 199 | 130 | 109 | 79 | 59 | 42 | 31 |
| Total. — Totaal | 14 070 | 14 460 | 6 195 | 6 222 | 5 260 | 5 219 | 2 340 | 2 355 |
| Situation de détresse — Noodsituatie | 4 | 5 | Plus 5 — Meer dan 5 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 38 | 35 | 19 | 12 | 6 | 10 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 532 | 530 | 162 | 169 | 79 | 80 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 119 | 112 | 28 | 32 | 8 | 8 |
| Problèmes relationnels. — Relationele problemen | 119 | 108 | 21 | 29 | 16 | 8 |
| Viol — inceste. — Verkrachting — incest | 3 | 3 | 0 | 0 | 0 | 0 |
| Réfugiée politique. — Politiek vluchteling | 13 | 23 | 8 | 5 | 3 | 2 |
| Autres. — andere | 13 | 7 | 0 | 2 | 1 | 0 |
| Total. — Totaal | 837 | 818 | 238 | 249 | 113 | 108 |
1.5.2. Pourcentage
| Situation de détresse — Noodsituatie | 0 | 1 | 2 | 3 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 2.59 | 2.42 | 5.33 | 5.43 | 5.36 | 5.67 | 5.04 | 5.99 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 54.61 | 54.43 | 42.82 | 44.29 | 53.86 | 54.82 | 62.22 | 62.63 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 13.82 | 14.07 | 19.03 | 17.47 | 16.65 | 15.75 | 13.89 | 13.76 |
| Problèmes relationnels. — Relationele problemen | 25.34 | 26.04 | 28.33 | 29.07 | 20.67 | 20.58 | 15.38 | 14.65 |
| Viol — inceste. — Verkrachting — incest | 0.26 | 0.18 | 0.21 | 0.19 | 0.11 | 0.04 | 0.04 | 0.17 |
| Réfugiée politique. — Politiek vluchteling | 1.62 | 1.47 | 2.18 | 1.78 | 1.84 | 2.01 | 1.62 | 1.49 |
| Autres. — andere | 1.76 | 1.38 | 2.10 | 1.75 | 1.50 | 1.13 | 1.79 | 1.32 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Situation de détresse — Noodsituatie | 4 | 5 | Plus 5 — Meer dan 5 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Santé. — Gezondheid | 4.54 | 4.28 | 7.98 | 4.82 | 5.31 | 9.26 |
| Sit. Détresse personnelle. — Persoonlijke noodsituatie | 63.56 | 64.79 | 68.07 | 67.87 | 69.91 | 74.07 |
| Sit. Détresse matérielle. — Materiële noodsituatie | 14.22 | 13.69 | 11.76 | 12.85 | 7.08 | 7.41 |
| Problèmes relationnels. — Relationele problemen | 14.22 | 13.20 | 8.82 | 11.65 | 14.16 | 7.41 |
| Viol — inceste. — Verkrachting — incest | 0.36 | 0.37 | 0.00 | 0.00 | 0.00 | 0.00 |
| Réfugiée politique. — Politiek vluchteling | 1.55 | 2.81 | 3.36 | 2.01 | 2.65 | 1.85 |
| Autres. — andere | 1.55 | 0.86 | 0.00 | 0.80 | 0.88 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
2. Méthode de contraception
2.1. Méthode de contraception et tranches d'âge
2.1.1. Nombre
| Méthode — Methode | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 44 | 51 | 1 070 | 1 132 | 1 935 | 2 046 | 1 839 | 1 885 |
| Coït interrompu. — Coïtus interruptus | 3 | 0 | 48 | 36 | 104 | 89 | 100 | 119 |
| Abstinence périodique. — Periodieke onthouding | 0 | 2 | 26 | 27 | 92 | 96 | 157 | 171 |
| Spermicides. — Spermacide | 0 | 0 | 1 | 0 | 1 | 2 | 2 | 2 |
| Diaphragme. — Pessarium | 0 | 0 | 7 | 1 | 6 | 6 | 3 | 8 |
| Préservatif. — Condoom | 25 | 19 | 465 | 472 | 669 | 702 | 632 | 634 |
| Pilule. — Pil | 22 | 12 | 809 | 815 | 1 727 | 1 768 | 1 475 | 1 519 |
| Injection contraceptive. — Prikpil | 0 | 0 | 1 | 8 | 18 | 27 | 13 | 18 |
| DIU. — IUD | 0 | 0 | 6 | 7 | 32 | 37 | 42 | 36 |
| Stérilisation homme. — Sterilisatie man | 0 | 0 | 0 | 0 | 1 | 1 | 6 | 7 |
| Stérilisation femmes. — Sterilisatie vrouw | 0 | 0 | 0 | 1 | 1 | 1 | 1 | 1 |
| Stérilisation des deux. — Sterilisatie beiden | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Pilule du lendemain. — « Morning after » pil | 2 | 3 | 35 | 37 | 66 | 82 | 74 | 87 |
| Implant. — Implant | 0 | 0 | 0 | 2 | 8 | 2 | 6 | 17 |
| Patch. — Patch | 0 | 0 | 12 | 13 | 56 | 60 | 60 | 60 |
| Anneau vaginal. — Vaginale ring | 0 | 0 | 26 | 23 | 93 | 102 | 90 | 112 |
| Méthode N.FR.P. — N.F.P.-methode | 0 | 0 | 0 | 1 | 1 | 5 | 6 | 4 |
| Autres. — Andere | 0 | 0 | 0 | 0 | 2 | 1 | 9 | 8 |
| Total. — Totaal | 96 | 87 | 2 506 | 2 575 | 4 812 | 5 027 | 4 515 | 4 688 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
| Méthode — Methode | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 1 573 | 1 526 | 1 093 | 1 044 | 410 | 424 | 48 | 45 | 0 | 0 |
| Coït interrompu. — Coïtus interruptus | 143 | 101 | 108 | 96 | 36 | 32 | 3 | 4 | 0 | 0 |
| Abstinence périodique. — Periodieke onthouding | 185 | 184 | 156 | 153 | 83 | 91 | 12 | 7 | 0 | 0 |
| Spermicides. — Spermacide | 3 | 5 | 5 | 0 | 1 | 1 | 0 | 0 | 0 | 0 |
| Diaphragme. — Pessarium | 2 | 4 | 5 | 4 | 1 | 1 | 0 | 0 | 0 | 0 |
| Préservatif. — Condoom | 485 | 569 | 352 | 346 | 139 | 130 | 15 | 4 | 0 | 0 |
| Pilule. — Pil | 986 | 1087 | 594 | 621 | 198 | 197 | 9 | 11 | 0 | 0 |
| Injection contraceptive. — Prikpil | 15 | 7 | 8 | 10 | 3 | 1 | 0 | 1 | 0 | 0 |
| DIU. — IUD | 52 | 48 | 34 | 47 | 12 | 8 | 3 | 1 | 0 | 0 |
| Stérilisation homme. — Sterilisatie man | 9 | 9 | 11 | 12 | 2 | 4 | 0 | 0 | 0 | 0 |
| Stérilisation femmes. — Sterilisatie vrouw | 7 | 0 | 2 | 10 | 3 | 0 | 0 | 1 | 0 | 0 |
| Stérilisation des deux. — Sterilisatie beiden | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Pilule du lendemain. — « Morning after »pil | 61 | 46 | 31 | 21 | 12 | 12 | 0 | 1 | 0 | 0 |
| Implant. — Implant | 6 | 10 | 11 | 10 | 0 | 0 | 0 | 0 | 0 | 0 |
| Patch. — Patch | 32 | 56 | 25 | 34 | 12 | 9 | 2 | 1 | 1 | 0 |
| Anneau vaginal. — Vaginale ring | 79 | 87 | 48 | 42 | 9 | 11 | 3 | 2 | 0 | 0 |
| Méthode N.FR.P. — N.F.P.-methode | 3 | 3 | 4 | 1 | 2 | 1 | 0 | 0 | 0 | 0 |
| Autres. — Andere | 9 | 3 | 3 | 3 | 4 | 1 | 2 | 0 | 0 | 0 |
| Total. — Totaal | 3 651 | 3 745 | 2 490 | 2 454 | 927 | 923 | 97 | 78 | 1 | 0 |
| Pas de réponse. — Geen antwoord | ||||||||||
| Total général. — Algemeen totaal | ||||||||||
PS. : la femme de 55 ans non reprise dans les tableaux (2011) n'a pas utilisé de méthode de contraception.
2.1.2. Pourcentage
| Méthode — Methode | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 45.83 | 58.62 | 42.70 | 43.96 | 40.21 | 40.70 | 40.73 | 40.21 |
| Coït interrompu. — Coïtus interruptus | 3.13 | 0.00 | 1.92 | 1.40 | 2.16 | 1.77 | 2.21 | 2.54 |
| Abstinence périodique. — Periodieke onthouding | 0.00 | 2.30 | 1.04 | 1.05 | 1.91 | 1.91 | 3.48 | 3.65 |
| Spermicides. — Spermacide | 0.00 | 0.00 | 0.04 | 0.00 | 0.02 | 0.04 | 0.04 | 0.04 |
| Diaphragme. — Pessarium | 0.00 | 0.00 | 0.28 | 0.04 | 0.12 | 0.12 | 0.07 | 0.17 |
| Préservatif. — Condoom | 26.04 | 21.84 | 18.56 | 18.33 | 13.90 | 13.96 | 14.00 | 13.52 |
| Pilule. — Pil | 22.92 | 13.79 | 32.28 | 31.65 | 35.89 | 35.17 | 32.67 | 32.40 |
| Injection contraceptive. — Prikpil | 0.00 | 0.00 | 0.04 | 0.31 | 0.37 | 0.54 | 0.29 | 0.38 |
| DIU. — IUD | 0.00 | 0.00 | 0.24 | 0.27 | 0.67 | 0.74 | 0.93 | 0.77 |
| Stérilisation homme. — Sterilisatie man | 0.00 | 0.00 | 0.00 | 0.00 | 0.02 | 0.02 | 0.13 | 0.15 |
| Stérilisation femmes. — Sterilisatie vrouw | 0.00 | 0.00 | 0.00 | 0.04 | 0.02 | 0.02 | 0.02 | 0.02 |
| Stérilisation des deux. — Sterilisatie beiden | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Pilule du lendemain. — « Morning after »pil | 2.08 | 3.45 | 1.40 | 1.44 | 1.37 | 1.63 | 1.64 | 1.86 |
| Implant. — Implant | 0.00 | 0.00 | 0.00 | 0.08 | 0.17 | 0.04 | 0.13 | 0.36 |
| Patch. — Patch | 0.00 | 0.00 | 0.48 | 0.50 | 1.16 | 1.19 | 1.33 | 1.28 |
| Anneau vaginal. — Vaginale ring | 0.00 | 0.00 | 1.04 | 0.89 | 1.93 | 2.03 | 1.99 | 2.39 |
| Méthode N.FR.P. — N.F.P.-methode | 0.00 | 0.00 | 0.00 | 0.04 | 0.02 | 0.10 | 0.13 | 0.09 |
| Autres. — Andere | 0.00 | 0.00 | 0.00 | 0.00 | 0.04 | 0.02 | 0.20 | 0.17 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
| Méthode — Methode | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 43.08 | 40.75 | 43.90 | 42.54 | 44.23 | 45.94 | 49.48 | 57.69 | 0.00 | 0.00 |
| Coït interrompu. — Coïtus interruptus | 3.92 | 2.70 | 4.34 | 3.91 | 3.88 | 3.47 | 3.09 | 5.13 | 0.00 | 0.00 |
| Abstinence périodique. — Periodieke onthouding | 5.07 | 4.91 | 6.27 | 6.23 | 8.95 | 9.86 | 12.37 | 8.97 | 0.00 | 0.00 |
| Spermicides. — Spermacide | 0.08 | 0.13 | 0.20 | 0.00 | 0.11 | 0.11 | 0.00 | 0.00 | 0.00 | 0.00 |
| Diaphragme. — Pessarium | 0.05 | 0.11 | 0.20 | 0.16 | 0.11 | 0.11 | 0.00 | 0.00 | 0.00 | 0.00 |
| Préservatif. — Condoom | 13.28 | 15.19 | 14.14 | 14.10 | 14.99 | 14.08 | 15.46 | 5.13 | 0.00 | 0.00 |
| Pilule. — Pil | 27.01 | 29.03 | 23.86 | 25.31 | 21.36 | 21.34 | 9.28 | 14.10 | 0.00 | 0.00 |
| Injection contraceptive. — Prikpil | 0.41 | 0.19 | 0.32 | 0.41 | 0.32 | 0.11 | 0.00 | 1.28 | 0.00 | 0.00 |
| DIU. — IUD | 1.42 | 1.28 | 1.37 | 1.92 | 1.29 | 0.87 | 3.09 | 1.28 | 0.00 | 0.00 |
| Stérilisation homme. — Sterilisatie man | 0.25 | 0.24 | 0.44 | 0.49 | 0.22 | 0.43 | 0.00 | 0.00 | 0.00 | 0.00 |
| Stérilisation femmes. — Sterilisatie vrouw | 0.19 | 0.00 | 0.08 | 0.41 | 0.32 | 0.00 | 0.00 | 1.28 | 0.00 | 0.00 |
| Stérilisation des deux. — Sterilisatie beiden | 0.03 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Pilule du lendemain. — « Morning after »pil | 1.67 | 1.23 | 1.24 | 0.86 | 1.29 | 1.30 | 0.00 | 1.28 | 0.00 | 0.00 |
| Implant. — Implant | 0.16 | 0.27 | 0.44 | 0.41 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Patch. — Patch | 0.88 | 1.50 | 1.00 | 1.39 | 1.29 | 0.98 | 2.06 | 1.28 | 100.00 | 0.00 |
| Anneau vaginal. — Vaginale ring | 2.16 | 2.32 | 1.93 | 1.71 | 0.97 | 1.19 | 3.09 | 2.56 | 0.00 | 0.00 |
| Méthode N.FR.P. — N.F.P.-methode | 0.08 | 0.08 | 0.16 | 0.04 | 0.22 | 0.11 | 0.00 | 0.00 | 0.00 | 0.00 |
| Autres. — Andere | 0.25 | 0.08 | 0.12 | 0.12 | 0.43 | 0.11 | 2.06 | 0.00 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | ||||||||||
| Total général. — Algemeen totaal | ||||||||||
2.2. Méthode de contraception et état civil
2.2.1. Nombre
| Méthode — Methode | Célibataire — Ongehuwd | Mariée — Gehuwd | Divorcée — Gescheiden | Veuve — Weduwe | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 5 344 | 5 520 | 2 049 | 2 047 | 580 | 559 | 39 | 28 |
| Coït interrompu. — Coïtus interruptus | 306 | 270 | 188 | 163 | 50 | 40 | 1 | 4 |
| Abstinence périodique. — Periodieke onthouding | 383 | 406 | 263 | 274 | 60 | 48 | 5 | 3 |
| Spermicides. — Spermacide | 9 | 7 | 3 | 2 | 1 | 1 | 0 | 0 |
| Diaphragme. — Pessarium | 16 | 16 | 8 | 5 | 0 | 3 | 0 | 0 |
| Préservatif. — Condoom | 1 983 | 2 102 | 640 | 610 | 155 | 151 | 4 | 13 |
| Pilule. — Pil | 4 112 | 4 312 | 1 328 | 1 350 | 366 | 348 | 14 | 20 |
| Injection contraceptive. — Prikpil | 39 | 49 | 15 | 20 | 4 | 3 | 0 | 0 |
| DIU. — IUD | 95 | 93 | 70 | 78 | 15 | 12 | 1 | 1 |
| Stérilisation homme. — Sterilisatie man | 12 | 15 | 13 | 17 | 4 | 1 | 0 | 0 |
| Stérilisation femmes. — Sterilisatie vrouw | 3 | 6 | 11 | 8 | 0 | 0 | 0 | 0 |
| Stérilisation des deux. — Sterilisatie beiden | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 |
| Pilule du lendemain. — « Morning after »pil | 203 | 230 | 50 | 39 | 27 | 18 | 1 | 2 |
| Implant. — Implant | 16 | 21 | 11 | 18 | 4 | 2 | 0 | 0 |
| Patch. — Patch | 115 | 125 | 78 | 95 | 7 | 12 | 0 | 1 |
| Anneau vaginal. — Vaginale ring | 250 | 268 | 68 | 81 | 27 | 30 | 3 | 0 |
| Méthode N.FR.P. — N.F.P.-methode | 11 | 11 | 3 | 2 | 1 | 2 | 1 | 0 |
| Autres. — Andere | 13 | 4 | 16 | 11 | 0 | 1 | 0 | 0 |
| Total. — Totaal | 12 910 | 13 455 | 4 815 | 4 820 | 1 301 | 1 231 | 69 | 72 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
2.2.2. Pourcentage
| Méthode — Methode | Célibataire — Ongehuwd | Mariée — Gehuwd | Divorcée — Gescheiden | Veuve — Weduwe | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 41.39 | 41.03 | 42.55 | 42.47 | 44.58 | 45.41 | 56.52 | 38.89 |
| Coït interrompu. — Coïtus interruptus | 2.37 | 2.01 | 3.90 | 3.38 | 3.84 | 3.25 | 1.45 | 5.56 |
| Abstinence périodique. — Periodieke onthouding | 2.97 | 3.02 | 5.46 | 5.68 | 4.61 | 3.90 | 7.25 | 4.17 |
| Spermicides. — Spermacide | 0.07 | 0.05 | 0.06 | 0.04 | 0.08 | 0.08 | 0.00 | 0.00 |
| Diaphragme. — Pessarium | 0.12 | 0.12 | 0.17 | 0.10 | 0.00 | 0.24 | 0.00 | 0.00 |
| Préservatif. — Condoom | 15.36 | 15.62 | 13.29 | 12.66 | 11.91 | 12.27 | 5.80 | 18.06 |
| Pilule. — Pil | 31.85 | 32.05 | 27.58 | 28.01 | 28.13 | 28.27 | 20.29 | 27.78 |
| Injection contraceptive. — Prikpil | 0.30 | 0.36 | 0.31 | 0.41 | 0.31 | 0.24 | 0.00 | 0.00 |
| DIU. — IUD | 0.74 | 0.69 | 1.45 | 1.62 | 1.15 | 0.97 | 1.45 | 1.39 |
| Stérilisation homme. — Sterilisatie man | 0.09 | 0.11 | 0.27 | 0.35 | 0.31 | 0.08 | 0.00 | 0.00 |
| Stérilisation femmes. — Sterilisatie vrouw | 0.02 | 0.04 | 0.23 | 0.17 | 0.00 | 0.00 | 0.00 | 0.00 |
| Stérilisation des deux. — Sterilisatie beiden | 0.00 | 0.00 | 0.02 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Pilule du lendemain. — « Morning after »pil | 1.57 | 1.71 | 1.04 | 0.81 | 2.08 | 1.46 | 1.45 | 2.78 |
| Implant. — Implant | 0.12 | 0.16 | 0.23 | 0.37 | 0.31 | 0.16 | 0.00 | 0.00 |
| Patch. — Patch | 0.89 | 0.93 | 1.62 | 1.97 | 0.54 | 0.97 | 0.00 | 1.39 |
| Anneau vaginal. — Vaginale ring | 1.94 | 1.99 | 1.41 | 1.68 | 2.08 | 2.44 | 4.35 | 0.00 |
| Méthode N.FR.P. — N.F.P.-methode | 0.09 | 0.08 | 0.06 | 0.04 | 0.08 | 0.16 | 1.45 | 0.00 |
| Autres. — Andere | 0.10 | 0.03 | 0.33 | 0.23 | 0.00 | 0.08 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
2.3. Méthode de contraception et nombre d'enfants
2.3.1. Nombre
| Méthode — Methode | 0 | 1 | 2 | 3 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 3 676 | 3 805 | 1 827 | 1 828 | 1 496 | 1 490 | 655 | 643 |
| Coït interrompu. — Coïtus interruptus | 194 | 175 | 125 | 107 | 134 | 118 | 68 | 48 |
| Abstinence périodique. — Periodieke onthouding | 244 | 242 | 145 | 158 | 171 | 203 | 100 | 99 |
| Spermicides. — Spermacide | 3 | 7 | 4 | 2 | 5 | 1 | 1 | 0 |
| Diaphragme. — Pessarium | 14 | 9 | 3 | 6 | 3 | 5 | 0 | 3 |
| Préservatif. — Condoom | 1 570 | 1 598 | 504 | 542 | 438 | 475 | 201 | 181 |
| Pilule. — Pil | 2 658 | 2 794 | 1 324 | 1 361 | 1 138 | 1 111 | 465 | 524 |
| Injection contraceptive. — Prikpil | 12 | 27 | 17 | 15 | 15 | 16 | 7 | 10 |
| DIU. — IUD | 34 | 38 | 46 | 36 | 57 | 73 | 30 | 22 |
| Stérilisation homme. — Sterilisatie man | 3 | 5 | 4 | 5 | 12 | 10 | 7 | 10 |
| Stérilisation femmes. — Sterilisatie vrouw | 1 | 1 | 1 | 4 | 7 | 5 | 2 | 1 |
| Stérilisation des deux. — Sterilisatie beiden | 0 | 0 | 0 | 0 | 1 | 0 | 0 | 0 |
| Pilule du lendemain. — « Morning after »pil | 162 | 178 | 57 | 50 | 41 | 46 | 16 | 13 |
| Implant. — Implant | 10 | 6 | 5 | 11 | 5 | 10 | 9 | 10 |
| Patch. — Patch | 77 | 68 | 44 | 56 | 37 | 51 | 20 | 39 |
| Anneau vaginal. — Vaginale ring | 180 | 181 | 72 | 79 | 61 | 73 | 26 | 31 |
| Méthode N.FR.P. — N.F.P.-methode | 7 | 10 | 4 | 1 | 3 | 3 | 1 | 0 |
| Autres. — Andere | 6 | 1 | 10 | 5 | 9 | 8 | 2 | 2 |
| Total. — Totaal | 8 851 | 9 145 | 4 192 | 4 266 | 3 633 | 3 698 | 1 610 | 1 636 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
| Méthode — Methode | 4 | 5 | Plus 5 — Meer dan 5 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 238 | 271 | 81 | 81 | 39 | 36 |
| Coït interrompu. — Coïtus interruptus | 16 | 21 | 6 | 5 | 2 | 3 |
| Abstinence périodique. — Periodieke onthouding | 40 | 20 | 10 | 6 | 1 | 3 |
| Spermicides. — Spermacide | 0 | 0 | 0 | 0 | 0 | 0 |
| Diaphragme. — Pessarium | 3 | 1 | 1 | 0 | 0 | 0 |
| Préservatif. — Condoom | 56 | 60 | 8 | 16 | 5 | 4 |
| Pilule. — Pil | 161 | 163 | 47 | 50 | 27 | 27 |
| Injection contraceptive. — Prikpil | 4 | 2 | 1 | 1 | 2 | 1 |
| DIU. — IUD | 11 | 11 | 2 | 4 | 1 | 0 |
| Stérilisation homme. — Sterilisatie man | 2 | 1 | 1 | 2 | 0 | 0 |
| Stérilisation femmes. — Sterilisatie vrouw | 3 | 1 | 0 | 1 | 0 | 1 |
| Stérilisation des deux. — Sterilisatie beiden | 0 | 0 | 0 | 0 | 0 | 0 |
| Pilule du lendemain. — « Morning after »pil | 5 | 1 | 0 | 0 | 0 | 1 |
| Implant. — Implant | 1 | 3 | 1 | 1 | 0 | 0 |
| Patch. — Patch | 17 | 15 | 3 | 2 | 2 | 2 |
| Anneau vaginal. — Vaginale ring | 6 | 10 | 3 | 5 | 0 | 0 |
| Méthode N.FR.P. — N.F.P.-methode | 0 | 1 | 1 | 0 | 0 | 0 |
| Autres. — Andere | 2 | 0 | 0 | 0 | 0 | 0 |
| Total. — Totaal | 565 | 581 | 165 | 174 | 79 | 78 |
| Pas de réponse. — Geen antwoord | ||||||
| Total général. — Algemeen totaal | ||||||
2.3.2. Pourcentage
| Méthode — Methode | 0 | 1 | 2 | 3 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 41.53 | 41.61 | 43.58 | 42.85 | 41.18 | 40.29 | 40.68 | 39.30 |
| Coït interrompu. — Coïtus interruptus | 2.19 | 1.91 | 2.98 | 2.51 | 3.69 | 3.19 | 4.22 | 2.93 |
| Abstinence périodique. — Periodieke onthouding | 2.76 | 2.65 | 3.46 | 3.70 | 4.71 | 5.49 | 6.21 | 6.05 |
| Spermicides. — Spermacide | 0.03 | 0.08 | 0.10 | 0.05 | 0.14 | 0.03 | 0.06 | 0.00 |
| Diaphragme. — Pessarium | 0.16 | 0.10 | 0.07 | 0.14 | 0.08 | 0.14 | 0.00 | 0.18 |
| Préservatif. — Condoom | 17.74 | 17.47 | 12.02 | 12.71 | 12.06 | 12.84 | 12.48 | 11.06 |
| Pilule. — Pil | 30.03 | 30.55 | 31.58 | 31.90 | 31.32 | 30.04 | 28.88 | 32.03 |
| Injection contraceptive. — Prikpil | 0.14 | 0.30 | 0.41 | 0.35 | 0.41 | 0.43 | 0.43 | 0.61 |
| DIU. — IUD | 0.38 | 0.42 | 1.10 | 0.84 | 1.57 | 1.97 | 1.86 | 1.34 |
| Stérilisation homme. — Sterilisatie man | 0.03 | 0.05 | 0.10 | 0.12 | 0.33 | 0.27 | 0.43 | 0.61 |
| Stérilisation femmes. — Sterilisatie vrouw | 0.01 | 0.01 | 0.02 | 0.09 | 0.19 | 0.14 | 0.12 | 0.06 |
| Stérilisation des deux. — Sterilisatie beiden | 0.00 | 0.00 | 0.00 | 0.00 | 0.03 | 0.00 | 0.00 | 0.00 |
| Pilule du lendemain. — « Morning after »pil | 1.83 | 1.95 | 1.36 | 1.17 | 1.13 | 1.24 | 0.99 | 0.79 |
| Implant. — Implant | 0.11 | 0.07 | 0.12 | 0.26 | 0.14 | 0.27 | 0.56 | 0.61 |
| Patch. — Patch | 0.87 | 0.74 | 1.05 | 1.31 | 1.02 | 1.38 | 1.24 | 2.38 |
| Anneau vaginal. — Vaginale ring | 2.03 | 1.98 | 1.72 | 1.85 | 1.68 | 1.97 | 1.61 | 1.89 |
| Méthode N.FR.P. — N.F.P.-methode | 0.08 | 0.11 | 0.10 | 0.02 | 0.08 | 0.08 | 0.06 | 0.00 |
| Autres. — Andere | 0.07 | 0.01 | 0.24 | 0.12 | 0.25 | 0.22 | 0.12 | 0.12 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | ||||||||
| Total général. — Algemeen totaal | ||||||||
| Méthode — Methode | 4 | 5 | Plus 5 — Meer dan 5 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 42.12 | 46.64 | 49.09 | 46.55 | 49.37 | 46.15 |
| Coït interrompu. — Coïtus interruptus | 2.83 | 3.61 | 3.64 | 2.87 | 2.53 | 3.85 |
| Abstinence périodique. — Periodieke onthouding | 7.08 | 3.44 | 6.06 | 3.45 | 1.27 | 3.85 |
| Spermicides. — Spermacide | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Diaphragme. — Pessarium | 0.53 | 0.17 | 0.61 | 0.00 | 0.00 | 0.00 |
| Préservatif. — Condoom | 9.91 | 10.33 | 4.85 | 9.20 | 6.33 | 5.13 |
| Pilule. — Pil | 28.50 | 28.06 | 28.48 | 28.74 | 34.18 | 34.62 |
| Injection contraceptive. — Prikpil | 0.71 | 0.34 | 0.61 | 0.57 | 2.53 | 1.28 |
| DIU. — IUD | 1.95 | 1.89 | 1.21 | 2.30 | 1.27 | 0.00 |
| Stérilisation homme. — Sterilisatie man | 0.35 | 0.17 | 0.61 | 1.15 | 0.00 | 0.00 |
| Stérilisation femmes. — Sterilisatie vrouw | 0.53 | 0.17 | 0.00 | 0.57 | 0.00 | 1.28 |
| Stérilisation des deux. — Sterilisatie beiden | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Pilule du lendemain. — « Morning after"pil | 0.88 | 0.17 | 0.00 | 0.00 | 0.00 | 1.28 |
| Implant. — Implant | 0.18 | 0.52 | 0.61 | 0.57 | 0.00 | 0.00 |
| Patch. — Patch | 3.01 | 2.58 | 1.82 | 1.15 | 2.53 | 2.56 |
| Anneau vaginal. — Vaginale ring | 1.06 | 1.72 | 1.82 | 2.87 | 0.00 | 0.00 |
| Méthode N.FR.P. — N.F.P.-methode | 0.00 | 0.17 | 0.61 | 0.00 | 0.00 | 0.00 |
| Autres. — Andere | 0.35 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Pas de réponse. — Geen antwoord | ||||||
| Total général. — Algemeen totaal | ||||||
3. Méthode d'interruption de grossesse
3.1. Méthode d'interruption de grossesse et complications
3.1.1. Nombre
| Complication — Verwikkeling | Aspiration — Aspiratie | Curetage — Curettage | Prostaglandine — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 13 823 | 14 042 | 1 094 | 1 138 | 93 | 77 |
| Hémorragie. — Bloedverlies | 17 | 19 | 15 | 15 | 3 | 1 |
| Perforation. — Perforatie | 6 | 7 | 6 | 7 | 0 | 0 |
| Déchirure. — Cervixscheur | 6 | 3 | 9 | 9 | 0 | 0 |
| Autres. — Andere | 33 | 34 | 0 | 0 | 1 | 1 |
| Total. — Totaal | 13 885 | 14 105 | 1 124 | 1 169 | 97 | 79 |
| Complication — Verwikkeling | Mifépristone — Mifepristone | Mifépr. + curetage — Mifepr.+curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 3 880 | 4 101 | 49 | 36 | 23 | 24 |
| Hémorragie. — Bloedverlies | 9 | 11 | 1 | 4 | 0 | 1 |
| Perforation. — Perforatie | 0 | 0 | 0 | 0 | 0 | 0 |
| Déchirure. — Cervixscheur | 1 | 0 | 0 | 0 | 0 | 0 |
| Autres. — Andere | 21 | 45 | 2 | 1 | 3 | 2 |
| Total. — Totaal | 3 911 | 4 157 | 52 | 41 | 26 | 27 |
3.1.2. Pourcentage
| Complication — Verwikkeling | Aspiration — Aspiratie | Curetage — Curettage | Prostaglandine — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 99.55 | 99.55 | 97.33 | 97.35 | 95.88 | 97.47 |
| Hémorragie. — Bloedverlies | 0.12 | 0.13 | 1.33 | 1.28 | 3.09 | 1.27 |
| Perforation. — Perforatie | 0.04 | 0.05 | 0.53 | 0.60 | 0.00 | 0.00 |
| Déchirure. — Cervixscheur | 0.04 | 0.02 | 0.80 | 0.77 | 0.00 | 0.00 |
| Autres. — Andere | 0.24 | 0.24 | 0.00 | 0.00 | 1.03 | 1.27 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Complication — Verwikkeling | Mifépristone — Mifepristone | Mifér.+curetage — Mifepr.+curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 99.21 | 98.65 | 94.23 | 87.80 | 88.46 | 88.89 |
| Hémorragie. — Bloedverlies | 0.23 | 0.26 | 1.92 | 9.76 | 0.00 | 3.70 |
| Perforation. — Perforatie | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Déchirure. — Cervixscheur | 0.03 | 0.00 | 0.00 | 0.00 | 0.00 | 0.00 |
| Autres. — Andere | 0.54 | 1.08 | 3.85 | 2.44 | 11.54 | 7.41 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
3.2. Méthode d'interruption de grossesse et anesthésie.
3.2.1. Nombre
| Anesthésie — Verdoving | Aspiration — Aspiratie | Curetage — Curettage | Prostaglandine — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 271 | 206 | 47 | 45 | 66 | 47 |
| Loco-régionale. — Loco-regionaal | 12 564 | 12 694 | 264 | 256 | 20 | 26 |
| Narcose. — Narcose | 1 049 | 1 203 | 812 | 867 | 8 | 4 |
| Autres. — Andere | 1 | 2 | 1 | 1 | 3 | 2 |
| Total. — Totaal | 13 885 | 14 105 | 1 124 | 1 169 | 97 | 79 |
| Anesthésie — Verdoving | Mifépristone — Mimifepristone | Mifépr. + curetage — Mifepr.+ curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 3 816 | 4 072 | 10 | 7 | 13 | 17 |
| Loco-régionale. — Loco-regionaal | 84 | 74 | 21 | 17 | 7 | 7 |
| Narcose. — Narcose | 10 | 5 | 21 | 17 | 2 | 2 |
| Autres. — Andere | 1 | 6 | 0 | 0 | 4 | 1 |
| Total. — Totaal | 3 911 | 4 157 | 52 | 41 | 26 | 27 |
3.2.2. Pourcentage
| Anesthésie — Verdoving | Aspiration — Aspiratie | Curetage — Curettage | Prostaglandine — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 1.95 | 1.46 | 4.18 | 3.85 | 68.04 | 59.49 |
| Loco-régionale. — Loco-regionaal | 90.49 | 90.00 | 23.49 | 21.90 | 20.62 | 32.91 |
| Narcose. — Narcose | 7.55 | 8.53 | 72.24 | 74.17 | 8.25 | 5.06 |
| Autres. — Andere | 0.01 | 0.01 | 0.09 | 0.09 | 3.09 | 2.53 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Anesthésie — Verdoving | Mifépristone — Mifepristone | Mifépr. + curetage — Mifepr.+ curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 97.57 | 97.96 | 19.23 | 17.07 | 50.00 | 62.96 |
| Loco-régionale. — Loco-regionaal | 2.15 | 1.78 | 40.38 | 41.46 | 26.92 | 25.93 |
| Narcose. — Narcose | 0.26 | 0.12 | 40.38 | 41.46 | 7.69 | 7.41 |
| Autres. — Andere | 0.03 | 0.14 | 0.00 | 0.00 | 15.38 | 3.70 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
3.3. Méthode d'interruption de grossesse et tranches d'âge.
3.3.1. Nombre
| Méthode — Methode | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 76 | 65 | 1 933 | 1 966 | 3 516 | 3 659 | 3 166 | 3 286 |
| Curetage. — Curettage | 7 | 6 | 145 | 163 | 264 | 286 | 256 | 282 |
| Prostaglandine. — Prostaglandine | 0 | 0 | 9 | 6 | 14 | 11 | 29 | 25 |
| Mifépristone. — Mifepristone | 13 | 16 | 412 | 432 | 1 009 | 1 063 | 1 050 | 1 077 |
| Mifépristone + curetage. — Mifepr,+curettage | 0 | 0 | 6 | 8 | 8 | 7 | 9 | 10 |
| Autres. — Andere | 0 | 0 | 1 | 0 | 1 | 1 | 5 | 8 |
| Total. — Totaal | 96 | 87 | 2 506 | 2 575 | 4 812 | 5 027 | 4 515 | 4 688 |
| Méthode — Methode | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 2 621 | 2 607 | 1 835 | 1 813 | 665 | 650 | 73 | 59 | 0 | 0 |
| Curetage. — Curettage | 225 | 236 | 159 | 146 | 61 | 45 | 6 | 5 | 1 | 0 |
| Prostaglandine. — Prostaglandine | 26 | 21 | 11 | 11 | 8 | 5 | 0 | 0 | 0 | 0 |
| Mifépristone. — Mifepristone | 752 | 857 | 471 | 477 | 187 | 220 | 17 | 14 | 0 | 0 |
| Mifépristone + curetage. — Mifepr,+curettage | 17 | 11 | 7 | 4 | 4 | 1 | 1 | 0 | 0 | 0 |
| Autres. — Andere | 10 | 13 | 7 | 3 | 2 | 2 | 0 | 0 | 0 | 0 |
| Total. — Totaal | 3 651 | 3 745 | 2 490 | 2 454 | 927 | 923 | 97 | 78 | 1 | 0 |
3.3.2. Pourcentage
| Méthode — Methode | 10-14 | 15-19 | 20-24 | 25-29 | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 79.17 | 74.71 | 77.13 | 76.35 | 73.07 | 72.79 | 70.12 | 70.09 |
| Curetage. — Curettage | 7.29 | 6.90 | 5.79 | 6.33 | 5.49 | 5.69 | 5.67 | 6.02 |
| Prostaglandine. — Prostaglandine | 0.00 | 0.00 | 0.36 | 0.23 | 0.29 | 0.22 | 0.64 | 0.53 |
| Mifépristone. — Mifepristone | 13.54 | 18.39 | 16.44 | 16.78 | 20.97 | 21.15 | 23.26 | 22.97 |
| Mifépristone + curetage. — Mifepr,+curettage | 0.00 | 0.00 | 0.24 | 0.31 | 0.17 | 0.14 | 0.20 | 0.21 |
| Autres. — Andere | 0.00 | 0.00 | 0.04 | 0.00 | 0.02 | 0.02 | 0.11 | 0.17 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Méthode — Methode | 30-34 | 35-39 | 40-44 | 45-49 | 50-54 | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 71.79 | 69.61 | 73.69 | 73.88 | 71.74 | 70.42 | 75.26 | 75.64 | 0.00 | 0.00 |
| Curetage. — Curettage | 6.16 | 6.30 | 6.39 | 5.95 | 6.58 | 4.88 | 6.19 | 6.41 | 100.00 | 0.00 |
| Prostaglandine. — Prostaglandine | 0.71 | 0.56 | 0.44 | 0.45 | 0.86 | 0.54 | 0.00 | 0.00 | 0.00 | 0.00 |
| Mifépristone. — Mifepristone | 20.60 | 22.88 | 18.92 | 19.44 | 20.17 | 23.84 | 17.53 | 17.95 | 0.00 | 0.00 |
| Mifépristone + curetage. — Mifepr,+curettage | 0.47 | 0.29 | 0.28 | 0.16 | 0.43 | 0.11 | 1.03 | 0.00 | 0.00 | 0.00 |
| Autres. — Andere | 0.27 | 0.35 | 0.28 | 0.12 | 0.22 | 0.22 | 0.00 | 0.00 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
PS. : La femme de 55 ans non reprise dans les tableaux (2011) a reçu de la mifépristone.
3.4. Méthode d'interruption de grossesse et durée d'hospitalisation
3.4.1. Nombre
| Hospitalisation — Opnameduur | Aspiration — Aspiratie | Curetage — Curettage | Prostaglandione — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 12 904 | 13 207 | 283 | 307 | 41 | 32 |
| 24 heures ou moins. — 24 uur of minder | 968 | 874 | 824 | 850 | 23 | 17 |
| Plus de 24 heures. — Meer dan 24 uur | 13 | 24 | 17 | 12 | 33 | 30 |
| Total. — Totaal | 13 885 | 14 105 | 1 124 | 1 169 | 97 | 79 |
| Hospitalisation — Opnameduur | Mifépristone — Mifepristone | Mifépr. + curetage — Mifepr. + curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 3 581 | 3 903 | 24 | 20 | 0 | 1 |
| 24 heures ou moins. — 24 uur of minder | 281 | 219 | 23 | 14 | 9 | 11 |
| Plus de 24 heures. — Meer dan 24 uur | 49 | 35 | 5 | 7 | 17 | 15 |
| Total. — Totaal | 3 911 | 4 157 | 52 | 41 | 26 | 27 |
3.4.2. Pourcentage
| Hospitalisation — Opnameduur | Aspiration — Aspiratie | Curetage — Curettage | Prostalglandine — Prostaglandine | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 92.93 | 93.63 | 25.18 | 26.26 | 42.27 | 40.51 |
| 24 heures ou moins. — 24 uur of minder | 6.97 | 6.20 | 73.31 | 72.71 | 23.71 | 21.52 |
| Plus de 24 heures. — Meer dan 24 uur | 0.09 | 0.17 | 1.51 | 1.03 | 34.02 | 37.97 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Hospitalisation — Opnameduur | Mifépristone — Mifepristone | Mifépr. + curetage — Mifepr. + curettage | Autres — Andere | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 91.56 | 93.89 | 46.15 | 48.78 | 0.00 | 3.70 |
| 24 heures ou moins. — 24 uur of minder | 7.18 | 5.27 | 44.23 | 34.15 | 34.62 | 40.74 |
| Plus de 24 heures. — Meer dan 24 uur | 1.25 | 0.84 | 9.62 | 17.07 | 65.38 | 55.56 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
4. Durée d'hospitalisation
4.1. Durée d'hospitalisation et anesthésie
4.1.1. Nombre
| Hospitalisation — Opnameduur | Aucune — Geen | Loco-régionale — Loco-regionaal | Narcose — Narcose | Autres — Andere | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 3 863 | 4 109 | 12 673 | 12 773 | 296 | 586 | 1 | 2 |
| 24 heures ou moins. — 24 uur of minder | 321 | 243 | 226 | 249 | 1 579 | 1 487 | 2 | 6 |
| Plus de 24 heures. — Meer dan 24 uur | 39 | 42 | 61 | 52 | 27 | 25 | 7 | 4 |
| Total. — Totaal | 4 223 | 4 394 | 12 960 | 13 074 | 1 902 | 2 098 | 10 | 12 |
4.1.2. %
| Hospitalisation — Opnameduur | Aucune — Geen | Loco-régionale — Loco-regionaal | Narcose — Narcose | Autres — Andere | ||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 91.48 | 93.51 | 97.79 | 97.70 | 15.56 | 27.93 | 10.00 | 16.67 |
| 24 heures ou moins. — 24 uur of minder | 7.60 | 5.53 | 1.74 | 1.90 | 83.02 | 70.88 | 20.00 | 50.00 |
| Plus de 24 heures. — Meer dan 24 uur | 0.92 | 0.96 | 0.47 | 0.40 | 1.42 | 1.19 | 70.00 | 33.33 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
4.2. Durée d'hospitalisation et complications
4.2.1. Nombre
| Hospitalisation — Opnameduur | Aucune — Geen | Hémorragie — Bloedverlies | Perforation — Perforatie | Déchirure — Cervixscheur | Autres — Andere | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 16 777 | 17 393 | 13 | 20 | 3 | 5 | 3 | 2 | 37 | 50 |
| 24 heures ou moins. — 24 uur of minder | 2 074 | 1 923 | 23 | 23 | 6 | 5 | 12 | 10 | 13 | 24 |
| Plus de 24 heures. — Meer dan 24 uur | 111 | 102 | 9 | 8 | 3 | 4 | 1 | 0 | 10 | 9 |
| Total. — Totaal | 18 962 | 19 418 | 45 | 51 | 12 | 14 | 16 | 12 | 60 | 83 |
4.2.2. %
| Hospitalisation — Opnameduur | Aucune — Geen | Hémorragie — Bloedverlies | Perforation — Perforatie | Déchirure — Cervixscheur | Autres — Andere | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 88.48 | 89.57 | 28.89 | 39.22 | 25.00 | 35.71 | 18.75 | 16.67 | 61.67 | 60.24 |
| 24 heures ou moins. — 24 uur of minder | 10.94 | 9.90 | 51.11 | 45.10 | 50.00 | 35.71 | 75.00 | 83.33 | 21.67 | 28.92 |
| Plus de 24 heures. — Meer dan 24 uur | 0.59 | 0.53 | 20.00 | 15.69 | 25.00 | 28.57 | 6.25 | 0.00 | 16.67 | 10.84 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
5. Hôpital ou centre
5.1. Hôpital ou centre suivant le domicile de la femme
5.1.1. Nombre
| Domicile — Woonplaats | Hôpital — Ziekenhuis | Centre — Centrum | Nombre d'IVG — Aantal abortussen | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Anvers. — Antwerpen | 44 | 43 | 2 919 | 3 020 | 2 963 | 3 063 |
| Flandre occidentale. — West-Vlaanderen | 39 | 40 | 1 093 | 1 168 | 1 132 | 1 208 |
| Flandre orientale. — Oost-Vlaanderen | 142 | 176 | 1 555 | 1 611 | 1 697 | 1 787 |
| Hainaut. — Henegouwen | 1 386 | 1 293 | 989 | 1 312 | 2 375 | 2 605 |
| Liège. — Luik | 606 | 701 | 1 540 | 1 246 | 2 146 | 1 947 |
| Limbroug. — Limburg | 17 | 21 | 971 | 968 | 988 | 989 |
| Lucembourg. — Luxemburg | 39 | 35 | 387 | 385 | 426 | 420 |
| Namur. — Namen | 64 | 105 | 710 | 708 | 774 | 813 |
| Brabant flamand. — Vlaams-Brabant | 188 | 141 | 881 | 1 017 | 1 069 | 1 158 |
| Brabant wallon. — Waals-Brabant | 122 | 155 | 466 | 547 | 588 | 702 |
| Bruxelles-Capitale. — Brussel-Hoofdstad | 985 | 938 | 3 770 | 3 825 | 4 755 | 4 763 |
| À l'étranger. — Buitenland | 20 | 19 | 162 | 104 | 182 | 123 |
| Total. — Totaal | 3 652 | 3 667 | 15 443 | 15 911 | 19 095 | 19 578 |
5.1.2. Pourcentage (*)
| Domicile — Woonplaats | Hôpital — Ziekenhuis | Centre — Centrum | Total — Totaal | Hôpital — Ziekenhuis | Centre — Centrum | Total — Totaal |
| 2010 | 2010 | 2011 | 2011 | |||
| Anvers. — Antwerpen | 1.48 | 98.52 | 100,00 | 1.40 | 98.60 | 100,00 |
| Flandre occidentale. — West-Vlaanderen | 3.45 | 96.55 | 100,00 | 3.31 | 96.69 | 100,00 |
| Flandre orientale. — Oost-Vlaanderen | 8.37 | 91.63 | 100,00 | 9.85 | 90.15 | 100,00 |
| Hainaut. — Henegouwen | 58.36 | 41.64 | 100,00 | 49.64 | 50.36 | 100,00 |
| Liège. — Luik | 28.24 | 71.76 | 100,00 | 36.00 | 64.00 | 100,00 |
| Limbroug. — Limburg | 1.72 | 98.28 | 100,00 | 2.12 | 97.88 | 100,00 |
| Lucembourg. — Luxemburg | 9.15 | 90.85 | 100,00 | 8.33 | 91.67 | 100,00 |
| Namur. — Namen | 8.27 | 91.73 | 100,00 | 12.92 | 87.08 | 100,00 |
| Brabant flamand. — Vlaams-Brabant | 17.59 | 82.41 | 100,00 | 12.18 | 87.82 | 100,00 |
| Brabant wallon. — Waals-Brabant | 20.75 | 79.25 | 100,00 | 22.08 | 77.92 | 100,00 |
| Bruxelles-Capitale. — Brussel-Hoofdstad | 20.72 | 79.28 | 100,00 | 19.69 | 80.31 | 100,00 |
| À l'étranger. — Buitenland | 10.99 | 89.01 | 100,00 | 15.45 | 84.55 | 100,00 |
| Total. — Totaal |
(*) = pourcentage par rapport au nombre d'interruptions de grossesse par province.
5.2. Hôpital ou centre suivant les tranches d'âge
5.2.1. Nombre
| Institution — Instelling | 10-14 | 15-19 | 20-24 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 10 | 20 | 429 | 411 | 826 | 825 |
| Centre. — Centrum | 86 | 67 | 2 077 | 2 164 | 3 986 | 4 202 |
| Total. — Totaal | 96 | 87 | 2 506 | 2 575 | 4 812 | 5 027 |
| Institution — Instelling | 25-29 | 30-34 | 35-39 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 893 | 952 | 759 | 732 | 518 | 532 |
| Centre. — Centrum | 3 622 | 3 736 | 2 892 | 3 013 | 1 972 | 1 922 |
| Total. — Totaal | 4 515 | 4 688 | 3 651 | 3 745 | 2 490 | 2 454 |
| Institution — Instelling | 40-44 | 45-49 | 50-54 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 202 | 183 | 15 | 12 | 0 | 0 |
| Centre. — Centrum | 725 | 740 | 82 | 66 | 1 | 0 |
| Total. — Totaal | 927 | 923 | 97 | 78 | 1 | 0 |
PS.: La femme de 55 ans non reprise dans les tableaux (2011) a interrompu sa grossesse dans un centre.
5.2.2. Pourcentage
| Institution — Instelling | 10-14 | 15-19 | 20-24 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 10.42 | 22.99 | 17.12 | 15.96 | 17.17 | 16.41 |
| Centre. — Centrum | 89.58 | 77.01 | 82.88 | 84.04 | 82.83 | 83.59 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Institution — Instelling | 25-29 | 30-34 | 35-39 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 19.78 | 20.31 | 20.79 | 19.55 | 20.80 | 21.68 |
| Centre. — Centrum | 80.22 | 79.69 | 79.21 | 80.45 | 79.20 | 78.32 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
| Institution — Instelling | 40-44 | 45-49 | 50-54 | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 21.79 | 19.83 | 15.46 | 15.38 | 0.00 | 0.00 |
| Centre. — Centrum | 78.21 | 80.17 | 84.54 | 84.62 | 100.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 | 100.00 |
5.3. Hôpital ou centre et complications
5.3.1. Nombre
| Complication — Verwikkeling | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 3 607 | 3 608 | 15 355 | 15 810 |
| Hémorragie. — Bloedverlies | 20 | 19 | 25 | 32 |
| Perforation. — Perforatie | 1 | 3 | 11 | 11 |
| Déchirure. — Scheur | 4 | 1 | 12 | 11 |
| Autres. — Andere | 20 | 36 | 40 | 47 |
| Total. — Totaal | 3 652 | 3 667 | 15 443 | 15 911 |
5.3.2. %
| Complication — Verwikkeling | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 98.77 | 98.39 | 99.43 | 99.37 |
| Hémorragie. — Bloedverlies | 0.55 | 0.52 | 0.16 | 0.20 |
| Perforation. — Perforatie | 0.03 | 0.08 | 0.07 | 0.07 |
| Déchirure. — Scheur | 0.11 | 0.03 | 0.08 | 0.07 |
| Autres. — Andere | 0.55 | 0.98 | 0.26 | 0.30 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 |
5.4. Hôpital ou centre et durée d'hospitalisation
5.4.1. Nombre
| Durée d'hospitalisation — Opnameduur | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 1 778 | 2 028 | 15 055 | 15 442 |
| 24 heures ou moins. — 24 uur of minder | 1 745 | 1 522 | 383 | 463 |
| Plus de 24 heures. — Meer dan 24 uur | 129 | 117 | 5 | 6 |
| Total. — Totaal | 3 652 | 3 667 | 15 443 | 15 911 |
5.4.2. %
| Durée d'hospitalisation — Opnameduur | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Ambulatoire. — Ambulant | 48.69 | 55.30 | 97.49 | 97.05 |
| 24 heures ou moins. — 24 uur of minder | 47.78 | 41.51 | 2.48 | 2.91 |
| Plus de 24 heures. — Meer dan 24 uur | 3.53 | 3.19 | 0.03 | 0.04 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 |
5.5. Hôpital ou centre et méthode d'interruption de grossesse.
5.5.1. Nombre
| Méthode — Methode | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 1 826 | 1 787 | 12 059 | 12 318 |
| Curetage. — Curettage | 589 | 535 | 535 | 634 |
| Prostaglandine. — Prostaglandine | 73 | 64 | 24 | 15 |
| Mifépristone. — Mifepristone | 1 112 | 1 233 | 2 799 | 2 924 |
| Mifépristone + curetage. — Mifepristone+curettage | 26 | 21 | 26 | 20 |
| Autres. — Andere | 26 | 27 | 0 | 0 |
| Total. — Totaal | 3 652 | 3 667 | 15 443 | 15 911 |
5.5.2. Pourcentage
| Méthode — Methode | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aspiration. — Aspiratie | 50.00 | 48.73 | 78.09 | 77.42 |
| Curetage. — Curettage | 16.13 | 14.59 | 3.46 | 3.98 |
| Prostaglandine. — Prostaglandine | 2.00 | 1.75 | 0.16 | 0.09 |
| Mifépristone. — Mifepristone | 30.45 | 33.62 | 18.12 | 18.38 |
| Mifépristone + curetage. — Mifepristone+curettage | 0.71 | 0.57 | 0.17 | 0.13 |
| Autres. — Andere | 0.71 | 0.74 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 |
5.6. Hôpital ou centre et méthode d'anesthésie
5.6.1. Nombre
| Anesthésie — Verdoving | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 1 269 | 1 303 | 2 954 | 3 091 |
| Loco-régionale. — Loco-regionaal | 818 | 666 | 12 142 | 12 408 |
| Narcose. — Narcose | 1 555 | 1 686 | 347 | 412 |
| Autres. — Andere | 10 | 12 | 0 | 0 |
| Total. — Totaal | 3 652 | 3 667 | 15 443 | 15 911 |
5.6.2. %
| Anesthésie — Verdoving | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Aucune. — Geen | 34.75 | 35.53 | 19.13 | 19.43 |
| Loco-régionale. — Loco-regionaal | 22.40 | 18.16 | 78.62 | 77.98 |
| Narcose. — Narcose | 42.58 | 45.98 | 2.25 | 2.59 |
| Autres. — Andere | 0.27 | 0.33 | 0.00 | 0.00 |
| Total. — Totaal | 100.00 | 100.00 | 100.00 | 100.00 |
5.7. Hôpital ou centre et interruption de grossesse après 12 semaines
Nombre
| Après 12 semaines — Na 12 weken | Hôpital — Ziekenhuis | Centre — Centrum | ||
| 2010 | 2011 | 2010 | 2011 | |
| Danger pour la mère. — Gevaar voor de moeder | 4 | 12 | 0 | 0 |
| Danger pour l'enfant. — Gevaar voor het kind | 120 | 95 | 0 | 0 |
| Danger pour la mère + l'enfant. — Gevaar voor moeder + kind | 1 | 2 | 0 | 0 |
| Total. — Totaal | 125 | 109 | 0 | 0 |
| Après 12 semaines — Na 12 weken | Danger pour la mère — Gevaar voor de moeder | Danger pour l'enfant — Gevaar voor het kind | Danger pour la mère + l'enfant — Gevaar voor moeder + kind | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | |
| Hôpital. — Ziekenhuis | 4 | 12 | 120 | 95 | 1 | 2 |
| Centre. — Centrum | 0 | 0 | 0 | 0 | 0 | 0 |
| Total. — Totaal | 4 | 12 | 120 | 95 | 1 | 2 |
Annexe 1
Remarques concernant la sous-rubrique « autres » du document d'enregistrement d'une interruption de grossesse.
1. Les « autres » situations de détresse
Les situations de détresse invoquées à la rubrique « autres » représentent, pour l'année 2010, 511 réponses et pour l'année 2011, 406 réponses.
Comme lors des précédents rapports, la raison la plus souvent invoquée pour ces deux années est « Pas prête — pas de souhait d'enfant », suivi de « Culture — religion », « Problèmes liés au géniteur » et « Accouchement trop récent — enfant(s) en bas-âge ».
Ensuite, les autres raisons invoquées sont « Divers », « Santé et prise de médicaments », « Enfant(s) malade(s) ou handicapé(s) » et « Situation sociale ».
« Addiction (à la drogue ou l'alcool, ...) » et « Problèmes administratifs » sont des raisons moins fréquemment invoquées.
| Raisons invoquées — Meest ingeroepen redenen | 2010 | 2011 |
| Pas prête. — Niet klaar/Pas de souhait d'enfant. — Geen kinderwens | 199 | 100 |
| Culture. — Cultuur/Religion. — Religie | 85 | 77 |
| Problèmes liés au géniteur (pas libre, doute sur la paternité, problème de santé, décès, emprisonnement, violence, âge, ... — Problemen in hoofde van de verwekker (verwekker niet vrij, twijfel omtrent het vaderschap, gezondheidsproblemen, overlijden, in de gevangenis, leeftijd, enz.) | 79 | 67 |
| Accouchement(s)s trop récent(s) — enfnt(s) en bas-âge. — Te recente bevallingen, kinderen op jonge leeftijd | 49 | 49 |
| Enfant(s) malad(s) ou handicapé(s). — Zieke of gehandicapte kinderen, enz. | 18 | 19 |
| Situation sociale. — Sociale situatie | 20 | 11 |
| Santé et prise de médicaments. — Gezondheid en medicatie | 27 | 27 |
| Addictions (drogues, alcool, ...). — Drugs — en alcoholverslaving | 9 | 7 |
| Problèmes administratifs. — administratieve problemen | 2 | 12 |
| Divers (décès d'un proche, viol, prostitution, enfant(s) placé(s), reprise d'études, incarcération, ...). — Andere: overlijden van een naaste, verkrachting, prostitutie, geplaatste kinderen, hernemen van studies, vrouw in gevangenis | 23 | 37 |
| Total. — Totaal | 511 | 406 |
| Total global. — Globaal totaal | 917 | |
2. Les « autres » méthodes de contraception
La rubrique « autre » est fréquemment utilisée quand le médecin déclare plus d'une méthode.
Ces autres méthodes sont les suivantes: diminution de la fertilité, suppositoire vaginal, méthode naturelle des glaires, homme supposé vasectomisé, douche vaginale, ménopause, allaitement (+ cérazette), méthode du calendrier, progestatif seul, CLIPS.
3. Les « autres » méthodes d'interruption de grossesse
Après élimination des cas qui auraient dû être repris dans une rubrique spécifique, les autres méthodes invoquées sont les suivantes:
— mifépristone + misoprostol (cytotec);
— mifépristone + prostaglandine,
— cytotec;
— cytotec + induction;
— foeticide + cytotec;
— prostaglandine + curetage.
4. Les « autres » méthodes d'anesthésie
Cette rubrique a été complétée avec les méthodes suivantes: Epidurale (péridurale), rachianesthésie, anésthésie générale, PCB, pompe à morphine, CLEA.
5. Les « autres » complications
Les autres complications sont les suivantes: Rétention placentaire, rétention et infection, réaction/syncope vagale, pyrexie post RU, souffrances psychologiques, échec de la méthode médicamenteuse, échec de l'aspiration, dilatation du col insuffisante ou impossible, désaturation, crise de tachycardie et syncope, cervix sténose, perforation, malaise, hyperthermie, embryon inaccessible à la sonde, douleurs, délivrance manuelle, élimination du 2e embryon.
Annexe 2
Les interruptions de grossesse au-delà du délai de douze semaines.
Le rapport statistique traite de ces données dans la deuxième partie du rapport (« tabulations croisées »).
L'article 350, 4º, du Code pénal stipule que l'interruption de grossesse peut être pratiquée au-delà du délai de douze semaines sous les conditions prévues à l'article 350, 1º, b), 2º et 3º du même Code, lorsque la poursuite de la grossesse met en péril grave la santé de la femme ou lorsqu'il est certain que l'enfant à naître sera atteint d'une affection d'une particulière gravité et reconnue comme incurable au moment du diagnostic.
En 2010, 125 interruptions de grossesse pratiquées au-delà du délai de 12 semaines ont été enregistrées: 4 pour cause de péril grave pour la santé de la femme, 120 en raison d'affections graves ou incurables de l'enfant, 1 en raison d'une combinaison de risques pour la mère et l'enfant.
En 2011, 109 interruptions de grossesse pratiquées au-delà du délai de 12 semaines ont été enregistrées: 12 pour cause de péril grave pour la santé de la femme, 95 en raison d'affections graves ou incurables de l'enfant, 2 en raison d'une combinaison de risques pour la mère et l'enfant.
Selon les documents d'enregistrement, les raisons invoquées pour pratiquer ces interruptions de grossesse sont les suivantes:
1. Péril grave pour la femme
— Maladie cardiaque — présence d'une valve mécanique;
— Anémie;
— Lymphôme de Hodgkin — cancer du sein;
— Chorioamniotite;
— Atteinte neurologique sévère;
— Pré-éclampsie sévère.
2. Affections graves ou incurables de l'enfant
2.1. Affections chromosomiques:
— Anomalie chromosomique lourde et monosomie;
— Anomalie chromosomique du cerveau;
— Mosaïcisme;
— Syndrome de délétion 22Q11;
— Syndrôme de Di George;
— Syndrôme de Klinfelter XXY;
— Syndrôme de Turner (grand hygroma colli);
— Triploïdie 69 XXY;
— Trisomie 13 (syndrôme de Patau);
— Trisomie 15 (syndrôme de Prader-Willi);
— Trisomie 18 (syndrôme d'Edwards);
— Trisomie 21 (syndrôme de Down).
2.2. Malformations
2.2.1. Cœur et poumon
— Aplasie pulmonaire;
— Atrésie pulmonaire (MAPCA);
— Cardiomyopathie létale;
— Hypoplasie du ventricule gauche;
— Jumeau acardiaque;
— Malformation cardiaque létale;
— Malformation cardiaque lourde et paroi abdominale défectueuse;
— Mucoviscidose.
2.2.2. Squelette
— Absence de colonne dorsale et lombaire et membres inférieurs hypertrophiés et fixés;
— Achondroplasie;
— Dysplésie squelettique;
— Nanisme + malformation très importante des membres;
— Nanisme thanatophore;
— Syndrôme de Pfeiffer;
— Syndrôme de Treacher Collins.
2.2.3. Reins
— Absence d'un rein et présence d'une tumeur multikystique sur le rein présent;
— Agénésie rénale bilatérale;
— Dysplasie rénale bilatérale;
— Hydronéphrose;
— Polykystose rénale bilatérale;
— Syndrôme de Potter;
— Vessie hypertrophiée.
2.2.4. Système nerveux central
— Spina-bifida (acromnion).
2.2.5. Crâne et cerveau
— Acranie;
— Anencéphalie;
— Encéphalocèle;
— Exencéphalie;
— Holoprosencéphalie;
— Hydrocéphalie sévère;
— Malformation cérébrale fœtale;
— Microcéphalie;
— Syndrôme de Dandy-Walker.
2.2.6. Malformations diverses
— Anamnios;
— Anamnios par rupture des membranes;
— Anasarque fœtale + syndrôme polymalformatif;
— Anhydramnios;
— Agénésie complète du bras gauche;
— Drépanocytose du fœtus SS;
— Exencéphalie + myélocèle + omphalocèle;
— Grossesse molaire;
— Hernia diafragmatica;
— Holoprosencéphalie + polydactilie;
— Hydronéphrose + anhydramnios;
— Hydrops fœtalis;
— Hydrops sévère + anamnios;
— Hygroma colli;
— Hypoplasie rénale bilatérale (Syndrôme de Potter) + hypoplasie pulmonaire bilatérale;
— Laparoschisis;
— Limb Body Wall Complex (LBWC);
— Maladie de Duchene;
— Maladie de Leigh;
— Maladie de Steinert;
— Malformation squelettique sérieuse avec hypoplasie pulmonaire sévère;
— Myélocystocèle + encéphalocèle;
— Omphalocèle (foie, intestin, estomac);
— Pentalogie de Cantrell;
— Polydactylie;
— Polymalformations;
— PROM (Preterm rupture of the outer membranes) + trisomie 15;
— PROM (Preterm rupture of the outer membranes) après 17 semaines;
— Retard de croissance + hypoplasie pulmonaire bilatérale + hydronéphrose bilatérale;
— Retard de croissance et insuffisance placentaire;
— Spina-bifida + hydrocéphalie;
— Sténose de l'aqueduc;
— Syndrôme de Meckel-Grüber;
— Syndrôme de Turner + malformation cardiaque léthale + Hydrops;
— Syndrôme polymalformatif + hygroma colli + septum interventriculaire défectueux + hydronephrose.
2.3. Affections tératogènes
— Cytomégalovirus
2. RAPPORTS ANNUELS DES ÉTABLISSEMENTS DE SOINS
Introduction
Les tableaux repris ci-après totalisent, par année de référence, les chiffres déclarés par les centres et les hôpitaux dans leur rapport annuel. Ces chiffres ne correspondent que rarement avec ceux qui sont déclarés au moyen du formulaire d'enregistrement.
Chaque institution est tenue de mentionner les données suivantes dans son rapport annuel:
— le nombre de demandes d'interruption de grossesse qui ont été introduites auprès de l'institution ou des médecins qui y sont rattachés;
— le nombre d'interruptions de grossesse qui ont été pratiquées par les médecins attachés à l'institution avant la fin de la douzième semaine suivant la fécondation;
— le nombre de demandes d'interruption de grossesse après douze semaines;
— le nombre de demandes d'interruption de grossesse qui ont été « refusées ».
La rubrique « nombre de demandes d'IVG refusées » appelle deux commentaires car les termes « rejet » ou « refus » sont sujets à interprétations différentes.
1. Les IVG rejetées par les établissements doivent être mentionnées mais il est possible que l'IVG ait été pratiquée dans une autre structure que celle où la demande a été initialement faite. Il n'y a donc pas là de refus au sens strict.
2. Ont également été classées comme « rejet » ou « refus » les conditions suivantes dont la liste n'est pas exhaustive:
— la femme ne vient pas au rendez-vous;
— la suite réservée à la demande est inconnue;
— la femme n'est pas enceinte au moment de la demande;
— une fausse couche est survenue pendant la période d'attente;
— la grossesse dépasse le délai de 12 semaines et la femme est orientée vers l'étranger;
— la grossesse est trop avancée lors de la première consultation et le délai de l'aménorrhée a dépassé 14 semaines après la période d'attente de 6 jours;
— la femme est orientée vers un hôpital belge pour des raisons médicales ou pour des considérations liées à l'anesthésie;
— la femme est orientée vers un autre centre belge;
— la femme décide de poursuivre sa grossesse;
— la femme est orientée vers un service d'adoption.
2.1. Institutions francophones
2.1.1. Centres francophones
| Nombre de centres — Aantal centra | Nombre de requêtes — Aantal verzoeken | Nombre d'IVG pratiquées — Aantal uitgevoerd zwangerschapsafbrekingen | Nombre de requêtes « rejetées » — Aantal « afgewezen verzoeken » | % de requêtes « rejetées » par rapport au nombre de requêtes — % « afgewezen» verzoeken ten overstaan van aantal verzoeken | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 |
| 27 | 29 | 10 096 | 11 163 | 8 374 | 9 279 (*) | 1 694 | 1 864 | 16,78 | 16,70 |
(*) Un centre a réalisé 6 interruptions de grossesse au-delà du délai de 12 semaines, sur un total de 350 interruptions de grossesse.
2.1.2. Hôpitaux et cliniques francophones
| Nombre d'hôpitaux — Aantal ziekenhuizen | Nombre de requêtes — Aantal verzoeken | Nombre d'IVG pratiquées dont le nombre d'IVG pratiquées après le délai de 12 semaines — Aantal uitgevoerde zwangerschapsafbrekingen waarvan na 12 weken | Nombre de requêtes « rejetées » — Aantal « afgewezen» verzoeken | % de requêtes « rejetées »/ Nombre de requêtes — % « afgewezen» verzoeken ten overstaan van aantal verzoeken | |||||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 |
| 27 | 26 | 3 777 | 3 891 | 3 258 | 3 399 | 110 | 103 | 466 | 482 | 12,34 | 12,39 |
2.2. Institutions néerlandophones
2.2.1. Centres néerlandophones
| Nombre de centres — Aantal centra | Nombre de requêtes — Aantal verzoeken | Nombre d'IVG pratiquées — Aantal uitgevoerde zwangerschapsafbrekingen | Nombre de requêtes « rejetées » — Aantal « afgewezen » verzoeken | % de requêtes « rejetées » par rapport au nombre de requêtes — % « afgewezen» verzoeken ten overstaan van aantal verzoeken | |||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 |
| 7 | 7 | 8 468 | 9 018 | 7 472 | 7 662 | 996 | 1 353 | 11,76 | 15,00 |
2.2.2. Hôpitaux et cliniques néerlandophones
| Nombre d'hôpitaux — Aantal ziekenhuizen | Nombre de requêtes — Aantal verzoeken | Nombre d'IVG pratiquées dont nombre d'interruptions pratiquées après le délai de 12 semaines — Aantal uitgevoerde zwangerschapsafbrekingen waarvan na 12 weken | Nombre de requêtes « rejetées » — Aantal «afgewezen» verzoeken | % de requêtes « rejetées »/nombre de requêtes — % « afgewezen » verzoeken ten overstaan van aantal verzoeken | |||||||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 | 2010 | 2011 |
| 11 | 11 | 423 | 456 | 366 | 354 | 52 | 47 | 57 | 102 | 13,47 | 22,37 |
2.3. Aperçu général
2.3.1. Centres
| Nombre de centres — Aantal centra | Nombre d'IVG pratiquées — Aantal uitgevoerde zwangerschapsafbrekingen | ||
| 2010 | 2011 | 2010 | 2011 |
| 34 | 36 | 15 846 | 16 941 |
2.3.2. Hôpitaux et cliniques
| Nombre d'hôpitaux — Ziekenhuizen | Nombre d'IVG pratiquées — Aantal uitgev zwangerschapsafbrek. | Dont après délai de 12 semaines — Waarvan na 12 weken | |||
| 2010 | 2011 | 2010 | 2011 | 2010 | 2011 |
| 38 | 37 | 3 624 | 3 753 | 162 | 156 |
3. ANALYSE DES RAPPORTS ANNUELS DES SERVICES D'INFORMATION DES ÉTABLISSEMENTS DE SOINS
Ce chapitre, subdivisé en deux parties, présente les données transmises d'une part par les institutions francophones et, d'autre part, par les institutions néerlandophones.
3.1. Institutions francophones
A. Centres
Ces données sont extraites des rapports transmis par 27 centres (sur 30) en 2010 et par 29 centres (sur 30) en 2011.
A.1. Nombre et qualification des personnes travaillant dans le service d'information
Le service compte en moyenne 15 personnes (min. 6 et max. 34) et se compose, en nombre variable, de juriste(s), psychologue(s), assistante(s) sociale(s)/assistant(s) social(aux) et médecin(s) auxquels s'ajoute le personnel administratif et de coordination, parfois chargé des animations scolaires. Certains services comptent également un conseiller conjugal et/ou, moins fréquemment, un(e) infirmier/ère en santé communautaire, un(e) médiatrice/médiateur, un(e) thérapeute familial(e), un(e) licencié(e) en science de la famille et sexualité ou un(e) sexologue.
A.2. Fonctionnement du service
En général, le service est accessible de 9h à 19h, et parfois jusqu'à 20h un jour fixe, en semaine et de 9h30 à 12h30 le samedi. L'accueil se déroule lors des permanences mais des plages fixes sont prévues pour les entretiens sociaux, psychologiques et juridiques, les médiations familiales, les consultations médicales et les interruptions de grossesse.
Les données médicales sont gérées par le médecin via le dossier médical; les données psycho-sociales et administratives sont reprises dans le dossier d'enregistrement établi par l'accueillant(e). Une fiche de liaison destinée au médecin traitant est rédigée par le médecin. La charte et les protocoles du GACEHPA (Groupe d'action des centres extra-hospitaliers pratiquant l'avortement) sont appliqués.
En milieu scolaire, l'assistant(e) social(e) ou la/le coordinatrice/coordinateur assure des formations axées sur la vie affective, relationnelle et sexuelle (y compris les maladies sexuellement transmissibles).
Remarque: deux centres ont signalé être à la recherche de médecins, soit pour remplacer des médecins ayant quitté le service, soit pour combler la vacance de certaines plages horaires (notamment, le lundi), soit pour faire face à la croissance des demandes d'interruption de grossesse.
A.3. Nombre total de consultation du service, en relation avec des problèmes causés par une interruption de grossesse
En moyenne, 1 083 en 2010 (min. 129 et max. 4 269) et 1 237 en 2011 (min. 110 et max. 5 293).
A.4. Méthodes d'accueil et d'assistance appliquées avant, pendant et après l'interruption de grossesse
La femme est accueillie par un(e) assistant(e) social(e) ou un(e) psychologue, dit(e) accueillant(e) qui accompagne la femme tout au long de la démarche: avant, pendant et après l'interruption de grossesse si celle-ci a lieu.
— Avant l'interruption: l'accueillant(e) réalise un entretien psychosocial pour aider la femme à clarifier sa demande, en préciser le contexte (situation socio-économique et administrative, climat relationnel, violences conjugales, pression familiale, culturelle et/ou religieuse, ...) et lui présenter les alternatives possibles (poursuite de la grossesse, abandon de l'enfant pour adoption). Plusieurs entrevues sont organisées si la demande s'avère ambivalente.
Des informations sur les droits et aides financières, sociales et juridiques disponibles sont dispensées par l'accueillant(e) ou la/le juriste. Si nécessaire, l'accueillant(e) régularise les dossiers de sécurité sociale, entreprend des démarches auprès du CPAS, cherche une maison d'accueil ou réalise une médiation avec les parents. En cas de problème aigu, la femme peut être orientée vers un service juridique, social ou psychologique spécialisé.
Le médecin procède à l'anamnèse et présente les méthodes d'interruption et leur cadre légal. La contraception future est évoquée pour prévenir une nouvelle grossesse non désirée. Une intervision a lieu entre le médecin et l'accueillant(e). Pendant le délai légal de six jours imposé entre l'entrevue avec le médecin et l'interruption de grossesse, la femme peut revoir l'accueillant(e) et/ou le médecin.
— Pendant l'interruption: l'interruption est pratiquée par le médecin, en présence de l'accueillant(e). Un soutien psychologique est offert pour permettre à la femme d'exprimer son mal-être et/ou sa culpabilité éventuelle. La contraception future est préparée.
— Après l'interruption: après deux ou trois semaines, le médecin pratique un contrôle médical et vérifie que la contraception est correctement utilisée. L'accueillant(e) rencontre la femme pour lui permettre d'exprimer son vécu post-interruption. La femme peut être entendue par le/la psychologue et, le cas échéant, être dirigée vers un service psychologique ou social spécialisé.
A.5. Cas d'accueil ou d'assistance spécifiques à signaler.
Les centres signalent une complexification des situations rencontrées:
— les structures conjugales et familiales se fragilisent: divorce, famille recomposée ou monoparentale, relations instables, isolement relationnel, ...;
— la pression familiale (le clan prime sur l'individu), religieuse et/ou culturelle pèse sur certaines femmes, souvent d'origine étrangère, ce qui complique leur accompagnement;
— les centres situés à Bruxelles notamment, rencontrent un nombre important de femmes d'origine étrangère n'ayant parfois qu'une très faible connaissance d'une des langues nationales. La prise en charge de ces femmes s'avère dès lors plus difficile;
— l'équilibre psychique et émotionnel est parfois altéré: certaines femmes sont incapables de prendre une décision ou n'en visualisent pas (correctement) les conséquences à plus ou moins long terme;
— la précarité sociale et/ou financière se répand: certaines femmes ne savent pas payer le transport vers le centre; 30 % des femmes reçues ne bénéficient pas de couverture sociale et n'ont pas droit au remboursement des frais générés par l'interruption de grossesse. Une minorité de ces femmes recourt à l'aide médicale urgente. Un centre a engagé une psychologue spécialement dédiée à la rencontre avec la population la plus fragilisée de la commune pour faire connaitre les finalités du centre, faire un état des lieux des besoins de la commune et créer des synergies avec les services sociaux locaux;
— certains centres signalent des cas de complications physiques et/ou psychologiques nécessitant le transfert aux urgences hospitalières, ce qui crée des situations difficiles à gérer pour l'équipe; l'équipe doit également gérer la douleur dans le cadre d'une interruption de grossesse médicamenteuse;
— les centres reçoivent de plus en plus de femmes n'utilisant aucun contraceptif, soit en raison de son coût, soit en raison de croyances erronées (Je ne tomberai pas enceinte !);
— les centres soulignent qu'1/3 de leur patientèle a déjà pratiqué une interruption de grossesse, ce qui infère une approche de la contraception non purement informative mais également de faire tomber les résistances de la femme afin d'aborder les aspects parfois inconscients qui sous-tendent sa démarche (éléments relationnels, l'âge, la fertilité, le vécu familial, ...).
Certains centres sont préoccupés par les demandes croissantes de rendez-vous restées sans suite: les femmes contactent plusieurs centres pour se rendre ensuite dans celui qui peut les recevoir le plus vite. Les autres rendez-vous ne sont pas annulés ce qui perturbe le fonctionnement des centres contactés. Ces femmes espèrent ainsi éviter que le temps d'attente avant le rendez-vous avec le médecin ajouté au délai légal imposé avant de procéder à l'interruption de grossesse n'atteigne 12 semaines (il n'est pas rare de devoir attendre 10 jours avant le premier rendez-vous). Pour éviter ce problème, d'autres femmes d'origine étrangère retournent dans leur pays d'origine.
Ces centres s'interrogent donc sur l'opportunité de maintenir le délai légal de six jours entre le rendez-vous avec le médecin et l'interruption de grossesse.
A.6. Suggestions pour améliorer la prévention des grossesses non désirées.
Les centres avancent les pistes suivantes:
— assurer la gratuité des contraceptifs quel que soit l'âge de la femme ou, au moins, mettre en place une réelle cohérence entre les prix actuels: une interruption de grossesse coûte moins cher à la femme que la contraception;
— distribuer gratuitement la pilule du lendemain et assurer un dépannage gratuit de plaquettes de pilules et de préservatifs;
— sensibiliser les médecins au recours à l'implant, au stérilet, ..., au lieu de la pilule;
— améliorer l'information sur la vie relationnelle, affective et sexuelle et favoriser la double prévention (préservatif + contraceptif) en ciblant les milieux scolaires et estudiantins, les établissements pour jeunes adultes handicapés physiques et/ou mentaux, les lieux de promotion de la santé (maisons médicales, ...) et les lieux de discussion (associations, maisons pour femmes, groupes de parole, ...);
— diffuser à la radio et la télévision des spots informatifs et assurer la promotion de sites internet de référence en matière de vie sexuelle, relationnelle et affective;
— améliorer la formation des professionnels de la santé (médecin, praticien de l'art infirmier, assistant(e) social(e), psychologue) mais aussi des conseillers conjugaux et animateurs de groupes de parole, ...;
— améliorer l'accompagnement des femmes pour favoriser la poursuite de la grossesse dans un environnement social, économique et psychologique favorable;
— systématiser le suivi psychologique pour éviter les interruptions répétées;
— sensibiliser les hommes à la contraception des partenaires et aux contraceptifs masculins.
B. Hôpitaux et cliniques
Les données présentées ici sont extraites des rapports transmis par 27 hôpitaux (sur 31) en 2010 et par 26 hôpitaux (sur 31) en 2011.
B.1. Nombre et qualification des personnes travaillant dans le service d'information.
Le service compte en moyenne 5 ou 6 personnes et se compose en nombre variable de juriste(s), psychologue(s) et assistante(s) sociale(s)/assistant(s) social(aux) ou infirmière(s) sociale(s)/ infirmier(s) social(aux), si le service social de l'hôpital n'intervient pas. Dans certains cas, le service compte aussi un(e) conseiller/ère conjugal(e), un(e) sexologue et/ou un(e) médiateur/trice interculturel(le) dont la présence est surtout nécessaire dans les hôpitaux bruxellois (origines multiples de la patientèle). Les médecins, praticiens de l'art infirmier et techniciens qui interviennent en hospitalisation de jour sont issus du service de gynécologie.
Certains hôpitaux ne réalisent que les interruptions de grossesse motivées par des raisons médicales. Les demandes liées à des convenances personnelles sont guidées soit vers d'autres hôpitaux, soit vers des centres; à ce titre, certains hôpitaux ont conclu des accords de coopération avec un ou plusieurs centres situés dans la même zone géographique.
Ces institutions hospitalières ne disposent des lors pas d'un service d'information en tant que tel mais plutôt d'une cellule pluridisciplinaire, parfois dite « de crise », comprenant psychologue, assistant(e) social(e), pédiatre et gynécologue. Les interruptions de grossesse motivées par des raisons médicales sont avalisées par le Comité éthique de l'hôpital.
B.2. Fonctionnement du service
Le service est ouvert, en général, de 7h30 à 13h et de 14h à 18h. Des plages horaires sont prévues pour les rendez-vous.
Le dossier de la patiente reprend l'anamnèse médicale, psychologique et sociale ainsi que les données administratives.
B.3. Nombre total de consultations du service, en relation avec des problèmes causés par une interruption de grossesse
En moyenne, 309 en 2010 (min. 5 et max. 2 130) et 320 en 2011 (min. 7 et max. 2 463).
B.4. Méthodes d'accueil et d'assistance appliquées avant, pendant et après l'interruption de grossesse
La femme est accueillie par un(e) assistant(e) social(e) ou un(e) infirmier(ère) social(e) dit(e) accueillant(e). L'accueillant(e) est présent(e) tout au long de la démarche: avant, pendant et après l'interruption de grossesse si elle a lieu.
— Avant l'interruption: l'accueillant(e) et le/la psychologue procèdent à un entretien psychosocial pour aider la femme à clarifier sa demande, en préciser le contexte (situation socio-économique, climat relationnel, violences familiales, pression familiale, culturelle et/ou religieuse, ...) et lui présenter les alternatives possibles (poursuite de la grossesse, abandon de l'enfant pour adoption). Plusieurs entrevues sont prévues en cas d'ambivalence de la demande.
Des informations sur les droits et aides financières, sociales et juridiques disponibles sont fournies. Si nécessaire, l'accueillant(e) régularise les dossiers de sécurité sociale, entreprend des démarches auprès du CPAS, cherche une maison d'accueil, réalise une médiation avec les parents et/ou oriente la femme vers un service juridique ou psychologique spécialisé en cas de problème aigu.
Le médecin procède à l'anamnèse et présente les méthodes d'interruption et leur cadre légal. La contraception future est évoquée pour prévenir une nouvelle grossesse non désirée. Une intervision a lieu entre le médecin et l'accueillant(e). Pendant le délai légal de six jours imposé entre l'entrevue avec le médecin et l'interruption de grossesse, la femme peut revoir l'accueillant(e) et/ou le médecin.
— Pendant l'interruption: l'interruption est pratiquée par le médecin, en présence de l'accueillant(e). Un soutien psychologique permet à la femme d'exprimer, le cas échéant, sa souffrance et/ou sa culpabilité. La contraception future est préparée.
— Après l'interruption: après deux ou trois semaines, le médecin pratique un contrôle médical, vérifie que la contraception est correctement utilisée et sensibilise la femme à l'hygiène intime et aux risques d'infection. L'accueillant(e) rencontre la femme pour lui permettre d'exprimer son vécu post-interruption. La femme peut être entendue par le/la psychologue et être renvoyée vers un service psychologique ou social spécialisé.
B.5. Cas d'accueil ou d'assistance spécifiques à signaler
Le nombre de femmes émargeant au CPAS ou de réfugiées politiques reçues est en augmentation.
Un hôpital souhaite développer les interruptions de grossesse à domicile, sous conditions et avec une prise en charge appropriée. Cet hôpital souligne également que les protocoles concernant les interruptions de grossesse par voie médicamenteuse évoluent et que les délais de référence peuvent donc être assouplis sans incidence sur l'efficacité de la méthode.
Selon cet hôpital, ces deux éléments devraient permettre d'alléger la prise en charge des femmes et de répondre aux demandes croissantes d'interruption de grossesse.
B.6. Suggestions pour améliorer la prévention des grossesses non désirées
Les hôpitaux privilégient les éléments suivants:
— assurer, quel que soit l'âge de la femme, la gratuité des contraceptifs ou au moins un prix abordable (notamment la pilule, le DIU, le préservatif et la pilule du lendemain);
— améliorer l'information sur les contraceptifs et leur prise (effet d'un usage erroné (1) , ...);
favoriser la double prévention (préservatif + contraceptif);
— assurer la distribution d'échantillons de pilule, de DIU, ...;
— rendre d'office obligatoire les informations sur la vie relationnelle, affective et sexuelle dans le programme scolaire du secondaire (informations à dispenser par des professionnels) et accroître la prévention dans les milieux estudiantins et les lieux de promotion de la santé (maisons médicales, ...) et de discussion (associations, maisons pour femmes, groupes de parole, ...);
— sensibiliser les femmes d'âge mur à la contraception et à la transmission d'informations vers leurs filles et/ou petites-filles;
— diffuser (radio, TV et cinéma) des spots informatifs sur la prévention et promouvoir des sites internet de référence en matière de vie sexuelle, relationnelle et affective;
— améliorer la formation des médecins, praticiens de l'art infirmier, assistant(e)s sociales(aux), psychologues, conseillers conjugaux et modérateurs de groupes de parole, ...;
— sensibiliser les médecins généralistes et firmes pharmaceutiques aux risques d'interactions de certains traitements avec la contraception orale;
— sensibiliser les femmes à l'influence du transit intestinal sur l'efficacité de la pilule contraceptive, par une information via les gynécologues et médecins généralistes;
— améliorer l'accompagnement de la femme pour favoriser la poursuite de la grossesse dans un environnement social, économique et psychologique propice;
— systématiser le suivi psychologique de la femme pour éviter les interruptions répétées;
— sensibiliser les hommes à la contraception des partenaires et aux contraceptifs masculins.
Remarque:
Certaines institutions pratiquant uniquement des interruptions de grossesse pour des raisons médicales graves souhaitent que la dénomination « interruption volontaire de grossesse, IVG » soit complétée par « interruption thérapeutique de grossesse, ITG » dans les documents fournis par la Commission d'évaluation (formulaire d'enregistrement et rapports annuels du service d'information et de l'établissement).
Mentionner ainsi les deux types d'interruptions de grossesse devrait permettre d'augmenter le nombre d'interruptions de grossesse déclarées par les médecins. Ceux-ci ne pourraient plus invoquer leur ignorance du fait que toutes les interruptions de grossesse (médicale ou volontaire) doivent être communiquées à la Commission.
3.2. Institutions néerlandophones
A. Centres
A.1. Composition et fonctionnement du service.
Le personnel des services d'information se compose d'une équipe de base: gynécologues, médecins, infirmières (sociales), complétée par une équipe multidisciplinaire de psychologues, assistants sociaux, licenciés en sciences sociales et sexuelles, coordinateurs, collaborateurs administratifs et logistiques. Un centre situé dans une agglomération peut faire appel aux interprètes du CPAS et à l'Association pour les soins de santé mentale ambulatoires.
Cinq centres font partie de l'Union des centres d'avortements néerlandophones, l'ASBL LUNA dont le siège social se situe Lange Gasthuisstraat, 45 — 3200 Antwerpen. Le centre CEVO pour une parentalité responsable, situé Henri Jasparlaan, 102 à 1060 Bruxelles, n'est plus actif depuis mi-2010.
Le fonctionnement du service est pour tous les centres comparable à celui des années précédentes. En ce qui concerne les méthodes d'enregistrement, les enregistrements électroniques ont maintenant totalement remplacé les dossiers papiers. Les centres disposent de brochures informatives sur la contraception et les préservatifs dans différentes langues; certains utilisent des informations imprimables, produites par d'autres institutions comme Sensoa, pour les langues les moins fréquentes. Un centre a fait actualiser sa documentation sur l'accompagnement de l'avortement aux Pays-Bas.
Les centres affiliés à l'ASBL LUNA collaborent à deux recherches sur la perception de l'accompagnement, réalisées par des étudiants du département de psychologie de l'université de Gand.
A.2. Méthodes d'accueil et d'assistance appliquées
Les femmes prennent directement contact avec les centres après des recherches sur Internet, par exemple, ou y sont envoyées par le gynécologue, le médecin généraliste ou les centres de santé et de bien-être.
— Avant l'interruption de grossesse: l'interview a lieu avec un(e) infirmier/ère (sociale) ou un(e) psychologue ou un(e) collaborateur/collaboratrice ayant des qualifications comparables et revêt un caractère ouvert et non porteur de jugement.
La situation de détresse de la femme est discutée, les alternatives à l'avortement, les possibilités d'accueil lorsque la femme décide de poursuivre sa grossesse, sont également abordées.
Lorsque le choix de l'avortement est définitif, l'accompagnement et les suites possibles sont discutées. En concertation avec le médecin, le traitement par aspiration ou par méthode médicamenteuse est déterminé. Ce pré-examen est un moment important pour la prévention de grossesse future non désirée. Des explications quant au déroulement de l'interruption et aux risques éventuels sont données. La post-orientation, les possibilités de renvoi vers un centre pour la santé mentale et la future contraception sont discutées.
— Pendant l'interruption de grossesse: le traitement médicamenteux ou le curetage sous anesthésie générale ont lieu au plus tôt après le délai d'attente légal de 6 jours.
— Après l'interruption: le médecin traitant opère un controle médical et aborde à nouveau la contraception.
Un centre signale que ce sont de préférence, le même médecin et le/la même accompagnant(e) qui suivent la femme durant le processus d'avortement.
A.3. Cas d'accueil ou d'assistance spécifiques à signaler
En ce qui concerne les femmes allochtones, illégales et demandeuses d'asile, les centres font les mêmes remarques que dans le rapport précédent. On souligne le manque de connaissance de la contraception de ces femmes et le fait qu'elles considèrent l'avortement comme une forme de contraception.
Chez les femmes musulmanes, la religion est souvent invoquée comme seule situation de détresse. Les femmes mineures qui grandissent dans des familles sans ouverture vers la sexualité subissent de lourdes pressions psychiques.
Un centre note: « Malgré tous les efforts et les éclaircissements sur la contraception, il s'avère toujours que pour près de 2 femmes sur 5 qui subissent une interruption de grossesse, il ne s'agit pas de la première fois et que souvent, l'intervalle entre les avortements ne correspond qu'à quelques mois. Il est très démotivant pour nos infirmières sociales de revoir toujours les mêmes femmes. Nous avons déjà dit à un certain nombre de femmes que c'était la dernière fois que nous les aidions. L'année passée (2009) nous nous demandions déjà si nous avions le droit de refuser toute nouvelle demande effective de leur part. » (Cf. rapport 2008-2009).
Un centre demande encore plus d'attention pour la prévention et la contraception et plus particulièrement en ce qui concerne l'information sur le DIU.
A.4. Suggestions pour améliorer la prévention des grossesses non désirées
Les centres affiliés à l'ASBL LUNA ont choisi de répondre conjointement à la question 4: « Partant de votre expérience, avez-vous éventuellement des propositions à formuler en matière de prévention des grossesses non désirées ? »
1. L'importance des contraceptifs à longue durée d'action pour éviter les grossesses non désirées
Nous aimerions attirer l'attention de la Commission d'évaluation sur les possibilités qu'offre la pose immédiate d'un stérilet après un curetage par aspiration pour réduire le nombre de grossesses non désirées. L'article intitulé « Immediate versus delayed IUD insertion after uterine aspiration » de Paula H. Bednarek, Mitchell D. Creinin et al in The New England Journal of Medicine (9 juin 2011) concerne une étude réalisée auprès de 575 femmes ayant subi un curetage par aspiration lors d'une grossesse de 5 à 12 semaines et souhaitant utiliser le stérilet comme futur moyen de contraception. Le groupe a été réparti de façon aléatoire en deux sous-groupes: un premier groupe de 258 femmes s'est fait implanter un stérilet immédiatement, un deuxième groupe de 317 femmes a pris rendez-vous pour la pose d'un stérilet 2 à 6 semaines après le curetage. Première différence importante: dans le premier groupe, un stérilet a été placé auprès de 100 % des femmes, alors que dans le second groupe, ce pourcentage est tombé à 71,3 %. En d'autres termes, dans le deuxième groupe, 28,7 % des femmes ne sont pas venues au rendez-vous pour la pose du stérilet.
Le gros avantage d'un contraceptif implanté comme le stérilet est d'être un moyen contraceptif très efficace à long terme, le risque d'erreur pour l'utilisatrice est nul. Ces caractéristiques font de ces dispositifs un moyen très important d'éviter les grossesses non désirées.
Le risque d'échec pour le stérilet oscille de 0,1 à 0,8 % au cours de la première année (comparable à l'échec d'une stérilisation chez la femme). Le risque de grossesse non désirée chez les utilisatrices de la pilule est nettement plus élevé.
Les centres LUNA observent également qu'une partie des patientes ayant subi un avortement qui optent pour une contraception à longue durée d'action (stérilet ou autre implant), ne peuvent la faire placer le jour de l'intervention pour des raisons financières, et que souvent ces patientes ne reviennent pas pour un placement ultérieur. Il est regrettable que des barrières financières entravent l'accès à la contraception la plus sûre pour le groupe de femmes qui en a le plus besoin. C'est une opportunité perdue d'éviter les grossesses non désirées et les avortements à répétition chez ces femmes précarisées. Dans cette optique, le remboursement de la contraception la plus efficace (stérilet au cuivre, stérilet hormonal et implant) est certainement à recommander par la Commission d'évaluation.
Nous tenons aussi à souligner les problèmes spécifiques en matière de contraception des patientes qui séjournent dans les centres de Fedasil ou pour lesquelles les CPAS prennent en charge les frais de traitement. Une intervention pour la contraception orale ne pose généralement pas de problème, mais le coût des stérilets ou des implants n'est souvent pas remboursé. Il n'est probablement pas nécessaire de démontrer que la contraception orale, qui est à prendre chaque jour, n'est pas la forme de contraception la plus adéquate chez des personnes dont les conditions de vie sont précaires.
Dans ce même contexte, nous aimerions évoquer une étude suédoise unique où un groupe de femmes a été suivi entre leur 19e et leur 44e anniversaires afin d'avoir une idée des moyens contraceptifs utilisés pendant cette période. « A longitudinal study of contraception and pregnancies in the same women followed for a quarter of a century », Ingela Lindh, Angneta Andersson et al, Human Reproduction, Vol. 25, nº 6, pp. 1415 -1422, 2010.
Le choix d'un moyen contraceptif donné est fortement lié à l'âge. Jusqu'à l'âge de 29 ans, la contraception orale a été la méthode la plus utilisée, tandis que le recours au stérilet a été le plus fréquent après 29 ans. Cette donnée scientifique, combinée au fait que le risque de grossesse non désirée est accru chez les femmes ayant déjà pratiqué antérieurement une interruption de grossesse (Heikinheimo et al., 2008; Lindh et al., 2009 — cité dans l'article susmentionné), montre une nouvelle fois l'importance de la pose d'un stérilet à la suite d'une interruption de grossesse pour éviter d'autres grossesses non désirées.
2. Mythes concernant l'interruption de grossesse
Nous aimerions également attirer l'attention sur un certain nombre de mythes persistants en matière d'interruption de grossesse. Ces mythes pèsent sur le processus de décision en cas de confrontation à une grossesse non désirée. Pour le bon déroulement d'un processus décisionnel, il est fondamental d'envisager clairement les différents éléments. L'existence de mythes persistants en matière de grossesse non désirée et d'interruption de grossesse fait que, au sens figuré, il faut souvent déblayer le terrain avant de pouvoir pénétrer au cœur du problème. Nous estimons dès lors important d'examiner un à un les mythes les plus fréquents et d'y formuler une réponse correcte.
Mythe 1:
Grossesses non désirées et avortement concernent surtout des jeunes filles de 16 ans.
En 2009 (les statistiques d'avortement les plus récentes en Belgique), 14 % des interruptions de grossesse (2 674 sur 18 870) ont été pratiquées sur des femmes de moins de 20 ans.
| Âge — Leeftijd | Nombre — Aantal | Nombre — Aantal | % | % |
| 2008 | 2009 | 2008 | 2009 | |
| 12 | 2 | 1 | 0.01 | 0.01 |
| 13 | 14 | 12 | 0.08 | 0.06 |
| 14 | 89 | 66 | 0.48 | 0.35 |
| 15 | 189 | 191 | 1.02 | 1.01 |
| 16 | 359 | 363 | 1.93 | 1.92 |
| 17 | 554 | 524 | 2.98 | 2.78 |
| 18 | 712 | 723 | 3.83 | 3.83 |
| 19 | 774 | 794 | 4.16 | 4.21 |
| Total. — Totaal | 2 693 | 2 674 | 14.49 | 14.17 % |
[Le nombre d'accouchements chez les moins de 20 ans s'élevait en 2008 (chiffres les plus récents) à 3 307, ce qui donne un total de 6 000 grossesses dans cette tranche d'âge. Sur l'ensemble de cette tranche d'âge, 45 % des grossesses sont donc interrompues. Le taux est le plus élevé chez les plus jeunes.]
La répartition des âges chez les moins de 20 ans est capitale. En ce qui concerne 2009, 1 517 des 2 674 interruptions de grossesse, soit près de 57 %, ont eu lieu chez des jeunes femmes de 18 ou 19 ans. La proportion, mythique, de jeunes filles de 16 ans est donc très faible.
Mythe 2:
Si les lois sur l'avortement étaient abrogées ou s'il devenait très compliqué de se faire avorter, le nombre d'interruptions de grossesse diminuerait. Le fait qu'un pays ait une législation autorisant l'avortement et/ou dispose de bonnes structures, n'a aucune incidence sur le nombre d'interruptions de grossesse.
La principale différence entre les pays disposant de lois et de structures adéquates et ceux qui n'en ont pas réside dans le fait que dans le second groupe de pays, les femmes courent un plus gros risque de complications, voire de décès, à la suite d'avortements peu sûrs.
Le nombre d'avortements est le plus faible dans les régions dont la législation est libérale. Des lois restrictives en matière d'avortement ne sont pas associées à des statistiques d'avortement plus faibles.
| Nombre d'avortements/1 000 femmes (14-45 ans) | |
| Amérique latine | 32 |
| Afrique | 29 |
| Asie | 28 |
| Europe (y compris Europe occidentale) | 27 |
| Amérique du nord | 19 |
| Europe occidentale | 12 |
Source: « Induced abortion:incidence and trends worldwide from 1995 to 2008 », Gilda Sedgh et al., The Lancet, janvier 2012.
Une législation libérale en matière d'avortement va généralement de pair avec une bonne disponibilité et une acceptation des moyens contraceptifs efficaces.
Mythe 3:
Le risque de la « pente savonneuse »: plus la loi autorise un avortement tardif pendant la grossesse, plus les femmes attendent longtemps avant d'interrompre leur grossesse.
Aux Pays-Bas, l'avortement est autorisé jusqu'à vingt-deux semaines. Les femmes néerlandaises n'utilisent toutefois que très exceptionnellement la possibilité d'interrompre une grossesse au-delà de douze semaines. La majorité des interruptions de grossesse qui y sont pratiquées au-delà de douze semaines concernent des grossesses de femmes étrangères qui se voient contraintes, par la législation de leur propre pays, de chercher refuge dans ce pays. Les chiffres ci-dessous (relatifs aux femmes traitées aux Pays-Bas) indiquent la nationalité des femmes, en relation avec la durée de la grossesse au moment de l'avortement.
Durée de la grossesse en semaines en fonction du pays de résidence (2007) — Avortements pratiqués aux Pays-Bas.
| Pays — Land | 0-4 sem. — wkn | 5-11 sem. — wkn | Plus-Meer 12 sem. — wkn |
| Pays-Bas. — Nederland | 35 % | 58,2 % | 6,7 % |
| France. — Frankrijk | 98,9 % | ||
| Allemagne. — Duitsland | 7 % | 15,8 % | 77,2 % |
| Belgique/Luxembourg. — België/Luxemburg | 8,8 % | 23,9 % | 67,4 % |
| Irlande. — Ierland | 21,4 % | 69,3 % | 9,3 % |
Source: Landelijke Abortus Registratie 2007 (Rutgers Nisso Groep, 2008)
(Chaque année, de 700 à 800 femmes belges se rendent aux Pays-Bas pour une interruption de grossesse au-delà de 14 semaines.)
Mythe 4:
Si tout le monde utilisait un moyen contraceptif sûr, l'avortement ne serait plus nécessaire.
La disponibilité de moyens contraceptifs efficaces fait chuter le nombre d'avortements, mais la nécessité des interruptions de grossesse ne disparaîtra jamais.
L'OMS a calculé que même si tout le monde utilisait parfaitement (sans erreur de l'utilisateur) le moyen contraceptif choisi, il y aurait malgré tout chaque année 5,9 millions d'avortements.
Table 1.1: Estimated accidental pregnancies resulting from contraceptive failure worldwide (estimates for 1993)
| Contraceptive methode | Estimated failure rate (perfect use) (1) % | Estimated failure rate (typical use) (1) % | Number of users (2) 000's | Number of accidental pregnancies (perfect use) 000's | Number of accidental pregnancies (typical use) 000's |
| Female sterilization | 0,50 | 0,50 | 201,000 | 1,005 | 1,005 |
| Male sterilization | 0,10 | 0,15 | 41,000 | 41 | 62 |
| Injectables | 0,30 | 0,30 | 26,000 | 78 | 78 |
| IUD | 0,60 | 0,80 | 149,000 | 894 | 1,192 |
| Pill | 0,10 | 5,00 | 78,000 | 78 | 3,900 |
| Male condom | 3,00 | 14,00 | 51,000 | 1,530 | 7,140 |
| vaginal barrier | 6,00 | 20,00 | 4,000 | 240 | 800 |
| Periodic abstinence | 3,00 | 25,00 | 26,000 | 780 | 6,500 |
| Withdrawal | 4,00 | 19,00 | 31,000 | 1,240 | 5,890 |
| Total | 607,000 | 5,886 | 26,567 |
(1) Trussel (1998) Estimates based on USA data. Failure rates are expressed as percentage of women who will become pregnant during one year while using the method.
(2) United Nations Population Division (2002). Estimated number of women aged 15-49 who are in marital or consensual union.
N'oublions surtout pas que les femmes ont une « longue période de fécondité ! Les scientifiques utilisent le terme de « femmes fécondes » pour les femmes de 15 à 44 ans. Une période de fécondité de 30 ans signifie environ 400 cycles où la femme peut tomber enceinte. Si une femme, au cours de ces années de fécondité, ne souhaitait pas d'enfant et n'utilisait jamais de moyen contraceptif, elle tomberait enceinte plus de 30 fois sans le souhaiter et pratiquerait un avortement. Ceci implique que la plupart des femmes font quelque chose pour ne pas tomber enceinte, même si ce n'est pas toujours avec succès.
En outre, tout dépend de la nature de l'individu. La sexualité est l'un des aspects les plus irrationnels de notre vie, l'emploi d'un moyen contraceptif, en revanche, est une attitude très rationnelle.
Mythe 5:
Un avortement perturbe la santé mentale.
Depuis toujours, les mouvements anti-avortement mettent tout en œuvre pour démontrer l'existence d'un syndrome post-avortement mais pour l'instant sans résultats. L'une des tentatives les plus célèbres est celle du Dr Everett Koop, chargé par l'ancien président des États-Unis Ronald Reagan d'étudier les impacts de l'avortement sur la santé. Il est sans doute inutile de préciser qu'aussi bien Koop que Reagan étaient de fervents adversaires de l'avortement. Koop en a néanmoins conclu (1989) qu'il était impossible de démontrer que pratiquer un avortement avait un impact sur la santé mentale.
C'est surtout l'American Psychological Association (APA) qui joue un rôle crucial dans l'étude des impacts d'un avortement sur la santé mentale. Dans son « Report of the APA Task Force on Mental Health and Abortion » de 2008, elle affirme que la prévalence de problèmes de santé mentale auprès de femmes ayant subi, une seule fois, un avortement légal au cours du premier trimestre (pour un motif non thérapeutique) est comparable à la fréquence de problèmes de santé mentale dans la population générale.
En revanche, un avortement pour cause d'anomalies du fœtus, quant à lui, semble associé à des réactions psychologiques négatives. Celles-ci sont comparables à celles de femmes qui font une fausse couche lors d'une grossesse désirée, qui accouchent d'un enfant mort-né ou dont le nouveau-né décède. Cette différence souligne l'importance du caractère désiré de la grossesse quand on parle de réactions psychologiques après un avortement.
Certes, certaines femmes éprouvent des difficultés après un avortement: il y en a qui souffrent de mélancolie, qui éprouvent un sentiment de deuil ou de perte. Les réactions psychologiques négatives après un avortement ne sont pas toujours liées à l'avortement en soi. Des facteurs prédictifs de réactions psychologiques négatives après un avortement sont les suivants:
— perception d'une stigmatisation en matière d'avortement, secret de décision et manque de soutien lors de la prise de décision;
— antécédents de problème de santé mentale;
— facteurs de personnalité telle qu'une piètre image de soi et recours à des scénarios d'évitement et de négation comme mécanisme d'adaptation;
— caractéristiques de la grossesse, à savoir son caractère souhaité.
Le principal facteur prédictif de la santé mentale après un avortement est la santé mentale avant l'avortement. Le même raisonnement s'applique à d'autres événements de la vie stressants, y compris la naissance d'un enfant.
Le Diagnostical and Statistical Manual of Mental Disorders, en abrégé DSM, est l'ouvrage de référence pour la classification des troubles psychiques. Sa cinquième édition, connue sous le nom de DSM-V, est actuellement en préparation. Il n'est nullement envisagé de reprendre dans cet ouvrage de référence un syndrome post-avortement.
Mythe 6:
Pourquoi les femmes enceintes sans le désirer ne donnent-elles pas leur enfant en adoption ? Il y a tant de personnes qui voudraient un enfant.
L'adoption n'est une alternative à l'avortement qu'en théorie; dans la réalité, rien n'est moins vrai. L'abandon à la naissance est un phénomène très rare dans un pays comme la Belgique. Les seules femmes qui l'envisagent sont des personnes qui découvrent très tard leur grossesse et qui n'ont plus la possibilité de l'interrompre. Les statistiques d'enfants abandonnés à la naissance en Belgique parlent d'elles-mêmes. Mais en outre, l'abandon d'un enfant est l'une des options les plus pénibles auxquelles une femme puisse être confrontée. Les femmes se sentent beaucoup trop responsables de leur grossesse pour choisir cette solution, à moins qu'il n'y en ait pas d'autre.
Mythe 7:
L'avortement provoque le cancer du sein.
Il s'agit d'un mythe entretenu avec opiniâtreté par une partie du mouvement anti-avortement. Au fil du temps, divers instituts réputés ont officiellement déclaré qu'il n'existe aucun lien causal entre un avortement et le développement d'un cancer du sein:
— http://www.acog.org/About_ACOG/News_Room/News_Releases/2003/ACOG_Finds_No_Link_ Between_Abortion_and_Breast_Cancer_Risk;
— http://www.acog.org/Resources_And_Publications/Committee_Opinions/Committee_on_Gyne cologic_Practice/Induced_Abortion_and_Breast_Cancer_Risk;
— http://www.cancer.gov/cancertopics/factsheet/Risk/abortion-miscarriage;
— http://www.cancer.org/Cancer/BreastCancer/MoreInformation/is-abortion-linked-to-breast-cancer.
Mythe 8:
L'avortement rend infertile.
Un avortement pratiqué dans de bonnes conditions médicales présente un risque de complications extrêmement faible. Le lien entre avortement et infertilité repose indiscutablement sur des bases historiques. Hélas, pour beaucoup de femmes dans le monde qui vivent dans des endroits où elles n'ont pas accès à des soins de qualité en matière d'avortement, ceux-ci sont encore pratiqués dans de mauvaises conditions ... avec toutes les conséquences qui en résultent.
B. Hôpitaux
Remarques préalables:
Deux institutions n'ont pas transmis de rapports annuels malgré les rappels répétés effectués par le Secrétariat de la Commission nationale. Certaines institutions ne disposent pas de service d'information organisé car les interruptions de grossesse sont pratiquées pour des raisons médicales sérieuses.
Les patientes qui demandent une interruption non médicamenteuse, comme en cas de grossesse non souhaitée/non planifiée, sont toujours renvoyées vers un des centres d'avortement reconnus.
B.1. Composition et fonctionnement du service.
a. Toutes les institutions font appel à des collaborateurs ayant les qualifications suivantes: assistant social, psychologue, infirmier social, sage-femme et le médecin lui-même.
b. Dans une institution, le service d'information fait partie du service de gynécologie, andrologie et obstétrique et ne se limite pas à la problématique de l'avortement.
c. Un nombre limité d'institutions n'a donc pas de service d'information organisé. Dans ces institutions, ne sont donc réalisées que les interruptions de grossesse exigées pour des raisons médicales. Les médecins donnent aux patientes les informations adaptées et exigées en fonction de la situation pathologique qui a déclenché la procédure d'interruption de grossesse. Dans les autres cas, il est fait appel à la Commission éthique de l'institution.
B.2. Méthodes d'accueil et d'assistance appliquées
Lorsque les rapports annuels sont complétés de manière détaillée, les procédures appliquées sont comparables à celles appliquées dans les centres.
B.3. Cas d'accueil ou d'assistance spécifiques à signaler
Les sages-femmes d'une institution ont développé une valise contenant des objets permettant d'aider la femme à faire face à la perte d'un enfant.
Les femmes issues des pays d'Europe centrale et orientale utilisent souvent l'avortement comme moyen de contraception.
B.4. Suggestions pour améliorer la prévention des grossesses non désirées.
— Il est demandé plus de campagnes appropriées portant sur la contraception.
— Il est demandé de dispenser du DIU (Mirena) moins cher.
— Un hôpital met en évidence les difficultés pratiques rencontrées par les femmes renvoyées par d'autres hôpitaux.
CONCLUSIONS
1. Comme il l'avait été relevé dans les quatre rapports précédents, qui portaient sur les années 2002-2003, 2004-2005, 2006-2007 et 2008-2009, les chiffres des interruptions de grossesse fournis à la Commission concernant les années 2010-2011 doivent être corrigés. Si, du nombre total des interruptions volontaires de grossesse pratiquées en Belgique (1), on déduit le nombre de femmes domiciliées à l'étranger qui font pratiquer une interruption de grossesse dans notre pays (2) et si on y ajoute le nombre de femmes belges et luxembourgeoises qui la font pratiquer aux Pays-Bas (3) ainsi que le nombre des déclarations introduites trop tard (4) et qui ne sont donc pas reprises dans les tableaux de la première partie, on obtient les résultats suivants:
| 1995 | 1996 | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | |
| (1) | 11 243 | 12 628 | 12 666 | 11 999 | 12 734 | 13 762 | 14 775 | 14 792 | 15 595 |
| (2) | -188 | - 275 | - 253 | - 240 | - 354 | - 340 | - 353 | - 414 | - 349 |
| (3) | + 2 247 | + 2 019 | + 1 813 | + 1 567 | + 1 557 | + 1 473 | + 1 334 | + 1 224 | + 1 091 |
| (4) | + 96 | + 161 | + 31 | + 256 | + 0 | + 28 | + 422 | + 115 | + 370 |
| 13 398 | 14 533 | 13 857 | 13 582 | 13 937 | 14 923 | 16 178 | 15 716 | 16 707 |
| 2004 | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | |
| (1) | 16 024 | 16 696 | 17 640 | 18 033 | 18595 | 18870 | 19 095 | 19 578 |
| (2) | - 392 | - 295 | - 296 | - 314 | - 291 | - 252 | - 182 | - 123 |
| (3) | + 984 | + 913 | + 857 | + 851 | + 830 | + 803 | + 681(*) | + (**) |
| (4) | + 316 | + 553 | + 0 | + 135 | + 172 | + 0 | + 93 | + 144 |
| 16 932 | 17 867 | 18 201 | 18 705 | 19 306 | 19 421 | 19 687 | 19 599 |
(*): Les données 2010 sont incomplètes car deux cliniques ont fermé, dont une après faillite.
(**): Ce chiffre ne peut pas être communiqué actuellement.
2. La Commission rappelle une fois de plus que, pour des raisons multiples qui ont varié dans le temps, les chiffres contenus dans le présent rapport, comme ceux contenus dans les rapports précédents, ne sont pas d'une précision scientifique.
En effet:
— pour des raisons qui demeurent inexpliquées, il y a des différences de nombres entre les déclarations d'IVG faites par les médecins, établies individuellement, et les rapports annuels des institutions au sein desquelles ces médecins pratiquent leur art;
— la Commission est sans pouvoir pour vérifier si les données communiquées par les médecins et par les institutions correspondent à une réalité scientifiquement établie; elle est même sans pouvoir pour vérifier si les documents qui lui sont communiqués ont été correctement remplis; et elle n'a pas davantage le pouvoir d'exiger d'une institution ou d'un médecin qu'ils fassent des déclarations. Bref, la Commission est complètement tributaire des données qui lui sont fournies.
3. Que ce soit en données brutes (tableau 1.A.1 — première partie) ou en données corrigées (cf. ci-dessus), le nombre total des interruptions volontaires de grossesse communiquées à la Commission a continué à augmenter en 2010 et 2011 par rapport aux années précédentes, cette croissance paraissant relativement régulière.
La Commission insiste sur ce que, si la statistique des IVG fait apparaître une évidente croissance numérique, cette croissance peut avoir plusieurs causes différentes, parmi lesquelles, notamment, une augmentation de la population du Royaume — phénomène au demeurant avéré au cours des dernières années — et une amélioration de la qualité des communications faites à la Commission.
4. Comme la Commission l'a fait observer à plusieurs reprises, et spécialement dans ses cinq derniers rapports, une étude pluridisciplinaire, effectuée par une institution scientifique, comme par exemple aux Pays-Bas et en France, pourrait essayer d'interpréter l'ensemble de ces données à la lumière d'autres données (démographiques, médicales, psychologiques, socio-économiques, politiques et culturelles) évaluées par ailleurs. Il serait donc imprudent de tirer des données dont la Commission dispose, et qu'elle communique dans le présent rapport, des conclusions hâtives.
Sous cette réserve fondamentale, on ne peut cependant qu'être frappé par les faits suivants:
a) la population recensée de la Belgique a augmenté au cours des dernières années; c'est la raison pour laquelle le ratio obtenu en divisant le nombre total des naissances en Belgique, tel qu'il est établi par l'Institut national de statistique, par le nombre total des avortements tel qu'il est communiqué à la Commission, est relativement stable: ce ratio oscille entre 14 et 15 interruptions de grossesse (chez les femmes de 15 à 44 ans) déclarées pour 100 naissances vivantes pour la période 2001-2008;
b) c'est parmi les femmes domiciliées dans la Région de Bruxelles-Capitale qu'on relève le plus fort pourcentage des interruptions volontaires de grossesse par rapport aux autres régions; encore faut-il observer:
— d'une part, que ce pourcentage est en légère baisse: il était de 25,61 % en 2008 et 24,58 % en 2009, ce qui constituait déjà un léger recul par rapport à la période précédente; il est, pour la période ici considérée, de 24,90 % en 2010 et de 24,33 % en 2011 du total des interruptions de grossesse déclarées (tableau 1.A.4.1 de la première partie);
— d'autre part, que 34,09 % en 2010 et 30,84 % en 2011 des femmes s'y déclarent en situation de détresse matérielle (tableau 2.1.1.1 de la première partie); à cet égard aussi, on note un léger recul par rapport à la situation précédente (34,13 % en 2008 et 28,90 % en 2009, pourcentages qui constituaient déjà un léger tassement par rapport à la période antérieure);
— et enfin, que c'est précisément la région du Royaume qui connaît le taux de chômage le plus élevé et la plus grande précarité sociale;
c) le nombre de femmes mineures d'âge reste stable depuis six années;
d) la moyenne d'âge varie très peu: 27,40 ans pour 2006; 27,33 ans pour 2007; 27,34 ans pour 2008; 27,33 ans pour 2009; 27,44 ans pour 2010 et 27,32 ans pour 2011.
Peut-être une modification de la loi pourrait-elle, en permettant de recueillir des données plus complètes sur les femmes qui recourent à l'IVG, contribuer à mieux cibler le travail spécifique de prévention. On songe à des données plus précises sur la situation de fait, plutôt que d'état civil, sur la situation socio-économique et sur la nationalité.
5. Selon les données communiquées à la Commission, le nombre total des interruptions volontaires de grossesse, pratiquées au-delà de 12 semaines, en raison d'une affection grave du fœtus s'élevait à 121 en 2010 et 97 en 2011, ce qui paraît extrêmement faible vis-à-vis des interruptions de grossesse réalisées avant la fin du délai de 12 semaines après la fécondation. Une analyse des données scientifiques tendrait à montrer qu'il est largement sous-estimé: d'après le registre Eurocat reprenant les provinces d'Anvers, du Hainaut oriental et de Namur, le nombre d'interruptions de grossesse pour malformations fœtales s'élève en 2010 à 155 pour ces seules provinces (2) .
En fonction du nombre de naissances dans l'ensemble du pays et de la prévalence des interruptions de grossesse pour malformations fœtales (45 pour 10 000 naissances), le nombre réel de ces IVG en 2010 serait 4 fois plus élevé que celui rapporté: de l'ordre de 570.
Le sous-enregistrement pourrait trouver son origine dans des causes multiples dont les principales seraient une méconnaissance de la loi et une surcharge administrative des professionnels de la santé.
D'une part, en effet, la loi du 13 août 1990 visant à créer une Commission d'évaluation ne fait pas de différence entre les interruptions de grossesse réalisées avant la fin des 12 semaines après la fécondation et les interruptions de grossesse réalisées pour motifs médicaux (santé du fœtus, de la mère ou des deux) après le délai de 12 semaines. Certains médecins pourraient dès lors penser que les interruptions de grossesse réalisées pour des raisons médicales diffèrent légalement des interruptions de grossesse réalisées avant la fin des 12 semaines après la fécondation et, par conséquent, ne pas signaler les premières citées.
D'autre part, dans les hôpitaux, les médecins ainsi que les différents professionnels de la santé sont de plus en plus amenés à accomplir un nombre croissant de tâches administratives sans la logistique appropriée, ce qui pourrait entraîner un sous-enregistrement.
La relative stabilité des interruptions pour malformations fœtales dans les différents rapports de la Commission ne correspond pas aux données scientifiques connues dans notre pays où la prévalence des interruptions pour malformations passe de 22,6 pour 10 000 naissances en 1990 à 45 pour 10 000 naissances en 2010.
6. Un nombre non négligeable de femmes invoquent le fait qu'elles sont étudiantes pour justifier une interruption volontaire de grossesse. La Commission suggère de rendre mieux compatible la situation des étudiantes avec la possibilité de mener une grossesse à terme et de s'occuper ensuite de son enfant, à l'exemple de ce qui se pratique dans certains pays scandinaves.
7. Il n'est pas inutile de comparer les chiffres belges à ceux d'autres pays. En 2008, le nombre d'avortements pour 1 000 femmes âgées de 15 à 44 ans était de 9 en Belgique, de 8 aux Pays-Bas, de 16 en France, de 17 en Angleterre et Pays de Galles et de 20 aux États-Unis. En 2008, le pourcentage de grossesse aboutissant à un avortement était de 12 % en Belgique, 11 % aux Pays-Bas, 18 % en France et 19 % aux États Unis (3) .
En France, le nombre d'avortements par 1 000 femmes de 15 à 49 ans reste assez stable, autour de 14 pour la péride de 1974 à 2004 (4) .
En Belgique, le nombre d'avortements par 100 naissances vivantes (pour des femmes de 15 à 44 ans) était de 11,15 en 1993, 11,92 en 1997, 14,17 en 2001, 14,65 en 2003, 14,94 en 2005, 15,07 en 2007 et 15,08 en 2008. Ce ratio reste pratiquement constant depuis 2005 (5) .
La Commission s'est interrogée sur ces ratios, et en particulier sur l'étude de Nathalie Bajos (6) , en regrettant que le même sujet n'ait pas été traité dans notre pays. Mais la situation française n'est sans doute pas fondamentalement différente de celle de la Belgique.
Si certains membres du Parlement espéraient voir le nombre d'avortements diminuer, la Commission doit bien constater que cet espoir ne s'est pas réalisé actuellement: s'il n'est pas certain qu'il ait augmenté chez nous, une chose est certaine, il n'a pas diminué. S'il faut s'en inquiéter est un sujet maintes fois amené dans les débats au sein de la Commission, avec, comme corollaire, la préoccupation d'examiner les moyens pour faire diminuer le recours à l'IVG. Mais pour cela nous avons besoin de mieux comprendre la réalité sociologique du recours à l'IVG et en amont des grossesses non prévues. C'est précisément à ce propos que l'étude de Nathalie Bajos apporte des éléments de réponse intéressants.
Premier constat paradoxal: la contraception a progressé mais le nombre d'IVG n'a pas baissé. Le taux de 14/1 000 femmes entre 15 et 49 ans est « étonnamment » stable depuis 30 ans.
« On estime que 40 % des femmes y auront recours dans leur vie ». L'utilisation de la contraception (pilule, stérilet) est passée de 52 % (1978) à 82 % (2004). Dans le même temps, le nombre de grossesses non prévues est passé de 46 % des grossesses à 33 %.
Deuxième constat: le recours à l'IVG a augmenté. Alors qu'en 1975, 41 % des grossesses non prévues se terminaient par une IVG, en 2004 ce chiffre passe à 61 %. Cette tendance est particulièrement marquée chez les très jeunes femmes.
Mais dit l'auteur, « il ne faudrait pas en conclure que la contraception n'a aucun effet sur le recours à l'IVG ». Celui-ci « est un processus résultant de la succession de plusieurs évènements. Il faut d'abord que la femme (1) ait des rapports sexuels alors qu'elle ne souhaite pas être enceinte, (2) qu'elle n'utilise pas de méthode de contraception ou qu'elle connaisse un échec de contraception. (3) Face à une grossesse non prévue, il faut qu'elle choisisse de l'interrompre plutôt que de la poursuivre, (4) et qu'elle accède à temps au système de soins dans le contexte prévu par la loi ». La recherche montre que ce sont les conditions (1) et (3) qui réduisent l'effet de la diminution de (2).
L'auteur considère que ce ne sont pas les conditions d'accès à l'IVG qui ont eu un impact sur la demande mais « la nouvelle norme procréatrice et l'évolution des trajectoires socio-affectives [qui] se conjuguent pour augmenter la propension à avorter en cas de grossesses non prévues .... Et annule statistiquement l'effet de la hausse de l'utilisation de la contraception moderne ».
Quels sont les éléments de ce changement de contexte, toujours selon Nathalie Bajos:
a) « Le contexte d'évolution du statut des femmes, caractérisé notamment par l'essor des taux de scolarité et d'activités féminines. La contraception, et en cas d'échec, le recours à l'IVG ont permis le passage d'une maternité sous contrainte à celui de maternité choisie. » Les futurs parents attendent un contexte affectif stable et le bon moment de la trajectoire professionnelle.
b) Les grossesses non prévues ne surviennent pas aujourd'hui dans les mêmes circonstances que par le passé: si l'âge des premiers rapports n'a pas vraiment changé ni la fréquence de ceux-ci, les relations sexuelles hors contexte de conjugalité sont plus fréquentes et l'âge de la maternité est plus tardif (9,5 ans en moyenne après les premiers rapports contre 5,5 ans il y a 25 ans).
c) L'instabilité conjugale est devenue la norme si l'on considère le taux de divorces notamment.
d) Les couples sont plus souvent confrontés à des phases d'instabilité socio-économique qui touchent principalement les femmes.
8. Comment faire baisser le nombre des interruptions volontaires de grossesse ? Conformément à l'article 1er, § 3, c), de la loi du 13 août 1990, la Commission pense pouvoir répéter en substance les suggestions déjà faites dans ses rapports précédents:
a) La prévention des grossesses imprévues, et donc des interruptions de grossesse, passe nécessairement par la promotion du respect de soi-même et de l'autre et par une prise de responsabilité à l'égard d'un tiers potentiel.
Les données de l'étude précitée montrent que c'est en amont de la grossesse imprévue que le plus grand travail est à faire: il faut encore et toujours améliorer l'accès à l'information et à la contraception et un accompagnement des femmes et des couples, pendant ces longues années d'instabilité socio-affective où une grossesse n'est pas désirée, ainsi qu'un moyen de contraception adéquat sont nécessaires.
b) La Commission estime que les adolescents, aussi bien les garçons que les filles, et les jeunes adultes doivent être conscients de leur fécondité et doivent pouvoir en assumer la responsabilité.
Une information spécialisée ainsi qu'une éducation appropriée sont donc indispensables, tant à l'intérieur qu'à l'extérieur du milieu scolaire, pour leur apprendre à appréhender convenablement les relations affectives et sexuelles ainsi que leur fécondité.
L'amélioration de la qualité de cette éducation suppose l'intégration de l'éducation sexuelle et relationnelle dans les programmes de formation des futurs enseignants. Ce n'est que si cette condition est remplie qu'une information actualisée permettant un meilleur accès à toutes formes de contraception pourrait ensuite porter tous ses fruits.
c) La Commission observe que les contraceptifs les plus efficaces, c'est-à-dire les contraceptifs de longue durée (stérilet hormonal, stérilet au cuivre et implant contraceptif), ne sont pas remboursés alors qu'ils pourraient éviter des interruptions de grossesse répétitives (7) .
d) La liberté de la femme de choisir entre poursuivre sa grossesse ou l'interrompre doit être garantie à tout moment. À cette fin, il faut mettre les femmes en mesure de résister aux pressions tendant à les inciter à avorter ou à les en empêcher, et de contacter éventuellement toutes structures existantes d'aide aux personnes en détresse.
Les circonstances financières ne devraient pas non plus entrer en ligne de compte dans la prise de décision.
e) La Commission souligne une fois de plus l'intérêt qu'il y aurait à prendre en considération les suggestions formulées par les institutions, tant centres que cliniques et hôpitaux, visant à diminuer le nombre des interruptions volontaires de grossesse.
Depuis 1992, la Commission établit tous les deux ans un rapport qui, conformément à la loi qui l'institue, est communiqué au Parlement fédéral. Or, la compétence de prendre des mesures préventives « en vue de diminuer le nombre des interruptions de grossesse » a été en grande partie attribuée aux communautés; bon nombre des suggestions qui précèdent en sont au demeurant l'illustration. La Commission prend donc la liberté, comme elle l'a fait pour les deux rapports précédents, de communiquer aussi celui-ci aux parlements communautaires; elle l'adresse en outre, à partir du présent rapport, à la Commission communautaire commune, à la Commission communautaire flamande et à la Commission communautaire française de la Région de Bruxelles-Capitale.
4. OUVRAGES RECUS
1. Rapports:
a) Belgique:
— Bellens, R., Craeymeersch, G., Van Crombrugge, L., Kollektief Antikonceptie, Jaarverslag 1991, Gand, 1992, 52 p.
— id., Kollektief Antikonceptie, Jaarverslag 1992, Gand, 1993, 28 p.
— id., Kollektief Antikonceptie, Jaarverslag 1993, Gand, 1994, 52 p.
— id., Kollektief Antikonceptie, Jaarverslag 1994, Gand, 1996, 54 p.
— id., Kollektief Antikonceptie, Jaarverslag 1997, Gand, 1999, 56 p.
— Centrum voor Algemeen Welzijn Sjerp VUB, Jaarverslag 1998, 46 p.
— CRZ, Jaarverslag 2005, 32 p.
— Kind en Gezin, Jaarverslag 2003, 63 p.
— Kind en Gezin, Het kind in Vlaanderen 2003, 157 p.
— Kind en Gezin, Het kind in Vlaanderen 2004, 193 p.
— Kind en Gezin, Het kind in Vlaanderen 2005, 199 p.
— Kind en Gezin, Het kind in Vlaanderen 2006, 195 p.
— Kind en Gezin, Het kind in Vlaanderen 2007, 191 p.
— Kind en Gezin, Het kind in Vlaanderen 2008, 198 p.
— Kind en Gezin, Het kind in Vlaanderen 2009, 211 p.
— Kind en Gezin, Het kind in Vlaanderen 2010, 211 p.
— Kind en Gezin, Het kind in Vlaanderen 2011, 219 p.
— Morbe, E., De abortuswet en de evaluatiecommissie, schets van de totstandkoming, 2005, 252 p.
— Avortement: Libertés en danger, Actes du colloque international du 12 décembre 2005 à Bruxelles, FPS.
— Van Deputte, C., Een analyse van de discussie over het al dan niet strafbaar stellen van abortus, licentiaatsverhandeling 2006-2007.
— Vandamme, J., Wat helpt bij het eerste gesprek in een abortuscentrum ? Een bevelingsonderzoek. Masterproef Academiejaar 2010-2011, UGent, 80 p.
— Wyverkens, E., Verwachtingen en wensen van vrouwen omtrent de eerste consultatie in een abortuscentrum. Masterproef Academiejaar 2010-2011, UGent, 97 p.
b) Étranger:
CANADA:
— Therapeutic Abortions, 1995, Ottawa, 1997, 52 p.
DANEMARK:
— N., Statistik om prevention og aborter 1988, Vitalstatistik, Kopenhagen, 1989, 82 p.
— id., 1990, Vitalstatistik, Kopenhagen, 1992, 93 p.
FRANCE:
— Guignon, N., Les interruptions volontaires de grossesse en France de 1980 à 1989, SESI, Bureau ST 1., Paris, 1991, 101 p.
PAYS-BAS:
— N., Jaarverslag van de Geneeskundig Hoofdinspecteur van de Volksgezondheid inzake het toezicht op de naleving van de Wet afbreking zwangerschap, 1987, Tweede Kamer, 1989-90, 18386, nos 33, 34 et 36;
— id., 1988, Tweede Kamer, 1990-91, 18386, nos 37, 39 et 41;
— id., 1989 -90, Tweede Kamer, 1991-92, 18386, nº 44.
— Rademakers, J., Abortus in Nederland, Jaarverslag landelijke abortusregistratie, 1987-88, Stimezo-onderzoek, Utrecht, 1990, 90 p.
— id., 1989-90, Stimezo-onderzoek, Utrecht, 1992, 62 p.
— id., 1991-92, Stimezo-onderzoek, Utrecht, 1995, 54 p.
— Jaarrapportage 2002 van de Wet afbreking zwangerschap, Staatstoezicht op de Volksgezondheid. Inspectie voor de gezondheidszorg, 18 p.
— Jaarrapport 2003, Staatstoezicht op de Volksgezondheid, Inspectie voor de gezondheidszorg, 206 p.
— Jaarrapportage 2004 van de wet afbreking zwangerschap, Den Haag, augustus 2005, Inspectie voor de Gezondheidszorg, 20 p.
— Jaarrapportage 2005 van de wet afbreking zwangerschap, Den Haag, oktober 2006, Inspectie voor de Gezondheidszorg, 38 p.
— Jaarrapportage 2006 van de wet afbreking zwangerschap, Den Haag, november 2007, Inspectie voor de Gezondheidszorg, 36 p.
— Jaarrapportage 2007 van de wet afbreking zwangerschap, Den Haag, november 2008, Inspectie voor de Gezondheidszorg, 36 p.
— Jaarrapportage 2008 van de wet afbreking zwangerschap, Den Haag, december 2009, Inspectie voor de Gezondheidszorg, 36 p.
— Jaarrapportage 2009 van de wet afbreking zwangerschap, Den Haag, december 2010, Inspectie voor de Gezondheidszorg, 48 p.
— Jaarrapportage 2010 van de wet afbreking zwangerschap, Den Haag, december 2011, Inspectie voor de Gezondheidszorg, 40 p.
ESPAGNE:
— N., Interrupcion Voluntaria Del Embarazo, 1989, Min. Sanidad y Consumo, Madrid, 1991, 336 p.
— id., 1994, Min. Sanidad y Consumo, Madrid, 1995, 248 p.
ROYAUME-UNI:
— N., Abortion statistics, 1990, England and Wales, Series AB nr. 217, OPCS, London, 1991, 73 p.
— N., Abortion Act, 1967, Compendium of Guidance, Department of Health, London, 1995, 95 p.
ÉTATS-UNIS:
— N., Reported induced abortions in Wisconsin, 1990, Wisconsin department of Health and Social Services, Madison, 1991.
ROUMANIE:
— Abortion and contraception in Romenia, A strategic assessment of Policy, Programme and Research Issues, WHO-Geneva 2005, East European Institute for reproductive health, 51 p.
2. Articles généraux et travaux
— Abeloos-Fourez, M.Th., Onderzoek betreffende de vrouw in noodsituatie in het kader van de wetgeving over de zwangerschapsafbreking, Bruxelles, 1995, 16 p.
— Algemeen Bestuur van de Ontwikkelingssamenwerking, Studiedienst en beleidsondersteuning, Cel Vrouwen en Ontwikkeling, Genderverslag 1997-1998, Verslag aan het Parlement, février 1999.
— Bankole, A., Singh, S., Haas, T., Reasons Why Women Have Induced Abortions: Evidence from 27 Countries, International Family Planning Perspectives, 1998.
— Bankole, A., Singh, S., Haas, T., Characteristics of Women Who Obtain Induced abortion: A Worldwide Review 1999.
— Belien, P., Abortus: het grote taboe, Roularta Books, Zellik, 1992.
— Bello, P., Dolto, C., Schiffmann, A., Contraception, grossesse, IVG, Guide pratique, Éditions du Seuil, Paris, 1983, 189 p.
— Blayo, C., « L'enregistrement des avortements en Angleterre, au Pays de Galles et au Danemark », in Population, 1974, nº 2, p. 326-341.
— id., « L'avortement légal en France », in Populations et Sociétés, janvier 1985, nº. 187.
— id., « L'avortement en Europe », in Espace, Populations, Sociétés, 1989-2, p. 225-238.
— id., « L'avortement en Europe », in Vie Sociale, 1992, nos 11-12, p. 5-11.
— Camus, F., « L'avortement en Grande-Bretagne: bilan de la réforme », in Vie Sociale, 1992, nos 11-12, p. 51-60.
— Centre d'action laïque ASBL: Dossier pédagogique « 20 ans du droit à l'avortement en Belgique », Bruxelles, 2010, 15 p.
— Centrum voor familiale studies, Abortus voor het Parlement, Bruxelles, 1979, 23 p.
— id., De Wet Veil: enquête in Frankrijk, Bruxelles, 1979, 36 p.
— Cliquet, R., (red.), « Abortus Provocatus », CBGS, Studies en Documenten, nº 2, De Sikkel, Anvers, 1972, 508 p..
— Cliquet, R., Callens, M. (red.), Gezinsvorming in Vlaanderen, CBGS, Monografie 1993/1, Bruxelles, 1993.
— Cock, P., Hulp bij ongewenste zwangerschap, juridisch en sociaal vademecum (losbladig), Federatie CGSO, Gand, 1991.
— de Beaufort, I.D., Dupuis, H.M. (red.), Handboek Gezondheidsethiek, Van Gorcum, Assen — Maastricht, 1988, 681 p.
— Dehaene, T., Zwangerschap uitgewist ?, Over beleving en begeleiding na abortus, Davidsfonds Louvain, 1998, 126 p.
— Federatie CGSO, Abortus, waar een wet is, is een weg (dépliant), Gand, 1993,178 p.
— Francois, K., Abortus: De Nationale Evaluatiecommissie die toeziet op de abortuswet, Humanistisch Verbond, Anvers, 1994, 116 p.
— GACEHPA, La réalité et la pratique de l'avortement en Belgique: enquête réalisée en 1985, Bruxelles, 1987, 24 p.
— Id., Comparatif: le droit à l'avortement dans les États membres de l'Union européenne, Bruxelles, 2011, 13 p.
— Henshaw, S., Singh, S., Haas, T., The Incidence of Abortion Worldwide, International Family Planning Perspectives, 1999.
— Henshaw, S., Singh, S., Haas, T., Readings on induced abortion, volume 2: a world review 2000, International Family Planning Perspectives and Detailed Tables, Allan Guttmacher Institute, 2001.
— International planned parenthood federation, Progress postponed, Abortion in Europe in the 1990s, London, 1993, 173 p.
— International planned parenthoud federation, Abortion in Europe, volume 28, nº 2, autumn 2000.
— Kaminski, H., Crost, M., « Les interruptions de la grossesse », J. Gynécol.Obstet. Biol. Reprod., Paris, 1991, 20, p. 767-773.
— Knöferl, Dr. G. e.a., Modellprogramm — « Beratungsstellen § 218 », Band 127, Kohlhammer, Stüttgart, 1981, 262 p.
— Kollektief antikonceptie, Ongewenste Zwangerschap (brochure d'acceuil), Gand, 1993.
— Marques-Pereira, B., « L'interruption Volontaire de Grossesse », in Courrier Hebdomadaire nos 1127 et 1128, CRISP, Brussel, 1986, 41 + 46 p.
— id., L'avortement en Belgique, Éditions de l'Université, Brussel, 1989, 166 p.
— Ministère de la Culture et des Affaires sociales de la Communauté francaise de Belgique, Grossesse en question (brochure d'information), i.s.m. CEDIF en GACEHPA, Bruxelles, 1993, 55 p.
— Ministerie Volksgezondheid en Leefmilieu (IHE), Gezondheid in het federale België en zijn Gemeenschappen, Bruxelles, 1993, 191 p.
— Moreau N., Dr. Swennen B., Dr. Roynet D., et l'équipe du GACEHPA, Étude du parcours contraceptif des adolescentes confrontées à une grossesse non prévue: Eléments pour une meilleure prévention, GACEPHA ASBL, Bruxelles, 2006, 151 p.
— Mouvement francais pour le planning familial, Avortement et contraception, démographie, Paris, 1993.
— Idem, Avortement et application de la loi — Aide-memoire législatif, Paris, 1996.
— Idem, L'avortement, un droit a protéger (oppositions et opposants en France), Paris, 1995.
— N., L'interruption Volontaire de Grossesse en Centres extra-hospitaliers, Les cahiers du GERM, Collection Expériences et Analyses, GACEPHA, II, 1993, nº 225, Bruxelles, 1993, 42 p.
— N., Choosing Abortion, Women's Information Network, Dublin, 1993, 40 p.
— Parlement européen, Résolution du Parlement européen sur la santé et les droits sexuels et génésiques (2001/2128(INI)), Bruxelles, 2002, 18 p.
— Philippe, J., Omtrent abortus, Dagboek van een dokter, EPO, Anvers, 1985, 128 p.
— Rahman, A., Katzive L. and Henshaw S.K., A global review of laws on induced abortion 1985-1997, International Family Planning Perspectives.
— Riemslagh, M., Vanmechelen, B., Abortus voorgoed voorbij ?, Lannoo Campus, 2003, 156 p.
— Terrenoire, G., L'interruption volontaire de grossesse en Europe, Les cahiers du Comité national d'éthique, 2001, 7 p.
— Tissot, B., Vekemans, M., L'interruption de grossesse en Belgique et dans les pays voisins, Bruxelles, 1990, 80 p. + annexes.
— Toussaint, Ph., (red.), L'avortement, Complexe, Bruxelles, 1973, 195 p.
— Van Assche, E., (red.), Ongewenste Zwangerschap, handboek hulpverlening, ACCO, Louvain, 1992, 170 p.
— Van Bilsen, P.M.A., Visser, A., Effecten van seksuele voorlichting aan jongeren, een literatuurstudie, IHF, Bruxelles, 1993, 82 p.
— Van Den Bergh, A.S., De methode FINKS, STIMEZO, La Haie, 1977, 157 p.
— Van Westering, F., Spanjaard, H., Zo zit dat, Margriet reeks, De Geïllustreerde Pers, Weert, 1990, 95 p.
— Venner, F., L'opposition à l'avortement — du lobby au commando, Berg International, Collection pensée politique et sciences sociales, 1995, 197 blz.
— Visser, A., Geeraert, A., Lehert, P., Seksualiteit en relatievorming: anticonceptie in België, ACCO, Louvain, 1991, 181 p.
— Visser, A., Geeraert, A., Lehert, P., Sexualité et contraception: Les relations dans les couples en Belgique, De Boeck Université, Bruxelles, 1993, 174 p.
— Witte, E., « De liberalisering van de abortuswetgeving in België (1970-1990) », Rapporten en perspectieven omtrent Vrouwenstudies, nº 4., VUB Press, Bruxelles, 1993.
— Zucker-Rouvillois, E., « La loi française sur l'Interruption Volontaire de Grossesse: sa construction », in Vie Sociale, 1992, nos 11-12, p. 13-50.
5. COMPOSITION DE LA COMMISSION NATIONALE D'ÉVALUATION DES INTERRRUPTIONS DE GROSSESSE
1. Composition de la Commission nationale de la loi du 3 avril 1990 relative a l'interruption de grossesse (arrêté royal du du 14 octobre 2009)
Membres effectifs
1º en tant que docteurs en médecine:
— Mme Catherine Donner (F)
— Mme Christine Dumoulin (F)
— Mme Françoise Kruyen (F)
— Mme Axelle Pintiaux (F)
— M. Jan Deprest (N)
— M. Jacques Germeaux (N)
— Mme Chantal Kortmann (N)
— M. Alfons Van Orshoven (N)
2º en tant que professeurs de droit dans une université belge ou avocats:
— Mme Nicole Gallus (F)
— M. Jules Messinne (F) — Président
— M. Herman Nys (N) — Président
— Mme Liesbet Stevens (N)
3º en tant qu'issus de milieux chargés de l'accueil et de la guidance des femmes en état de détresse:
— M. Michel Pasteel (F)
— M. Vincent Schillebeeckx (F)
— Mme Arlette Geuens (N)
— Mme Els Leuris (N)
Membres suppléants
1º en tant que docteurs en médecine:
— Mme Valérie Albert (F)
— Mme Nathalie Carlier (F)
— Mme Isabelle Dumont (F)
— M. Thierry Fobe (F)
— M. Marc Cosyns (N)
— M. Jan De Lepeleire (N)
— M. Paul Deschepper (N)
— Mme Anne Verougstraete (N)
2º en tant que professeurs de droit dans une université belge ou avocats:
— Mme Eléonore Delwaide (F)
— M. Jean-Marc Wolter (F)
— M. Stefaan Callens (N)
— Mme An Vijverman (N)
3º en tant qu'issus de milieux chargés de l'accueil et de la guidance des femmes en état de détresse:
— Mme Violaine De Clerck (F)
— Mme Claire Quevrin (F)
— Mme Karline Demasure (N)
— Mme Isabelle Schotte (N)
2. Composition du cadre administratif de la Commission nationale d'évaluation de la loi du 3 avril 1990 relative a l'interruption de grossesse
— Mme Valérie De Nef (F)
— Mme Marie-Jeanne Ribbens (N)
— Mme Karine Delatte (F)
— M. Kristiaan Coppens (N)
— Mme Lydie Cappelmans (F)
— M. Paul Gyssels (N)
6. TEXTES DE LOI
1. Loi du 3 avril 1990 relative à l'interruption de grossesse.
3 avril 1990 — Loi relative à l'interruption de grossesse, modifiant les articles 348, 350, 351 et 352 du Code pénal et abrogeant l'article 353 du même Code. (Moniteur belge du 5 avril 1990)
Au nom du Peuple belge,
Nous, ministres réunis en Conseil,
Vu l'arrêté du 3 avril 1990 constatant que le Roi se trouve dans l'impossibilité de régner;
Vu les articles 25, 69, 79, alinéa 3, et 82 de la Constitution.
Les Chambres ont adopté et Nous, ministres réunis en Conseil, sanctionnons ce qui suit:
Article 1er
L'article 348 du Code pénal est remplacé par la disposition suivante:
« Article 348. Celui qui médecin ou non, par un moyen quelconque, aura à dessein fait avorter une femme qui n'y a pas consenti, sera puni de la réclusion. Si les moyens employés ont manqué leur effet, l'article 52 sera appliqué. »
Article 2
L'article 350 du même Code est remplacé par la disposition suivante:
« Article 350. Celui qui, par aliments, breuvages, médicaments ou par tout autre moyen aura fait avorter une femme qui y a consenti, sera condamné à un emprisonnement de trois mois à un an et à une amende de cent francs à cinq cents francs.
Toutefois, il n'y aura pas d'infraction lorsque la femme enceinte, que son état place en situation de détresse, a demandé à un médecin d'interrompre sa grossesse et que cette interruption est pratiquée dans les conditions suivantes:
1º a) l'interruption doit intervenir avant la fin de la douzième semaine de la conception;
b) elle doit être pratiquée, dans de bonnes conditions médicales, par un médecin, dans un établissement de soins où existe un service d'information qui accueillera la femme enceinte et lui donnera des informations circonstanciées, notamment sur les droits, aides et avantages garantis par la loi et les décrets aux familles, aux mères célibataires ou non, et à leurs enfants, ainsi que sur les possibilités offertes par l'adoption de l'enfant à naître et qui, à la demande, soit du médecin soit de la femme, accordera à celle-ci une assistance et des conseils sur les moyens auxquels elle pourra avoir recours pour résoudre les problèmes psychologiques et sociaux posés par sa situation.
2º Le médecin sollicité par une femme en vue d'interrompre sa grossesse doit:
a) informer celle-ci des risques médicaux actuels ou futurs qu'elle encourt à raison de l'interruption de grossesse;
b) rappeler les diverses possibilités d'accueil de l'enfant à naître et faire appel, le cas échéant, au personnel du service visé au 1º, b), du présent article pour accorder l'assistance et donner les conseils qui y sont visés;
c) s'assurer de la détermination de la femme à faire pratiquer une interruption de grossesse.
L'appréciation de la détermination et de l'état de détresse de la femme enceinte qui conduit le médecin à accepter d'intervenir, est souveraine lorsque les conditions prévues au présent article sont respectées.
3º Le médecin ne pourra au plus tôt, pratiquer l'interruption de grossesse que six jours après la première consultation prévue et après que l'intéressée a exprimé par écrit, le jour de l'intervention, sa détermination à y faire procéder. Cette déclaration sera versée au dossier médical.
4º Au-delà du délai de douze semaines, sous les conditions prévues aux 1º, b), 2º et 3º, l'interruption volontaire de grossesse ne pourra être pratiquée que lorsque la poursuite de la grossesse met en péril grave la santé de la femme ou lorsqu'il est certain que l'enfant à naître sera atteint d'une affection d'une particulière gravité et reconnue comme incurable au moment du diagnostic. Dans ce cas, le médecin sollicité s'assurera le concours d'un deuxième médecin, dont l'avis sera joint au dossier.
5º Le médecin, ou toute autre personne qualifiée de l'établissement de soins où l'intervention a été pratiquée, doit assurer l'information de la femme en matière de contraception.
6º Aucun médecin, aucun infirmier ou infirmière, aucun auxiliaire médical n'est tenu de concourir à une interruption de grossesse. Le médecin sollicité est tenu d'informer l'intéressée, dès la première visite, de son refus d'intervention. »
Article 3
L'article 351 du même Code est remplacé par la disposition suivante:
« Article 351. La femme qui, volontairement, aura fait pratiquer un avortement en dehors des conditions prévues à l'article 350 sera punie d'un emprisonnement d'un mois à un an et d'une amende de cinquante francs à deux cents francs. »
Article 4
L'article 352 du Code est remplacé par la disposition suivante:
« Article 352. Lorsque les moyens employés dans le but de faire avorter la femme auront causé la mort, celui qui les aura administrés ou indiqués dans ce but sera condamné à la réclusion, si la femme à consenti à l'avortement, mais que l'intervention ait été pratiquée en dehors des conditions définies à l'article 350 et aux travaux forcés de dix ans à quinze ans, si elle n'y a point consenti. »
Article 5
L'article 353 du même Code est abrogé.
Promulguons la présente loi, ordonnons qu'elle soit revêtue du sceau de l'État et publiée par le Moniteur belge.
Donné à Bruxelles, le 3 avril 1990.
Texte de l'article 349 du Code pénal
Article 349. Lorsque l'avortement a été causé par des violences exercées volontairement, mais sans intention de le produire, le coupable sera puni d'un emprisonnement de trois mois à deux ans et d'une amende de vingt-six francs à trois cents francs. Si les violences ont été commises avec préméditation ou avec connaissance de l'état de la femme, l'emprisonnement sera de six mois à trois ans, et l'amende de cinquante francs à cinq cents francs.
2. Loi du 13 août 1990 visant à créer une Commission d'évaluation.
13 Août 1990 — Loi visant à créer une Commission d'évaluation de la loi du 3 avril 1990 relative à l'interruption de grossesse, modifiant les articles 348, 350, 351 et 352 du Code pénal et abrogeant l'article 353 du même Code. (Moniteur belge du 20 avril1990)
Baudouin, Roi des Belges,
A tous, présents et à venir, Salut.
Les Chambres ont adopté et Nous sanctionnons ce qui suit:
Article 1er
§ 1er. Il est institué une Commission nationale d'évaluation chargée d'évaluer l'application des dispositions relatives à l'interruption de grossesse.
§ 2. La Commission est composée de seize membres, dont neuf femmes et sept hommes. Ils sont désignés en fonction de leurs connaissances et de leur expérience dans les matières qui relèvent de la compétence de la Commission. Huit membres sont docteurs en médecine, dont quatre au moins professeurs de médecine dans une université belge. Quatre membres sont professeurs de droit dans une université belge, ou avocats. Quatre membres sont issus de milieux chargés de l'accueil et de la guidance des femmes en état de détresse.
La qualité de membre de la Commission est incompatible avec celle de membre d'une des Assemblées législatives et avec celle de membre du gouvernement ou d'un Exécutif.
Les membres de la Commission sont nommés, par arrêté royal délibéré en Conseil des ministres, sur une liste double présentée par le Sénat, dans le respect de la parité linguistique et de la représentation pluraliste, et pour une période de quatre ans qui peut être prorogée. Les candidats qui n'ont pas été désignés comme membres effectifs sont nommés en qualité de membres suppléants.
La Commission est présidée par un néerlandophone et un francophone. Les présidents sont élus par les membres de la Commission appartenant à leur groupe linguistique respectif.
La Commission établit son règlement d'ordre intérieur.
§ 3. La Commission établit à l'attention du Parlement, pour le 31 août 1992, et par la suite tous les deux ans:
a) un rapport statistique élaboré sur base des informations recueillies en vertu des articles 2 et 3;
b) un rapport détaillant et évaluant l'application et l'évolution de l'application de la loi;
c) le cas échéant, des recommandations en vue d'une initiative législative éventuelle et/ou d'autres mesures susceptibles de contribuer à réduire le nombre d'interruptions de grossesse et à améliorer la guidance et l'accueil des femmes en état de détresse.
Pour l'accomplissement de cette mission, la Commission peut s'informer auprès des pouvoirs et organismes concernant le planning familial, la parenté responsable et la contraception.
Les renseignements recueillis par la Commission sont confidentiels et ne peuvent être communiqués à aucune instance, y compris le pouvoir judiciaire.
Article 2
La Commission établit un document d'enregistrement à compléter par le médecin qui a pratiqué une interruption de grossesse. Ce document comportera:
1) 'indication du numéro de code de l'établissement de soins visé à l'article 350, deuxième alinéa, 1º, du Code pénal, ainsi que du numéro de code du médecin;
2) l'indication de l'âge, de l'état civil et du nombre d'enfants de la femme qui sollicite une interruption de grossesse;
3) l'indication de la province ou, si elle habite à l'étranger, du pays où est situé le domicile de la femme;
4) l'indication de la date à laquelle l'interruption de grossesse a été demandée et de la date à laquelle l'intervention a été pratiquée;
5) une description succincte de l'état de détresse invoqué par la femme en considération duquel le médecin a pratiqué l'interruption de grossesse visée à l'article 350, deuxième alinéa, du Code pénal. Si l'interruption de grossesse est pratiquée en vertu de l'article 350, deuxième alinéa, 4º, du Code pénal, le médecin indiquera en outre le péril grave qui menaçait la santé de la femme ou l'affection d'une particulière gravité et reconnue comme incurable dont l'enfant aurait été atteint au moment de sa naissance;
6) l'indication de la date à laquelle la femme a été reçue par le service d'information;
7) l'indication des déclarations faites par la femme concernant les méthodes contraceptives qu'elle a utilisées et les raisons de leur inefficacité;
8) l'indication de la méthode qui a été appliquée pour interrompre la grossesse et, le cas échéant, des complications qui en ont résulté.
Le médecin transmet ce document à la Commission d'évaluation, visée à l'article 1er, dans les quatre mois de l'interruption de grossesse.
Article 3
La Commission établit un document qui devra être complété à titre de rapport annuel par l'établissement de soins visé à l'article 350, deuxième alinéa, 1º, du Code pénal et lui être transmis au plus tard le 30 avril de l'année suivant celle sur laquelle porte l'information.
Ce rapport mentionne:
— le nombre de demandes d'interruption de grossesse introduites auprès de l'établissement ou des médecins attachés à l'établissement;
— le nombre d'interruptions de grossesse pratiquées par les médecins attachés à l'établissement sur la base de l'article 350, deuxième alinéa, du Code pénal, ainsi que, le cas échéant, les cas visés à l'article 350, deuxième alinéa, 4º, du Code pénal;
— le nombre de demandes d'interruption de grossesse ayant été refusées par les médecins attachés à l établissement.
À ce rapport est joint un rapport du service d'information de l'établissement sur:
— la composition et le fonctionnement du service;
— les méthodes d'accueil et d'assistance utilisées;
— le nombre de consultations;
— éventuellement, les résultats de l'accueil et de l'assistance.
Article 4
La Commission d'évaluation dispose, pour rédiger le rapport d'évaluation, d'un cadre administratif restreint, afin de pouvoir accomplir correctement ses missions légales. Le cadre et le cadre linguistique du personnel administratif sont fixés par arrêté royal délibéré en Conseil des ministres sur proposition du ministre qui a la Santé publique dans ses attributions. La commission d'évaluation désigne les membres de ce personnel, qui sont détachés des services publics selon les conditions fixées par le Roi.
Article 5
Les frais de fonctionnement et les frais de personnel de la Commission d'évaluation ainsi que les indemnités de ses membres sont à charge du budget du ministère de la Santé publique.
Article 6
Celui qui, soit par négligence, soit par mauvaise volonté et après qu'un rappel lui aura été adressé, omettra de transmettre les documents d'enregistrement visés à l'article 2 ou les rapports annuels visés à l'article 3 à la Commission d'évaluation dans les délais prévus, sera puni d'un emprisonnement de huit jours à un mois ou d'une amende de cinquante francs à cinq mille francs.
Le chapitre VII et l'article 85 du Code pénal s'appliquent par analogie aux infractions visées par la présente loi.
Article 7
Toute personne qui, en quelque qualité que ce soit, prête son concours à l'application de la présente loi, est par la même responsable du secret des données qui lui sont confiées dans l'exercice de sa mission et qui ont trait à l'exercice de cette mission. L'article 458 du Code pénal lui est applicable.
Article 8
Un débat se tiendra à la Chambre et au Sénat dans les six mois du dépôt des premiers rapports et, le cas échéant, des recommandations de la Commission d'évaluation, visés à l'article 1er, § 3. Ce délai de six mois est suspendu pendant la période au cours de laquelle les Chambres législatives sont dissoutes et/ou au cours de laquelle il n'y a pas de gouvernement ayant la confiance des Chambres législatives.
Promulguons la présente loi, ordonnons qu'elle soit revêtue du sceau de l'État et publiée par le Moniteur belge.
Donné à Bruxelles, le 13 août 1990.
(1) Idée reçue: ex.: on peut arrêter la pilule un mois tous les deux ans pour « nettoyer » son corps.
(2) http://www.eurocat-network.eu.
(3) http://www.guttmacher.org/pubs/journals/3708411.pdf: « Legal Abortion Worldwide in 2008: Levels and Recent Trends Internaztional Perspectives on Sexual and Reproductive Health », 2011, 37(2):84-94 doi: 10 1363-3708411.
(4) Nathalie Bajos: « Pourquoi le nombre d'avortements n'a-t-il pas baissé en France depuis 30 ans », in Populations et sociétés no 407 décembre 2004. Cet auteur est directrice de recherche à l'Inserm (Institut national de la santé et de la recherche médicale), responsable de l'équipe Genre Santé sexuelle et reproductive, INSERM –CESP 10189, Le Kremlin-Bicètre (Paris).
(5) Calculé par le Dr A. Verougstraete (médecin et membre de la Commission nationale d'évaluation) et sur base des chiffres de la Commission nationale d'évaluation et d'Eurostat. http://epp.eurostat.ec.europa.eu/portal/page/portal/population/data/database.
(6) Ibidem.
(7) AM. J. Obstet Gynecol., 2012 Jan; 206 (1): 37.e1-6Epub 2011 Jui 13.